Fertőző betegségek: humán fertőző betegségek kezelése és megelőzése. A fertőző betegségek osztályozása.
Állami költségvetési oktatási intézmény
"KIROV ÁLLAMI ORVOSAKADÉMIA"
Az Orosz Föderáció Egészségügyi és Szociális Fejlesztési Minisztériuma
FERTŐZŐBETEGSÉGEK OSZTÁLYA
Fej MD osztály, professzor
Módszertani utasítások tanulóknak
1. évfolyamos szak- és árutudományi kar
képzési területek: "Commodity Science" egy független
tanórán kívüli munka az "Epidemiológia" tudományágban
Téma "Fertőző folyamat. A fertőző betegségek osztályozásának alapelvei"
Cél: fejlődés elméleti alapok infektológia.
Feladatok:
1. Tekintsük a fertőző folyamat tanát!
2. A fertőző betegségek meglévő osztályozásainak tanulmányozása.
3. Megtanítani a fertőző betegség diagnózisának megalapozására szolgáló algoritmust.
A tanulónak tudnia kell:
A téma tanulmányozása előtt (alapismeretek):
Általános biológia: biológiai jellemzők mikroorganizmusok.
A téma tanulmányozása után:
A fertőző betegségek kórokozóinak csoportjai. A fertőző betegségek osztályozása. A mikroorganizmusok tulajdonságai. A makroorganizmus védőfaktorai. Egy fertőző betegség lefolyásának változatai.
A tanulónak képesnek kell lennie:
Alkalmazza a fertőző folyamat általános tanának ismereteit a fertőző betegségek azonosításában. Legyen saját algoritmusa egy fertőző betegség diagnózisának alátámasztására.
A tanulók önálló tanórán kívüli munkájának feladatai a megadott témában:
2) Válaszoljon kérdésekre az önkontroll érdekében.
3) Ellenőrizze tudását tesztkontroll segítségével.
4) Végezze el a gyakorlati feladatokat.
ELMÉLETI RÉSZ
A FERTŐZŐ BETEGSÉGEK OSZTÁLYOZÁSA, általános tudnivalók
Fertőzés- latin szavakból: infectio - szennyezés, fertőzés - tág fogalom, amely egy kórokozó (vírus, baktérium stb.) más, jobban szervezett növényi vagy állati szervezetbe való behatolását, és ezek későbbi antagonista kapcsolatát jellemzi.
fertőző folyamat- ez egy mikro- (kórokozó) és egy makroorganizmus biológiai rendszereinek időben korlátozott komplex kölcsönhatása, amely bizonyos környezeti feltételek között megy végbe, szubmolekuláris, szubcelluláris, sejtes, szöveti, szervi és szervezeti szinten nyilvánul meg, és természetesen végződik a makroorganizmus elpusztulása vagy teljes megszabadulása a kórokozótól.
fertőző betegség egy sajátos forma fertőző folyamat, amely tükrözi fejlettségének fokát és jellegzetes nozológiai jelekkel rendelkezik.
A fertőző betegségek a kórokozók által okozott betegségek kiterjedt csoportja.
Más betegségektől eltérően fertőző betegségek fertőzött személyről vagy állatról egészségesre (fertőzőképesség) és tömeges (járványos) terjedésre is képesek.
A fertőző betegségeket a következők jellemzik:
- az etiológiai ágens sajátossága,
- fertőzőképesség,
- áramlási ciklus,
- az immunitás kialakulása.
Az emberi betegségek általános szerkezetében a fertőző betegségek 20-40%-át teszik ki.
Modern osztályozás
Fontos a fertőzési folyamatot okozó kórokozók típusainak száma. Ugyanakkor egy faj által okozott fertőző betegségek mikroorganizmusok(ilyen abszolút többség) hívják monofertőzés, egyidejűleg több faj okozta, - vegyes vagy vegyes fertőzések.
Az exogén fertőzéseket tisztán epidemiológiai szempontból tekintve, olyan kritérium szerint, mint a fertőzőképesség, a fertőző betegségek következő csoportjai különböztethetők meg:
nem fertőző vagy nem fertőző(pszeudotuberkulózis, botulizmus, staphylococcus enterotoxin-mérgezés, malária stb.);
enyhén fertőző (Fertőző mononukleózis, ornithosis, HFRS, brucellosis);
fertőző(dizentéria, influenza, tífusz stb.);
erősen fertőző (himlő, kolera).
Lehetőség van az exogén fertőzések osztályozására a kórokozó szervezetbe jutásának helye (bejárati kapu) szerint.
Egyes kórokozók belépési kapuja a bőr (malária, tífusz, bőr leishmaniasis), mások számára - nyálkahártya légutak(influenza, kanyaró, rubeola), emésztőrendszer (dizentéria, tífusz) vagy nemi szervek (gonorrhoea, szifilisz). Egyes fertőző betegségekben azonban a kórokozó bejuthat a szervezetbe különböző utak, mely a klinikai képet is befolyásolja (diftéria: oropharynx és sebek; pestis: bőr-bubós és pulmonalis formák; tularemia: bubós, okuláris-bubóniás, anginás-bubóniás, intestinalis, pulmonalis és generalizált formák).
Ez a besorolás közel áll a fertőzések klinikai és anatómiai elv szerinti rendszerezéséhez, általános és helyi szindróma fertőzésekre való felosztásával:
generalizált fertőzések;
túlnyomó lokalizációjú fertőzések folyamat bizonyos szervekben és rendszerekben, de kifejezett általános reakciókkal;
helyi (aktuális) fertőzés kifejezett általános reakció nélkül.
Egy másik lehetőség az ilyen osztályozásra a fertőzések felosztása a kórokozó tropizmusától (affinitásától) függően bizonyos rendszerekre, szövetekre, sőt sejtekre is. Így például az influenza kórokozója főként a légutak hámjába kerül, mumpsz- mirigyszövetre, veszettség - az ammonszarv idegsejtjeire, himlő - ektodermális eredetű sejtekre (bőr és nyálkahártyák), vérhas - enterocitákra, tífusz - endoteliocitákra stb.
A biológiai elv szerint a fertőzések feloszthatók
antroponózisok (poliomyelitis, meningococcus fertőzés, vírusos hepatitis stb.),
zoonózisok (veszettség, brucellózis, leptospirózis, lépfene, tularemia, ragadós száj- és körömfájás stb.),
sapronosis (legionellózis).
természetes gócos fertőzések (kullancs-encephalitis, HFRS)
inváziók (protozoális betegségek - malária, amőbiasis, leishmaniasis stb.; helminthiasis).
Klinikailag a fertőző betegségeket megnyilvánulások (nyilvánvaló és nem látható), súlyosságuk (enyhe, közepes, súlyos és rendkívül súlyos), klinikai formák(például a meningococcus fertőzés megjelenhet nasopharyngitis, meningitis, meningoencephalitis, meningococcemia), downstream (tipikus és atipikus; ciklikus és aciklikus; fulmináns vagy fulmináns, akut, szubakut vagy elhúzódó és krónikus) formájában.
A vírusok és az emberi szervezet közötti interakció sajátos formája a lassú fertőzés. Ebben különbözik a fejlesztés ellenére kóros folyamat, általában egy szervben vagy egy szövetrendszerben (gyakrabban az idegrendszerben) több hónapos vagy akár több éves lappangási idő van, amely után a betegség tünetei lassan, de folyamatosan fejlődnek, és mindig halállal végződnek. [, 1988]. Nak nek lassú A humán fertőzések jelenleg a prionok (fertőző nukleinmentes fehérjék) által okozott betegségek - Kuru-kór, Creutz-Feld-Jakob-kór, Gerstmann-Schreusler-szindróma, amyotrophiás leukospongiosis, valamint virionok - szubakut kanyaró szklerotizáló panencephalitis, szubakut kanyaró utáni leukoencephalitis progresszív veleszületett rubeola és mások. A tudósok által felfedezett lassú fertőzések száma folyamatosan növekszik, és jelenleg meghaladja a 30-at.
Az egyik legelterjedtebb és leggyakrabban idézett osztályozás, amely főként a fertőzés átviteli mechanizmusának figyelembevételének elvén épül fel. Az összes fertőzést öt csoportra osztja: 1) bélrendszeri; 2) légutak; 3) "véres"; 4) külső burkolatok; 5) különböző átviteli mechanizmusokkal. Ebben az esetben például a vérhas és a helminthiasis, a botulizmus és a staphylococcus enterotoxin mérgezés, az amőbiasis, a trichenellosis a bélfertőzések csoportjába tartozik; a "vér" csoportjában (átvihető) - malária, rickettsiosis, tularemia. Nyilvánvalóan az ilyen besorolás tökéletlensége a fertőző betegség specialista pozíciójából, mivel azok a betegségek, amelyek kórokozójukban (vírusok, baktériumok, protozoonok, gombák, helminták) és a betegség patogenezisében teljesen eltérőek, egy csoportba tartoznak.
E tekintetben logikusabbnak tűnik az etiológiai elven alapuló osztályozás. Bakteriózisok (bakteriális fertőzések), bakteriális toxinokkal való mérgezés, vírusos betegségek, rickettsiosis, chlamydia, mycoplasmosis, protozoa betegségek, gombás fertőzések és helminthiasis izolálását biztosítja. E csoportok mindegyikében kombinálhatók a betegségek a patogenetikai elv szerint, az átviteli mechanizmus szerint, vagy a kórokozó tropizmusa szerint.
fertőző folyamat- az egyik legösszetettebb biológiai folyamat a természetben, a fertőző betegségek pedig félelmetes, pusztító tényezők az emberiség számára, óriási gazdasági károkat okozva számára.
Egyetlen fertőző betegség - a himlő - tekinthető feltételesen megszűntnek a bolygón, mert a hivatalos nyilvántartásba vétel harminc éves hiánya ellenére a betegség vírusa számos laboratóriumban megmarad, és a nem immunis réteg. emberek nagyon jelentős és folyamatosan növekszik.
Másrészt a tudomány által ismert fertőzések száma növekszik. Elég csak felidézni, hogy ha 1955-ben 1062 (), akkor jelenleg több mint 1200 [et al., 1994]. Ezért új problémák (AIDS stb.) jelentkeznek mind a szakemberek, mind a társadalom egésze számára.
A fertőző betegségek közé hagyományosan azok a betegségek is tartoznak, amelyeket nem egy élő kórokozó, hanem annak létfontosságú tevékenységének a makroorganizmuson kívül felhalmozódott termékei okoznak (pl. élelmiszer termékek). Ebben az esetben a fertőző folyamat általában nem alakul ki, de csak mérgezés figyelhető meg. Ugyanakkor az etiológiai ágens jelenléte, az immunitás (antitoxikus) kialakulása és a fertőző folyamat kialakulásának lehetősége lehetővé teszi ezeknek a betegségeknek a fertőzőnek minősítését (botulizmus stb.).
A kórokozó nemcsak a fertőző folyamat előfordulását, hanem annak specifikusságát is meghatározza.
Így a pestis kórokozója pestist okoz, kolerát - kolerát stb. Érdekes, hogy mivel a fertőző betegségek korábban ismertté váltak az emberiség előtt, mint az azokat okozó mikroorganizmusok, a kórokozójuk általában a betegségnek megfelelő nevet kapott. .
De a konkrétság nem abszolút.
Egy fertőző betegség különböző kórokozókat (szepszist) okozhat, és fordítva, egy kórokozó (streptococcus) különféle betegségek(skarlát, erysipela, mandulagyulladás).
Az ember élete során hatalmas mikroorganizmusvilággal kerül kapcsolatba, de csak elenyésző mennyiségben képes fertőző folyamatot előidézni. kis része ennek a világnak (kb. 1/30000). Ezt a képességet nagymértékben meghatározza a kórokozó patogenitása.
Patogenitás (patogenitás)- a mikroorganizmus genetikailag rögzített faji tulajdonsága, amely a betegséget okozó képességet jellemzi. Ennek alapján a mikroorganizmusokat szuperpatogén, patogén, feltételesen patogén és nem patogén (szaprofita) csoportokra osztják.
A patogenitás fő meghatározói a
-virulencia, toxicitás, invazivitás.
Virulencia- ez a kórokozó egy adott törzsében rejlő patogenitás mértéke.
Toxigenitás- ez a képesség különböző méreganyagok (exo - és endotoxinok) termelésére és felszabadítására.
Invazivitás(agresszivitás) - az a képesség, hogy behatoljon a makroorganizmus szöveteibe és szerveibe, és elterjedjen bennük.
Úgy tartják [et al., 1989], hogy a patogenitás tulajdonságait a mozgékony genetikai elemek (plazmidok, transzpozonok stb.) részét képező gének határozzák meg. A mobil génszervezés előnye a lehetőségben rejlik gyors alkalmazkodás baktériumok környezeti feltételekhez. Ez a változékonysági mechanizmus magyarázza a fertőző betegségek új típusú kórokozóinak kialakulását. A patogenitási faktor szintézisét meghatározó gén egy másik baktériumba kerülve eltérő kölcsönhatásba léphet a már meglévő patogenitási faktorokkal, ami változó mértékben virulencia és ennek következtében a fertőző folyamat mintázatának megváltozása.
A fertőző ágensek patogenitási tényezői igen változatosak.
Ezek közé tartozik a stressz kiváltása, vérzéses reakciók (érkárosodás), allergiás és immunpatológiai reakciók, autoimmunitás (a szisztémás súlyos elváltozásokig), sejtek és szövetek közvetlen toxikus hatása, immunszuppresszió, daganatok kialakulása stb.
A kórokozók olyan tulajdonságokkal is rendelkeznek, amelyek megakadályozzák a makroorganizmus védőfaktorainak hatását rájuk (kapszula jelenléte, fagocitózist gátló faktorok termelődése, exo- és endotoxinok, intracelluláris elhelyezkedés).
A makroorganizmus állapota és tulajdonságai nemcsak a fertőző folyamat előfordulásának lehetőségét és lefolyásának jellegét határozzák meg, hanem annak valószínűségét is, hogy ez utóbbi fertőző betegség formájában nyilvánul meg.
A szervezet védőfaktorait (ellenállás) osztják
- specifikus (immun) és
- nem specifikus, amely a teljes kapott komplexet alkotja nyh örökletesen és egyénileg szerzett mechanizmusok.
A bél mikroökológiai rendszere a szervezet állandósági rendszerének legfontosabb része (több mint 400 féle mikroorganizmus képviseli, amelyek 98%-a kötelező anaerob). Számos mechanizmusa van az elnyomásra patogén mikroflóra(perisztaltika serkentése, antibiotikus anyagok termelése, immunológiai védekező mechanizmusok kiváltása stb.). A gasztrointesztinális traktus (GIT) specifikus és nem specifikus védekezési mechanizmusainak szerves indikátora a kolonizációs rezisztencia (a hám állapota, az aktív lizozim, a savasság és az enzimaktivitás) gyomornedv, komplement tartalom, interferonok, makrofágok, immunglobulinok). Csökkentése (dysbacteriosis) többre vezet gyakori betegség különböző bélfertőzések.
Hasonlóképpen látja el védő és védő funkcióit Bőr(a legtöbb mikrobával szembeni átjárhatatlansága, baktericid tulajdonságai) és a légutakat (a légúti hám csillói, köhögéskor a kórokozók mechanikus eltávolítása a légutakból, immunglobulinok szekréciója stb.).
Továbbá a védelmi folyamat magában foglalja az ilyeneket is természetes immunitási tényezők mint a fagociták (mikro- és makrofágok), prekurzor (természetes) antitestek, lizozim, interferon stb.
A legtöbb esetben szerzett immunválasz (celluláris és humorális), valamint immunológiai tolerancia alakul ki.
A patogén kórokozó és a fogékony organizmus kölcsönhatása egy bizonyos időtartamon keresztül megy végbe, és az jellemző ciklikusság, azaz a fejlődési fázisok rendszeres változása, a fertőző folyamat megnyilvánulásainak növekedése és csökkenése. Ebben a tekintetben egy fertőző betegség kialakulása során szokás megkülönböztetni több egymást követő időszakot: inkubáció, kezdeti, csúcs és gyógyulás.
Lappangási időszak (a fertőzés pillanatától a betegség kezdetéig), általában nincs klinikai megnyilvánulásai, csak egyes betegségekben (tífusz, kanyaró) és néhány betegnél ben utolsó napok Ebben az időszakban jelentkeznek a legáltalánosabb és meghatározatlanabb tünetek (hírnökök, prodromális jelenségek), amelyek alapján epidemiológiai adatok hiányában fertőző betegség gyanúja is nehezen lehetséges.
Minden fertőző betegségnek megvan a saját lappangási ideje (a virulenciától, a kórokozó dózisától és a szervezet reakcióképességétől függően kis eltérésekkel). Több órától (influenza, mérgező fertőzések) több hétig, hónapig (tetanusz, veszettség, vírusos hepatitis) és akár évekig (HIV-fertőzés) is tart.
Kezdeti időszak Számos különféle tünet jellemzi, amelyek együttesen olyan klinikai vagy klinikai-laboratóriumi tünetegyüttest alkotnak, amelyek lehetővé teszik a betegség előzetes vagy végső diagnózisának felállítását. Ezért alatt korai diagnózis fertőző betegségek a diagnózisra utal kezdeti időszak(), azaz a betegség teljes klinikai képének kialakulásáig azzal tipikus megnyilvánulásai(pl. kiütés tífuszban, sárgaság vírusos hepatitisben, bubo tularémiában).
csúcsidőszak a betegségre jellemző tünetek, amelyek elérik maximális súlyosságukat és meghatározzák annak eredetiségét.
felépülési időszak a betegség klinikai megnyilvánulásainak megszűnése és a károsodott szervezeti funkciók fokozatos helyreállítása jellemző. Ebben az időszakban néhány fertőző betegség esetén relapszusok (a betegség visszatérése) lehetségesek.
A relapszusokat meg kell különböztetni azoktól az exacerbációktól, amelyek nem a betegség után, hanem a folytatás hátterében alakulnak ki. klinikai tünetek. Újrafertőződésnek nevezzük azt a megismételt betegséget, amely ugyanazon kórokozóval történt új fertőzés következtében alakul ki.
A fertőző betegség diagnózisának alátámasztására szolgáló algoritmus:
1. A diagnózis alapja az epid. adatok, a betegség jellegzetes klinikája.
2. A laboratóriumi és műszeres kutatási módszerek eredményei.
3. A diagnózis etiológiai megerősítésének módszerei:
· Bakteriológiai, virológiai vizsgálat (a kórokozó sajátos tulajdonságainak meghatározása).
Kísérleti állatok fertőzése
Szerológiai módszerek (bizonyos kórokozók elleni antitestek meghatározása - RA, RPHA, RSK stb.)
2. KÉRDÉSEK ÉS FELADATOK A TANULÓK ÖNELLENŐRZÉSÉHEZ:
1. Határozza meg a "fertőzés", "fertőző folyamat" fogalmait.
2. Melyek a fő megkülönböztető jellegzetességek fertőző betegségek terápiás profilú betegségekből.
3. Hogyan osztályozhatók a fertőző betegségek?
Határozza meg a manifeszt forma, szubklinikai, (láthatatlan), törölt, perzisztens (látens) fertőzés, lassú, újrafertőződés, szuperfertőzés fogalmakat.
5. Nevezze meg az időszakokat a klinikán! fertőző betegségek.
6. Határozza meg a patogenitást, virulenciát, toxicitást, invazivitást.
Lista laboratóriumi módszerek a diagnózis ellenőrzése. Nevezze meg a fertőző betegség diagnózisának alátámasztására szolgáló algoritmust!
3. A tesztellenőrzés kérdései a tudás tesztelésére(a helyes válasz *-gal van jelölve):
1. A FERTŐZŐ FOLYAMAT:
A) a fertőző betegségek terjedése az állatok között
B) kórokozók jelenléte a környezetben
C) mikro- és makroorganizmus kölcsönhatása *
D) fertőzés a hordozók fertőző ágenseivel
D) a betegségek terjedése az emberek között
2. HELYTELEN NYILATKOZAT BEKÖTÉSE. A FERTŐZŐ BETEGSÉGEK JELLEMZŐK:
A) a kórokozó sajátossága
B) lappangási idő jelenléte
B) fertőző
D) immunitás kialakulása
D) aciklikus áramlás*
3. A MEGHATÁROZOTT BETEGSÉGEKTŐL A SAPRONOSISOKIG A következők:
A) escherichiosis
B) veszettség
B) vírusos hepatitis B
D) legionellózis*
D) brucellózis
4. HELYTELEN NYILATKOZAT BEKÖTÉSE. BETEGSÉGEK, AMELYEKBEN A BETEGEK KÍVÜL NEM FERTŐZŐK:
A) tularemia
B) veszettség
B) amőbiasis*
D) leptospirózis
D) brucellózis
5. HELYTELEN NYILATKOZAT BEKÖTÉSE. A KÖVETKEZŐ BETEGSÉGEK DIAGNÓZISÁHOZ ALKALMAZOTT:
A) vérhas bakteriológiai vizsgálatürülék
B) vírusos hepatitisz- immunológiai vérvizsgálat
B) vérzéses láz vese szindróma- vér bakteriológiai vizsgálata*
D) tularemia - intradermális allergiás teszt
D) malária - vérkenet bakterioszkópiája
4. Egy szituációs feladat példáján elemezze a fertőző betegség diagnózisának megalapozására szolgáló algoritmust!
A 30 éves B. beteg a betegség 7. napján került a fertőző osztályra. A betegség akutan kezdődött, amikor hidegrázás után a testhőmérséklet 38,5 C-ra emelkedett, fejfájás, torokfájás. Egy helyi terapeuta figyelte meg, az akut légúti fertőzésekre előírt kezelés nem hozott javulást. A betegség 7. napján a beteg a sclera icterusát észlelte; elsötétült vizelet és megvilágosodott széklet. A sárgaság megjelenésével a testhőmérséklet normalizálódott, és az egészségi állapot valamelyest javult. A gyengeség azonban továbbra is fennállt, az étvágy csökkent, hányinger, a máj nehézsége jelent meg.
Az anamnézisből: a férj 4 hete vírusos hepatitisben szenvedett; nem védett közösülés és parenterális beavatkozások az elmúlt 6 hónapban. tagadja.
Objektíven: közepes súlyosságú állapot. Meghatározzák a sclera és a bőr sárgáját. A nyelv nedves, fehéres bevonattal van bevonva. A has puha, a jobb hypochondriumban fájdalmas. A máj a borda széle alól +3 cm a jobb középső kulcscsontvonal mentén, széle rugalmas, érzékeny. A vizelet sötét, diurézis - jellemzők nélkül. A szék könnyű.
Teljes vérkép: Hb - 120 g/l, er. - 4,0x1012/l, CPU - 0,9, tromx109/l, lej. - 3,6x109 / l, esett. - 1%, seg. - 39%, eoz. - 2%, lim. - 41%, mon. - 17%, ESR - 1 mm/h.
A vér biokémiai elemzése: össz. bilirubin 93 µmol/l (direkt 63 µmol/l, indirekt 30 µmol/l), ALT 1015 U/l, AsAT 734 U/l, timol teszt 21 U S-H, PI 66%, össz. fehérje 65 g/l, albuminok 45%, globulinok 55%, alkalikus foszfatáz 371 U/l, GGTP 92 U/l.
ELISA: anti-HAV IgM (+).
Klinikai diagnózis « Akut hepatitis A, icterikus forma, közepesen súlyos.
Indoklás. A diagnózis a következők alapján történt:
Anamnézis ( háztartási kapcsolat a férjemmel 4 hétig. a betegség kezdete előtt), klinikák (akut megjelenés, rövid - 1 hétnél rövidebb - influenzaszerű prodroma, közérzetjavulás sárgaság megjelenésével), szindrómák: májmérgezés, sárgaság, fájdalom, hepatomegalia, laboratóriumi adatok : nagy teljesítményű citolízis szindróma, mesenchymalis gyulladás, hepatodepresszió, intrahepatikus cholestasis, egy specifikus (szerológiai) kutatási módszer - anti-HAV IgM - eredményeit mutatták ki ELISA-ban.
IRODALOM:
Fő:
1., Danilkin betegségek és járványtan: Tankönyv. - M .: GEOTAR-MED, 2009. - 816 p.
2. Juscsuk N. D., Vengerov-kór - M: GEOTAR. - 2011. - 724 p.
További:
3. Útmutató a gyakorlati képzés a fertőző betegségek epidemiológiájáról / Szerk. , . - M.: GEOTAR-Média, 2007. - 768 p.
Internetes oldalak:
2. www. consilium
3. www. orvos. am. *****
Útmutatót készítette:
Az Infektológiai Tanszék egyetemi docense, Ph.D.
Az osztály ülésén elfogadott irányelvek
sz. "" 20-tól
Fej Fertőző Betegségek Osztálya
Jelenleg a fertőző betegségeknek több, különböző elveken alapuló osztályozását javasolták.
Az etiológiai elv szerint:
1) vírusos fertőzések;
2) mikoplazmózis;
3) chlamydia;
4) rickettsiosis;
5) bakteriális fertőzések (bakteriózisok);
6) spirochetosis;
7) mikózisok;
8) protozoon fertőzések (protozoosis);
9) helmintiázisok;
10) fertőzések – ízeltlábúak által okozott betegségek.
Szigorúan véve a helminthiasis és a fertőzések nem tartoznak a fertőző betegségek közé.
A fertőző folyamatot okozó kórokozók típusainak száma szerint:
1) egyfajta mikroorganizmus által okozott fertőző betegségek (az abszolút többség) - monoinfekciók;
2) egyidejűleg több faj okozta - vegyes vagy vegyes fertőzések.
Az osztályozás másik megközelítése az összes fertőzés felosztása:
1) exogén - a fertőzések túlnyomó többsége, amelyek akkor fordulnak elő, amikor a kórokozó kívülről behatol;
2) endogén (autofertőzések).
Endogén alatt olyan fertőzést értünk, amelyet saját opportunista flórája okoz, és amely a betegség független formája értékét szerzi meg. Az autoinfekció leggyakrabban a mandulákban, vastagbélben, hörgőkben, tüdőben, húgyúti, a bőrön a szervezet védekezőképességének csökkenése miatt a környezeti tényezők káros hatásai, hosszan tartó antibiotikum terápia stb.
A fertőzőképesség mértéke szerint:
1) nem fertőző vagy nem fertőző (pszeudotuberkulózis, botulizmus, staphylococcus enterotoxin-mérgezés, malária stb.);
2) enyhén fertőző (fertőző mononukleózis, ornitózis, HFRS, brucellózis);
3) fertőző (dizentéria, influenza, tífusz stb.);
4) erősen fertőző (természetes himlő, kolera).
A kórokozó domináns lokalizációja az emberi szervezetben, a terjedési útvonalak és izolálásának módjai külső környezet:
1) bélfertőzések(fekális-orális terjedési út, fertőzés szájon keresztül);
2) légúti fertőzések (levegő - aeroszol eloszlás, fertőzés a légutakon keresztül);
3) fertőző vérfertőzések (a kórokozó átvitele hordozókon keresztül - szúnyogok, bolhák, kullancsok stb.);
4) nem fertőző vérfertőzések (injekcióval, vérátömlesztéssel, plazmával stb. történő fertőzés);
5) a külső bőrfelület fertőzései (kontaktus terjedési út, fertőzés a bőrön vagy a nyálkahártyán keresztül).
A kórokozó élőhelye szerint:
1) antroponózisok - olyan betegségek, amelyek csak az emberekre jellemzőek, és emberről emberre terjednek (a görög szavakból: anthropos - "ember", nosos - "betegség") - akut légúti fertőzések, tífusz, kanyaró, diftéria;
2) zoonózisok (a görög zoon szóból - "állatok") - az állatokban és az emberekben rejlő betegségek, amelyek állatról emberre terjednek, de nem terjednek át emberről emberre - szalmonellózis, veszettség, kullancsencephalitis. A zoonózisokat viszont a következőkre osztják:
- a) házi (mezőgazdasági, szőrme, otthon tartott) és szinantróp (rágcsáló) állatok betegségei;
- b) vadon élő állatok betegségei (természetes góc);
- 3) szapronózisok - legionellózis, kolera, klostridiózis.
A klinikai megnyilvánulások mértékétől függően:
1) nyilvánvaló;
2) nem látható.
A fertőző betegségek nem látható formái tünetmentesek, bár az emberi szervezetben immunológiai, valamint a megfelelő betegségre jellemző funkcionális és morfológiai változások figyelhetők meg. Kis mértékben kifejezve nem vezetnek a kóros folyamat megnyilvánulásához, és kívülről az ember egészséges marad.
Súlyosság szerint:
1) tüdő;
2) mérsékelt;
3) nehéz;
4) rendkívül nehéz.
Az áramlással:
1) tipikus;
2) atipikus;
3) ciklikus;
4) aciklikus;
5) villámgyors;
6) akut;
7) szubakut vagy elhúzódó;
A fertőző betegségek a betegségek után a harmadik legelterjedtebbek világszerte. szeretettel- érrendszerés daganatok. Különböző országokban gyakori különféle fertőzések, és előfordulásukat nagymértékben befolyásolják a lakosság társadalmi életkörülményei. Minél magasabb a lakosság szociális és kulturális szintje, a megelőző és gyógyító ellátás megszervezése, az egészségnevelés, annál alacsonyabb a fertőző betegségek előfordulása és az azokból való halálozás.
A fertőző betegségek alapvetően a mikroorganizmusok és a makroorganizmusok közötti változó viszonyt tükrözik. Normál körülmények között be különböző testek emberi és állati életeket nagy mennyiség mikrobák, amelyekkel megállapított szimbiotikus kapcsolatok, azaz olyan kapcsolatok, amikor ezek a mikroorganizmusok nemcsak hogy nem okoznak betegséget, hanem hozzájárulnak élettani funkciókhoz is, például az emésztés működéséhez. Ezenkívül az ilyen mikrobák megsemmisítése gyógyszerek segítségével megjelenéséhez vezet súlyos betegségek- dysbiosis. A szimbiotikus kapcsolatok többféleképpen alakulhatnak ki, ami a fertőző betegségek osztályozásában is megmutatkozik.
A FERTŐZŐ BETEGSÉGEK OSZTÁLYOZÁSA
NÁL NÉL Az antroponózisokat az ember és a mikroorganizmus közötti kapcsolat jellemzőitől függően különböztetjük meg. antropozoonózisok és biocenózisok.
Antroponózisok - csak emberre jellemző fertőző betegségek (például tífusz).
Antropozoonózisok- fertőző betegségek, amelyek mind az embereket, mind az állatokat érintik (antrax, brucellózis stb.).
Biocenosisok - olyan fertőzések, amelyekre az jellemző, hogy előfordulásukhoz köztes gazdaszervezetre van szükség (például malária fordul elő). Ezért a biocenózisok csak azokon a helyeken fejlődhetnek ki, ahol köztes gazdát találnak.
A FERTŐZŐ BETEGSÉGEK OSZTÁLYOZÁSA ETIOLÓGIÁTÓL FÜGGŐ
Nyilvánvaló, hogy egy fertőző betegség előfordulásához konkrét kórokozóra van szükség, ezért szerintetiológiai jel minden fertőzés a következőkre osztható:
A fertőzés természetétől függően fertőzések lehetnek:
- endogén, ha a kórokozók folyamatosan élnek a szervezetben és patogénekké válnak a gazdaszervezettel fennálló szimbiotikus kapcsolatok megsértése következtében;
- exogén, ha kórokozóik a környezetből bejutnak a szervezetbe.
ÁTVITELI MECHANIZMUSOK
- széklet-orális (szájon keresztül), ami jellemző a bélfertőzésekre;
- levegőben, ami légúti fertőzések kialakulásához vezet;
- a „vérfertőzések” a vérszívó ízeltlábúakon keresztül terjednek;
- a test külső héjának, rostjának és izmainak fertőzései, amelyekben a kórokozó sérülések következtében kerül a szervezetbe;
- vegyes átviteli mechanizmusokból eredő fertőzések.
A FERTŐZŐ BETEGSÉGEK OSZTÁLYOZÁSA A KÓROKOZÓK SZÖVETEKHEZ VALÓ ALKALMAZÁSÁNAK TULAJDONSÁGAITÓL FÜGGŐ
Ezek a jellemzők határozzák meg a fertőző betegségek klinikai és morfológiai megnyilvánulásait, amelyek szerint csoportosítják őket. Az elsődleges elváltozással járó fertőző betegségek kijelölése:
- bőr, nyálkahártyák, rostok és izmok:
- légutak;
- emésztőrendszer;
- idegrendszer;
- szív- és érrendszer;
- vérrendszerek;
- húgyúti.
A FERTŐZŐ BETEGSÉGEK ÁLTALÁNOS JELLEMZŐI
Több fontos is van Általános rendelkezések bármely fertőző betegségre jellemző.
Minden fertőző betegségnek megvan a maga:
- specifikus kórokozója;
- bejárati kapu, amelyen keresztül a kórokozó bejut a szervezetbe. Minden egyes kórokozótípusra jellemzőek;
- elsődleges hatás - szöveti terület a bejárati kapu területén, amelyben a kórokozó elkezdi károsítani a szövetet, ami gyulladást okoz;
- lymphangitis - a nyirokerek gyulladása, amelyen keresztül a kórokozók, toxinjaik, a romlott szövetek maradványai eltávolítják a regionális nyirokcsomó elsődleges hatásától;
- lymphadenitis - a nyirokcsomó gyulladása, regionális az elsődleges affektushoz képest.
fertőző komplexum - a sebzés hármasa, ami azelsődleges hatás, lymphangitisés lymphadenitis.A fertőző komplexumból a fertőzés terjedhet:
- limfogén;
- hematogén módon;
- szöveti és szervi csatornákon keresztül (intracanalicularis);
- perineurális;
- kapcsolattartás útján.
A fertőzés általánosítása bármilyen módon hozzájárul, de különösen az első kettőhöz.
Fertőző betegségek fertőzőképessége a kórokozó jelenléte és a fertőzés átviteli módjai határozzák meg.
Minden fertőző betegség nyilvánul meg:
- egy adott betegségre jellemző specifikus lokális elváltozások, mint például a vastagbél fekélyei vérhasszal, az arteriolák és kapillárisok falának egyfajta gyulladása tífusz esetén;
- a legtöbb fertőző betegségre jellemző általános változások, amelyek nem függnek egy adott kórokozótól - bőrkiütések, a nyirokcsomók és a lép sejthiperpláziája, a parenchymalis szervek degenerációja stb.
Reaktivitás és immunitás fertőző betegségekben.
Fertőző betegségek kialakulása, patogenezise és morfogenezise, szövődményekés Az eredmények nem annyira a kórokozótól, mint inkább a makroorganizmus reakcióképességétől függenek. Válaszul bármilyen fertőzés behatolására a szervekben immunrendszer antitestek képződnek, amelyek a kórokozók antigénjei ellen irányulnak. A vérben keringő antimikrobiális antitestek komplexet képeznek a kórokozók antigénjeivel és a komplementtel, melynek eredményeként a kórokozók elpusztulnak, a szervezetben utófertőzés következik be.humorális immunitás.A kórokozó behatolása azonban a szervezet szenzibilizálódását okozza, ami, amikor újbóli megjelenése a fertőzés allergiával nyilvánul meg. Felmerülhetazonnali túlérzékenységi reakciók vagy lassú típus,a szervezet reaktivitásának eltérő megnyilvánulását tükrözi, és a fertőzések általános elváltozásainak megjelenését okozza.
Általános változások tükrözik az allergia morfológiáját a nyirokcsomók és a lép hiperpláziája, megnagyobbodott máj, vaszkuláris reakció vasculitis formájában. fibrinoid nekrózis, vérzés, bőrkiütés és disztrófiás változások parenchymalis szervek. Különféle szövődmények léphetnek fel, amelyek nagyrészt a szövetek és szervek morfológiai változásaihoz kapcsolódnak, amelyek azonnali és késleltetett típusú túlérzékenységgel alakulnak ki. A szervezet azonban lokalizálni tudja a fertőzést, ami primer fertőző komplexum kialakulásában, helyi elváltozások megjelenésében nyilvánul meg,egy adott betegségre jellemzőés megkülönböztetni más fertőző betegségektől. A szervezet fertőzésekkel szembeni ellenállása megnövekszik, ami az immunitás kialakulását tükrözi. A jövőben a növekvő immunitás hátterében reparatív folyamatok alakulnak ki, és gyógyulás következik be.
Ugyanakkor időnként a szervezet reaktív tulajdonságai gyorsan kimerülnek, miközben az adaptív reakciók nem elegendőek, és a szervezet lényegében védtelenné válik. Ezekben az esetekben nekrózis, suppuration jelenik meg, a mikrobák nagy számban találhatók minden szövetben, vagyis szövődmények alakulnak ki a test reaktivitásának éles csökkenésével kapcsolatban.
A fertőző betegségek ciklikus lefolyása.
A fertőző betegségek lefolyásának három szakasza van: inkubációs, prodromális és a betegség fő megnyilvánulási időszaka.
Alatt inkubáció, vagy látens (rejtett),időszak a kórokozó bejut a szervezetbe, átesik benne fejlődésének bizonyos ciklusait, felszaporodik, ami a szervezet szenzibilizálódását eredményezi.
prodromális időszak az allergiák fokozódásával és a test általános reakcióinak megjelenésével jár, amelyek rossz közérzet, gyengeség, fejfájás, étvágytalanság, alvás utáni fáradtság formájában nyilvánulnak meg. Ebben az időszakban még mindig lehetetlen meghatározni egy adott betegséget.
A betegség fő megnyilvánulásainak időszaka három fázisból áll:
- a betegség tüneteinek növekedése;
- a betegség magassága;
- betegség kimenetelét.
eredményekfertőző betegségek lehetnek gyógyulás, a betegség szövődményeinek maradványhatásai, krónikus lefolyás betegségek, bacilushordozás, halál.
Patomorfózis (változás a betegségek körképében).
Az elmúlt 50 évben a fertőző betegségek száma a világ legtöbb országában jelentősen csökkent. Ezek egy részét, például a himlőt, az egész világon teljesen kiirtották. Jelentősen csökkent az olyan betegségek előfordulása, mint a gyermekbénulás, a skarlát, a diftéria stb. Számos fertőző betegség a hatékony kezelés hatása alatt áll drog terápiaés az időben elvégzett megelőző intézkedések sokkal kedvezőbben, kevesebb komplikációval kezdtek haladni. Ugyanakkor a földgömbön maradnak a kolera, a pestis, a sárgaláz és más fertőző betegségek gócai, amelyek időszakonként járványkitöréseket okozhatnak, és az országon belül terjedő formában.járványok vagy szerte a világonjárványok. Emellett új, különösen vírusos fertőzések, mint például a szerzett immunhiányos szindróma (AIDS), számos sajátos vérzéses lázak satöbbi.
Nagyon sok fertőző betegség létezik, ezért csak a leggyakoribb és legsúlyosabbakat ismertetjük.
VÍRUSOS BETEGSÉGEK
A vírusok a test bizonyos sejtjeihez alkalmazkodnak. Bejutnak beléjük annak a ténynek köszönhetően, hogy felületükön speciális „penetrációs enzimek” vannak, amelyek érintkeznek egy adott sejt külső membránjának receptoraival. Amikor egy vírus bejut a sejtbe, az azt fedő fehérjék - kapszomerek - a sejtenzimek hatására elpusztulnak, és a vírus nukleinsav szabadul fel. Behatol a sejtek ultrastruktúrájába, a sejtmagba és megváltoztatja a sejt fehérjeanyagcseréjét és ultrastruktúráinak hiperfunkcióját. Ebben az esetben új fehérjék képződnek, amelyek rendelkeznek a vírus nukleinsav által adott tulajdonságokkal. Így a vírus "kényszeríti" a sejtet, hogy önmagáért dolgozzon, biztosítva saját szaporodását. A sejt megszűnik ellátni sajátos funkcióját, fokozódik benne a fehérjedisztrófia, majd elhalásossá válik, és a benne képződött vírusok szabad lévén behatolnak a szervezet más sejtjeibe is, egyre nagyobb számot érintve. Ez általános elv a vírusok akciói sajátosságuktól függően rendelkezhetnek bizonyos jellemzőkkel. A vírusos betegségekre a fentiek mindegyike jellemző közös vonásai fertőző betegségek.
Influenza - akut vírusos betegség az antroponózisok csoportjába tartozó.
Etiológia.
A betegség kórokozója olyan vírusok csoportja, amelyek morfológiailag hasonlóak egymáshoz, de antigénszerkezetükben különböznek egymástól, és nem adnak kereszt-immunitást. A fertőzés forrása egy beteg ember. Az influenzát tömeges járványok jellemzik.
Járványtan.
Az influenza vírusát továbbítják levegőben szálló cseppek által, bejut a felső légutak nyálkahártyájának hámsejtjébe, majd behatol a véráramba - előfordul prémium. A vírus toxinja káros hatással van a mikrovaszkulatúra edényeire, növelve azok permeabilitását. Ezzel egy időben az influenzavírus érintkezésbe kerül az immunrendszerrel, majd újra felhalmozódik a felső légutak hámsejtjeiben. A vírusokat neutrofil leukociták fagocitizálják. de az utóbbiak nem pusztítják el őket, ellenkezőleg, maguk a vírusok gátolják a leukociták működését. Ezért az influenzával gyakran egy másodlagos fertőzés aktiválódik, és ezzel kapcsolatos szövődmények lépnek fel.
.
Által klinikai lefolyás megkülönböztetni enyhe, közepes és súlyos forma influenza.
A vírus bejutása után az orr, a garat, a gége nyálkahártyájának hám sejtjeibe a betegek kialakulnakhurut felső légutak. A nyálkahártya ereinek hiperémiájában, fokozott nyálkaképződésben, fehérjedisztrófiában, a csillós hámsejtek halálában és hámlásában nyilvánul meg, amelyben a vírus szaporodása következik be. Az influenza enyhe formája 5-6 napig tart, és gyógyulással ér véget.
mérsékelt influenza jellemző a gyulladás átterjedése a légcsőre, hörgőkre, hörgőkre és a tüdőre, a nyálkahártyákon pedig nekrózis gócok találhatók. Hámban
sejteket hörgőfa az alveoláris hám sejtjei pedig influenzavírusokat tartalmaznak. A tüdőben bronchopneumonia és atelectasis gócok jelennek meg, amelyek szintén gyulladáson mennek keresztül, és hosszan tartó gyulladás forrásává válhatnak. krónikus tüdőgyulladás. Az influenza ezen formája különösen súlyos kisgyermekeknél, időseknél és szív- és érrendszeri betegségben szenvedőknél. Szívelégtelenség miatti halállal végződhet.
Súlyos influenza két fajtája van:
- influenza, amely túlsúlyban van a szervezet mérgezésének jelenségeivel, amely olyan élesen kifejezhető, hogy a betegek a betegség 4-6. napján meghalnak. A boncolás során a felső légutak, a hörgők és a tüdő éles tömegét határozzák meg. Mindkét tüdőben atelectasia és acinus tüdőgyulladás gócai vannak. Az agyban és belső szervek vérzéseket találnak.
- A tüdőszövődményekkel járó influenza bakteriális, gyakrabban staphylococcus fertőzés hozzáadásával alakul ki. A szervezet súlyos mérgezésének hátterében a légutakban fordul előfibrinous-vérzéses gyulladás a hörgőfal mély nekrózisával. Ez hozzájárul az akut bronchiectasia kialakulásához. A váladék felhalmozódása a hörgőkben atelectasis kialakulásához vezet a tüdőben és fokális bronchopneumoniához. A bakteriális fertőzés kialakulása gyakran nekrózis és tályogok kialakulásához vezet tüdőgyulladásos területeken, vérzések kialakulásához a környező szövetekben. A tüdő térfogata nő, tarka megjelenésű"nagy foltos tüdő".
Komplikációk és következmények.
A mérgezés és az érrendszer károsodása szövődményeket és halált okozhat. Tehát kifejezett disztrófiás változások alakulnak ki a parenchymalis szervekben, és a szív intramurális idegi ganglionjainak dystrophiája és necrobiosisa leállást okozhat. A pangás, a pericapilláris diapedetikus vérzések és az agy kapillárisaiban lévő hyalin trombusok okozzák az agy ödémáját, a kisagyi mandulák sérvét a foramen magnumba és a betegek halálát. Néha agyvelőgyulladás alakul ki, amitől a betegek is meghalnak.
adenovírus fertőzés - akut fertőző betegség, amelyben a szervezetbe bekerülő DNS-tartalmú adenovírus légúti gyulladást okoz, limfoid szövet garat és torok. Néha a belek és a szem kötőhártyája érintett.
Járványtan.
A fertőzés a levegőben lévő cseppekkel terjed. Az adenovírusok behatolnak a nyálkahártya hámsejtek magjába, ahol szaporodnak. Ennek eredményeként a sejtek elpusztulnak, és lehetőség nyílik a fertőzés általánosítására. A vírusok felszabadulását az elhalt sejtekből mérgezési tünetek kísérik.
A betegség enyhe vagy súlyos formában fordul elő.
- Nál nél enyhe formaáltalában hurutos nátha, laryngitis és tracheobronchitis, néha pharyngitis alakul ki. Gyakran akut kötőhártya-gyulladás kíséri. Ugyanakkor a nyálkahártya hiperémiás, savós váladékkal átitatott, melyben adenovírus sejtek, azaz elhalt és hámló hámsejtek láthatók. Megnagyobbodott méretűek, a nagy sejtmagok vírusos és fukszinofil zárványokat tartalmaznak a citoplazmában. Kisgyermekeknél az adenovírus fertőzés gyakran tüdőgyulladás formájában fordul elő.
- A betegség súlyos formája a fertőzés általánossá válásával alakul ki. A vírus megfertőzi a különböző belső szervek sejtjeit és az agyat. Ugyanakkor a szervezet mérgezése élesen növekszik, és ellenállása csökken. Kedvező hátteret teremtenek a másodlagos bakteriális fertőzés megtapadásához, torokfájást okozva. otitis, arcüreggyulladás, tüdőgyulladás stb., és gyakran a gyulladás hurutos jellegét gennyes váltja fel.
Kivonulás.
Komplikációk adenovírus fertőzés- tüdőgyulladás, agyhártyagyulladás, szívizomgyulladás - a beteg halálához vezethet.
Gyermekbénulás - akut vírusos betegség az elülső szarv elsődleges elváltozásával gerincvelő.
Járványtan.
A fertőzés táplálkozási úton történik. A vírus replikálódik garatmandulák, Peyer foltjai, be nyirokcsomók. Ezután behatol a vérbe, majd az emésztőrendszer nyirokrendszerében rögzítődik (99.% esetek), vagy a gerincvelő elülső szarvának motoros neuronjaiban (az esetek 1%-ában). Ott a vírus elszaporodik, ami a sejtek súlyos fehérjedegenerációját okozza. Amikor elpusztulnak, a vírus felszabadul, és más motoros neuronokat is megfertőz.
Patogenezis és kóros anatómia A poliomyelitis több szakaszból áll.
Preparalipikus szakasz a gerincvelő keringésének károsodása, a gerincvelő elülső szarvának motoros neuronjainak dystrophiája és necrobiosisa, valamint néhányuk elhalása jellemez. A folyamat nem korlátozódik a gerincvelő elülső szarvaira, hanem kiterjed a medulla oblongata motoros neuronjaira, a reticularis formációra, a középagyra, a diencephalonra és az elülső központi gyriusra. Az agy ezen részeiben azonban kevésbé hangsúlyosak a változások, mint a gerincvelőben.
Bénulásos szakasz a gerincvelő anyagának fokális nekrózisa, az elhalt neuronok körüli glia kifejezett reakciója és az agy szöveteinek és agyhártyájának leukocita beszűrődése jellemzi. Ebben az időszakban a poliomyelitisben szenvedő betegek súlyosak bénulás, gyakran a légzőizmokat.
Helyreállítási szakasz , és akkor maradék szakasz akkor alakul ki, ha a beteg nem hal bele légzési elégtelenség. A gerincvelőben a nekrózis gócok helyén ciszták, az elhalt neuroncsoportok helyén glia hegek képződnek.
A poliomyelitisben a limfoid sejtek hiperpláziája figyelhető meg a mandulákban, a csoportos és magányos tüszőkben, valamint a nyirokcsomókban. A tüdőben az összeomlás és a keringési zavarok gócai vannak; a szívben - a kardiomiociták disztrófiája és az intersticiális szívizomgyulladás; a vázizmokban, különösen a végtagokban és a légzőizmokban a neurogén atrófia jelenségei. A tüdőben bekövetkező változások hátterében tüdőgyulladás alakul ki. A gerincvelő károsodásával összefüggésben a végtagok bénulása és kontraktúrája lép fel. NÁL NÉL akut időszak a betegek légzési elégtelenség következtében meghalhatnak.
Agyvelőgyulladás - az agy gyulladása.
A különféle agyvelőgyulladások közül a tavaszi-nyári kullancsencephalitis a legnagyobb jelentőségű.
Járványtan.
Ez egy neurotrop vírus által okozott biocinózis, amelyet vérszívó kullancsok terjesztenek állati hordozókról emberre. A neurotrop vírus belépési kapuja az véredény bőr. Kullancscsípés esetén a vírus bejut a véráramba, majd a parenchymás szervekbe és az agyba. Ezekben a szervekben szaporodik és folyamatosan bekerül a véráramba, érintkezik a mikrovaszkulatúra edényeinek falával, ami fokozott permeabilitást okoz. A vérplazmával együtt a vírus elhagyja az ereket, és a neurotropizmus következtében az agy idegsejtjeit érinti.
klinikai kép.
Az agyvelőgyulladás általában akut, esetenként krónikus. A prodromális időszak rövid. A csúcsidőszakban a láz 38 ° C-ig emelkedik, mély álmosság, néha kóma elérése, szemmozgási rendellenességek jelennek meg - kettős látás, eltérő sztrabizmus és egyéb tünetek. Az akut időszak több naptól több hétig tart. Ebben az időszakban a betegek kómában halhatnak meg.
Patológiai anatómia.
A vírusos encephalitisben az agyban bekövetkező makroszkópos változás az erek diffúz vagy gócos sokaságából, a szürke- és fehérállományban kis vérzések megjelenéséből, valamint egyes duzzanatokból áll. Az encephalitis mikroszkópos képe specifikusabb. Jellemzője az agyi erek és az agyhártya többszörös vasculitise, limfocitákból, makrofágokból és neutrofil leukocitákból származó infiltrátumok felhalmozódásával az erek körül. Az idegsejtekben disztrófiás, nekrobiotikus és nekrotikus folyamatok lépnek fel, amelyek következtében az agy bizonyos területein vagy szövetében csoportosan elpusztulnak a sejtek. Végzet idegsejtek glia elszaporodását okozza: az elhalt sejtek körül, valamint az erek gyulladásos gócai körül csomók (granulomák) képződnek.
Kivonulás.
Egyes esetekben az agyvelőgyulladás biztonságosan véget ér, gyakran a gyógyulás után, a maradék hatások fejfájás, időszakos hányás és egyéb tünetek formájában továbbra is fennállnak. Gyakran utána járványos agyvelőgyulladás marad a vállöv izomzatának tartós bénulása és epilepszia alakul ki.
RICKETSIOSIS
A járványos tífusz egy akut fertőző betegség, amely a központi idegrendszeri mérgezés súlyos tüneteivel jelentkezik. A század elején járványos jellege volt, ma pedig szórványos esetek formájában fordul elő.
Etiológia.
A járványos tífusz kórokozója a Rickettsia Provacek.
Járványtan.
A fertőzés forrása egy beteg ember, és a harapott tetű egészséges ember miközben a rickettsiával fertőzött ürüléket választja ki. Fésüléskor a széklet harapási helyeit a bőrbe dörzsöljük, és a rickettsiák bejutnak a véráramba, majd behatolnak a vaszkuláris endotéliumba.
Patogenezis.
A Rickettsia toxin Provacec elsősorban az idegrendszerre és az erekre van káros hatással. A lappangási idő 10-12 napig tart, ezt követően prodromok jelennek meg és kezdődik a lázas időszak, vagyis a betegség magassága. Jellemzője a mikrovaszkulatúra ereinek károsodása és bénulása minden szervben, de különösen az agyban.
A rickettsiák betelepülése és szaporodása a mikroerek endotéliumába meghatározza a fejlődéstvasculitis.A bőrön a vasculitis kiütés formájában jelentkezik, amely a betegség 3-5. napján jelenik meg. Különösen veszélyes vasculitis, amely a központi idegrendszerben, különösen a medulla oblongata-ban fordul elő. A betegség 2-3. napján a légzés zavart okozhat a medulla oblongata károsodása miatt. A szimpatikus idegrendszer és a mellékvesék károsodása esést okoz vérnyomás, a szívműködés károsodik és akut szívelégtelenség alakulhat ki. A vasculitis és az idegi trofizmus zavarai kombinációja vezet az előforduláshozfelfekvések, különösen azokon a testrészeken, amelyek még enyhe nyomásnak vannak kitéve - a lapockák, a keresztcsont, a sarok területén. Az ujjak bőrének nekrózisa a gyűrűk és gyűrűk alatt, az orrhegy és a fülcimpa kialakul.
Patológiás Anatólia.
Az elhunyt boncolásánál tífuszra jellemző elváltozás nem mutatható ki. A betegség teljes kóros anatómiáját mikroszkóp alatt észlelik. Az arteriolák, prekapillárisok és kapillárisok gyulladása van. Duzzanat, az endotélium hámlása és vérrögképződés lép fel az erekben. Az endothelium és a periciták proliferációja fokozatosan fokozódik, limfociták jelennek meg az erek körül. Az érfalban fibrinoid nekrózis alakulhat ki, amely elpusztul. Ennek eredményeként vantífusz destruktív-proliferatív endothrombovasculitis,amelyben maga az edény elveszti alakját. Ezek a jelenségek nem az egész érben alakulnak ki, hanem csak annak egyes szakaszaiban, amelyek csomók formájában vannak -Popov-tífusz granulomák (a szerzőről nevezték el, aki először leírta őket). A Popov-granulomák szinte minden szervben megtalálhatók. Az agyban a Popov-granulomák kialakulása, valamint a fent leírt egyéb mikrokeringési változások az idegsejtek nekrózisához, a neuroglia proliferációjához vezetnek, és a morfológiai változások teljes komplexumát ún.tífuszos agyvelőgyulladás.A szívben intersticiális szívizomgyulladás alakul ki. Az endothel nekrózis gócai nagy erekben jelennek meg, ami hozzájárul a parietális trombusok kialakulásához és a szívrohamok kialakulásához az agyban, a retinában és más szervekben.
Kivonulás.
A kezelt betegeknél az eredmény a legtöbb esetben, különösen gyermekeknél, kedvező. A tífuszban bekövetkezett halál azonban előfordulhat akut szív- és érrendszeri elégtelenség következtében.
BAKTÉRIUMOK ÁLTAL OKOZOTT BETEGSÉGEK
Tífusz láz - az antroponózisok csoportjába tartozó, tífusz szalmonella által okozott akut fertőző betegség.
Járványtan. A betegség forrása egy beteg ember vagy egy bacilushordozó, akinek váladéka (széklet, vizelet, verejték) tífuszbaktériumot tartalmaz. A fertőzés akkor következik be, amikor a kórokozók szennyezett, rosszul megmosott élelmiszerrel a szájba, majd a emésztőrendszer(fekális-orális fertőzési út).
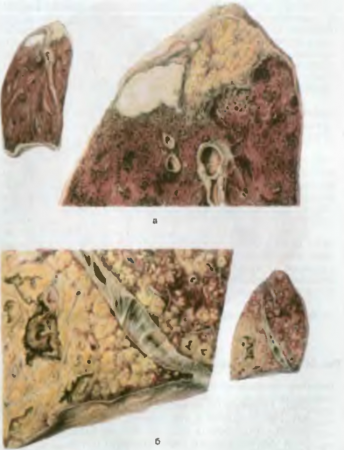
Patogenezis és kóros anatóliaA lappangási idő körülbelül 2 hétig tart.A vékonybél alsó részében a baktériumok szaporodni kezdenek, endotoxinokat szabadítanak fel. Ezután a nyirokereken keresztül bejutnak a bélcsoportos és magányos tüszőkbe és a regionális nyirokcsomókba. A Salmonella további inkubációja a tífusz fokozatos kifejlődését okozza (78. ábra).
Rizs. 78. Tífusz. a - csoportos és szoliter tüszők agyduzzanata, b - szoliter tüszők nekrózisa és piszkos fekélyek kialakulása, c - tiszta fekélyek.
1. szakasz - a magányos tüszők agyduzzanatának stádiuma- a kórokozóval való első érintkezésre reagálva alakul ki, amelyre a szervezet normergikus reakcióval reagál. Megnövekednek, kinyúlnak a bél felszíne fölé, barázdák jelennek meg bennük, amelyek az agy kanyarulataihoz hasonlítanak. Ez a csoportos és magányos tüszők retikuláris sejtjeinek hiperpláziája miatt következik be, amelyek kiszorítják a limfocitákat és fagocitizálják a tífuszbacillusokat. Az ilyen sejteket tífuszsejteknek nevezik, kialakulnaktífusz granulomák.Ez a szakasz 1 hétig tart. Ebben az időben a baktériumok nyirokrendszer belép a vérbe. Baktéria lép fel. A baktériumok vérerekkel való érintkezése gyulladást és kiütést okoz a betegség 7-11. napján -tífusz exanthema. Skr Az ovu baktériumok behatolnak minden szövetbe, kapcsolatba lépnek az immunrendszer szerveivel, és újra belépnek a magányos tüszőkbe. Ez szenzibilizációt, az allergiák növekedését és az immunitás kialakulásának kezdetét okozza. Ebben az időszakban, azaz a betegség 2. hetében megjelennek a vérben a tífusz szalmonella elleni antitestek, és vérből, verejtékből, székletből, vizeletből vethető be; a beteg különösen fertőzővé válik. Az epevezetékben a baktériumok intenzíven szaporodnak, és ismét bejutnak a bélbe az epével, harmadszor érintkezve a magányos tüszőkkel, és kialakul a második szakasz.
2. szakasz - a magányos tüszők nekrózisának stádiuma. A betegség 2. hetében alakul ki. Ez egy hiperergikus reakció, amely egy érzékeny szervezet reakciója egy megengedő hatásra.
3. szakasz - piszkos fekélystádium- a betegség 3. hetében alakul ki. Ebben az időszakban a nekrotikus szövetek részlegesen elszakadnak.
4. szakasz - tiszta fekélystádium- a 4. héten alakul ki, és a magányos tüszők nekrotikus szövetének teljes kilökődése jellemzi. A fekélyek széle sima, alja a bélfal izmos rétege.
5. szakasz - gyógyulási szakasz - egybeesik az 5. héttel és a fekélyek gyógyulása jellemzi, ill teljes felépülés bélszövetek és magányos tüszők.
A betegség ciklikus megnyilvánulásai, a változásokon kívül vékonybél más szervekben is megfigyelhetők. A bélfodor nyirokcsomóiban, valamint a szoliter tüszőkben retikuláris sejtek hiperpláziája és tífusz granulomák kialakulása lép fel. A lép meredeken megnövekszik, vörös pulpájának hiperpláziája nő, ami bőséges kaparást eredményez a vágáson. A parenchymalis szervekben kifejezett disztrófiás változások figyelhetők meg.
Komplikációk.
A bélrendszeri szövődmények közül a legveszélyesebb a betegség 2., 3. és 4. szakaszában fellépő bélvérzés, valamint a fekélyek perforációja és kialakulása. diffúz peritonitis. Egyéb szövődmények között a legfontosabbak fokális tüdőgyulladás a tüdő alsó lebenyei, a gége gennyes perichondritise és a nyelőcső bejáratánál felfekvések kialakulása, a rectus abdominis izomzat viaszos nekrózisa, gennyes osteomyelitis.
Kivonulása legtöbb esetben kedvező, a betegek felépülnek. A betegek halála általában a tífusz szövődményei miatt következik be - vérzés, hashártyagyulladás, tüdőgyulladás.
Dizentéria vagy shigellosis- a vastagbél károsodásával jellemezhető akut fertőző betegség. Baktériumok okozzák - a shigella, amelynek egyetlen tározója az ember.
Járványtan.
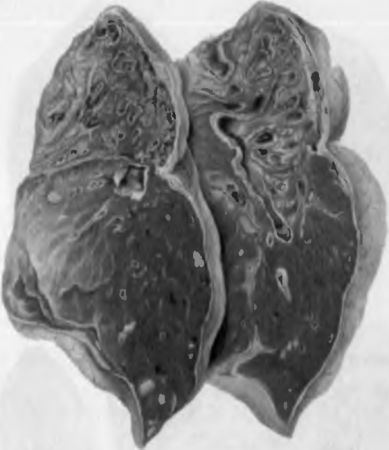
A fertőzés módja széklet-orális. A kórokozók táplálékkal vagy vízzel bejutnak a szervezetbe, és a vastagbél nyálkahártyájának hámjában szaporodnak. A hámsejtekbe behatolva a shigella elérhetetlenné válik a leukociták, az antitestek és az antibiotikumok hatása számára. A hámsejtekben a shigella elszaporodik, miközben a sejtek elpusztulnak, behatolnak a bél lumenébe, és a shigella megfertőzi a bél tartalmát. Az elhalt Shigella endotoxinja káros hatással van a bél ereire és idegi ganglionjaira. A Shigella intraepiteliális létezése és toxinjuk hatása határozza meg eltérő karakter bélgyulladás in különböző szakaszaiban vérhas (79. ábra).
Rizs. 79. Változások a vastagbélben vérhasban. a - hurutos vastagbélgyulladás; b - fibrines vastagbélgyulladás, a fekélyek kialakulásának kezdete; c - fekélyek gyógyulása, a nyálkahártya polipos növekedése; d - cicatricial változások a bélben.
Patogenezis és patológiai anatómia
1. szakasz - hurutos vastagbélgyulladás,a betegség 2-3 napig tart, hurutos gyulladás alakul ki a végbélben és a szigmabélben. A nyálkahártya hiperémiás, ödémás, leukociták beszivárogtak, vérzések vannak, a nyálka intenzíven termelődik, a bélfal izomrétege görcsös.
2. szakasz - diperitikus colip,5-10 napig tart. A bélgyulladás fibrines, gyakrabban difteritikussá válik. A nyálkahártyán zöld-barna színű fibrines film képződik. Mikroszkóp alatt a nyálkahártya és a nyálkahártya alatti réteg nekrózisa látható, amely esetenként a bélfal izomrétegére is kiterjed. A nekrotikus szövetet fibrinos váladék impregnálja, a nekrózis szélei mentén a nyálkahártya leukociták beszivárognak, vérzések vannak. A bélfal idegfonatai súlyos disztrófiás és nekrobiotikus elváltozásokon mennek keresztül.
3. szakasz- colitis ulcerosa, a betegség 10-12. napján jelentkezik, amikor a fibrines-nekrotikus szövet kilökődik. Fekélyek vannak szabálytalan alakúés különféle mélységek.
4. szakasz - fekély gyógyulási szakaszaa betegség 3-4. hetében alakul ki. Helyükön granulációs szövet képződik, amelyen a fekélyek széléről regenerálódó hám mászik. Ha a fekélyek sekélyek és kicsik voltak, lehetséges a bélfal teljes regenerációja. Mély kiterjedt fekélyek esetén a teljes regeneráció nem következik be, a bélfalban hegek képződnek, szűkítve annak lumenét.
Gyermekeknél a vérhasnak van néhány morfológiai jellemzők, a végbél és a szigmabél nyirokrendszerének kifejezett fejlődésével jár. A hurutos gyulladás hátterében a magányos tüszők hiperpláziája lép fel, méretük megnő és a bélnyálkahártya felszíne fölé emelkedik. A tüszők ezután nekrózison mennek keresztül ésgennyes összeolvadás – lép felfollikuláris fekélyes vastagbélgyulladás.
Általános változások
Amikor a vérhas a nyirokcsomók és a lép hiperpláziájában, a parenchimális szervek zsíros degenerációjában, a vese tubulusainak hámjának elhalásában nyilvánul meg. A vastagbél érintettsége miatt ásványi anyagcsere vérhas esetén gyakran kialakulnak megsértései, ami a meszes metasztázisok megjelenésében nyilvánul meg.
Krónikus vérhas a vérhas igen lomha lefolyása következtében alakul ki colitis ulcerosa. A fekélyek gyengén gyógyulnak, a nyálkahártya polipos növedékei jelennek meg a fekélyek közelében. Nem minden infektológus tekinti ezeket az elváltozásokat krónikus vérhasnak, hanem posztdizenteriás vastagbélgyulladásnak.
Komplikációk vérhashoz kapcsolódik bélvérzésés a fekélyek perforációja. Ha ugyanakkor a perforált lyuk kicsi (mikroperforáció), paraproctitis lép fel, amely hashártyagyulladást okozhat. Amikor a gennyes flóra bejut a bélfekélyekbe, a bél flegmonája, néha gangréna alakul ki. A vérhasnak más szövődményei is vannak.
Kivonuláskedvező, de néha halál is előfordulhat a betegség szövődményei miatt.
Kolera - az antroponózisok csoportjának legakutabb fertőző betegsége, amelyet a vékonybél és a gyomor túlnyomó elváltozása jellemez.
A kolera a kategóriába tartozikkarantén fertőzések.Ez egy rendkívül fertőző betegség, előfordulása járványos és világjárványos. A kolera kórokozói az ázsiai kolera vibrio és az El Tor vibrio.
Járványtan
A kórokozó tározója a víz, a fertőzés forrása pedig egy beteg ember. Fertőzés akkor következik be, amikor vibriót tartalmazó vizet fogyasztunk. Ez utóbbiak a vékonybélben találják meg az optimális feltételeket, ahol szaporodnak és kiválasztódnakexotoxin(kolerogén).
Patogenezis és patológiai anatómia
1. betegségi időszak - kolera enteritisexotoxin hatására alakul ki. Az enteritis savós vagy savós-vérzéses jellegű. A bélnyálkahártya hiperémiás, azzalkicsi, de néha számos vérzés. Az exotoxin szekréciót okoz a bélhám sejtjeiben egy nagy szám izotóniás folyadék, ugyanakkor nem szívódik vissza a bél lumenéből. Klinikailag a beteg hirtelen kezdődik, és nem áll meg hasmenés. A belek tartalma vizes, színtelen és szagtalan, hatalmas mennyiségű vibriót tartalmaz, így néz ki " rizsvíz”, amint kis nyálkacsomók és lehámlott hámsejtek úsznak benne.
2. betegségi periódus - kolera gastroenteritisaz első nap végére alakul ki, és az enteritis progressziója és a savós-vérzéses gastritis hozzáadása jellemzi. A beteg fejlődikellenőrizhetetlen hányás.Hasmenés és hányás esetén a betegek napi 30 liter folyadékot veszítenek, kiszáradnak, a vér megvastagodik, a szívműködés csökken, a testhőmérséklet csökken.
3. periódus - algidikus,amelyre jellemző exicosis a betegek (szárítása) és testhőmérsékletük csökkentése. A vékonybélben serous-hemorrhagiás enteritisz jelei megmaradnak, de megjelennek a nyálkahártya nekrózis gócai, a bélfal beszűrődése neutrofil leukociták, limfociták, plazmasejtekkel. A bélhurkok folyékonyak, nehezek. A bél savós membránja száraz, petechiális vérzésekkel, a bélhurkok között átlátszó, nyúló nyálka található. Az algid időszakban általában a betegek halála következik be.
A kolerás elhunyt holtteste exicosis által meghatározott sajátosságokkal rendelkezik. A rigor mortis gyorsan kialakul, nagyon markáns és több napig tart. Az erős és tartós izomösszehúzódásnak köszönhetően jellegzetes „gladiátortartás” lép fel. A bőr száraz, ráncos, ráncos a tenyér ("a mosónő kezei"). A holttest minden szövete száraz, vastag, sötét vér az erekben. A lép mérete csökkent, a szívizomban és a májban parenchymás dystrophia jelenségei, néha kis nekrózis gócok jelennek meg. A vesékben - a nefronok fő szakaszainak tubulusainak hámjának nekrózisa. ami megmagyarázza a kolerás betegeknél olykor kialakuló akut veseelégtelenséget.
A kolera speciális szövődményei kolera tífuszban nyilvánulnak meg, amikor a vibriók ismételt bejutására válaszul diftériás gyulladás alakul ki a vastagbélben. A vesékben szubakut extrakapilláris glomerulonephritis vagy a tubuláris epitélium nekrózisa fordulhat elő. Ez magyarázza a fejlődést urémia kolera tífuszban. A posztcholera urémia oka lehet a vesekéregben a nekrózis gócainak megjelenése is.
Kivonulás.
A betegek halála az algid időszakban következik be kiszáradás, kolera kóma, mérgezés, urémia következtében. Nál nél időben történő kezelés a legtöbb beteg, különösen a Vibrio El Tor által okozott kolera túléli.
Tuberkulózis - az antropozoonózisok csoportjába tartozó krónikus fertőző betegség, amelyet specifikus gyulladások kialakulása jellemez a szervekben. Ez a betegség nem veszíti el jelentőségét, mivel az OM-ben szenvedő betegek a Föld teljes lakosságának 1% -át teszik ki, és a modern Oroszországban az előfordulás közeledik a járványhoz. A betegség kórokozója az R. Koch által felfedezett Mycobacterium tuberculosis. A tuberkulózis kórokozóinak négy típusa van, de csak kettő kórokozó az emberre - az ember és a szarvasmarha.
Járványtan
A mikobaktériumok általában a belélegzett levegővel kerülnek a szervezetbe, és behatolnak a tüdőbe. Sokkal ritkábban kerülnek az emésztőrendszerbe (mikor szennyezett tejet fogyasztanak). Rendkívül ritka, hogy a fertőzés a méhlepényen vagy a sérült bőrön keresztül történik. Leggyakrabban a mikobaktériumok bejutnak a tüdőbe, de nem mindig okoznak betegséget. A mikobaktériumok gyakran specifikus gyulladás kialakulását okozzák a tüdőben, de a betegség egyéb megnyilvánulásai nélkül. Ezt az állapotot hívjákfertőzéstuberkulózis. Ha van a betegség klinikája és sajátos morfológiai változások a szövetekben, akkor beszélhetünk tuberkulózisról.
A belső szervekbe bejutott mikobaktériumok különféle morfológiai reakciókat váltanak ki, amelyek a szervezet szenzibilizációjával és az immunitás kialakulásával kapcsolatosak. A legjellemzőbb reakciókkésleltetett túlérzékenység.A tuberkulózisnak három fő típusa van - elsődleges, hematogén és másodlagos.
primer tuberkulózis főleg gyermekeknél alakul ki, amikor a mikobaktérium először bejut a szervezetbe. Az esetek 95%-ában a fertőzés aerogén úton történik.
Patogenezis és kóros anatotle
TÓL TŐL belélegzett levegővel a kórokozó a III, VIII vagy a tüdő X szegmense. Ezekben a szegmensekben különösen gyakran a IIIszegmens jobb tüdő, egy kis exudatív gyulladásos góc lép fel, amely gyorsan kazeózus nekrózison megy keresztül, körülötte savós ödéma és limfocita infiltráció jelenik meg. Felmerülelsődleges tuberkulózis hatása.A specifikus gyulladás nagyon gyorsan átterjed az elsődleges affektus (lymphangitis) melletti nyirokerekre és a tüdőgyökér regionális nyirokcsomóira, melyben kazeózus nekrózis (lymphadenitis) alakul ki. Megjelenikprimer tuberkulózis komplex. Emésztőrendszeri fertőzés esetén a tuberkulózis komplex a bélben fordul elő.
A jövőben a beteg állapotától, reakciókészségétől és számos egyéb tényezőtől függően a tuberkulózis lefolyása eltérő lehet - az elsődleges tuberkulózis enyhülése; az elsődleges tuberkulózis progressziója a folyamat általánosításával; az elsődleges tuberkulózis krónikus lefolyása.
Az elsődleges tuberkulózis csillapításával Az exudatív jelenségek lecsengenek, a primer tuberkulózis affektus körül hám- és limfoid sejtek tengelye, majd kötőszöveti tok jelenik meg. A kalcium sók kazeózus nekrotikus tömegekben rakódnak le, és az elsődleges hatás megkövesedett. Az ilyen gyógyult primer elváltozást únGon kandallója. Nyirokerekés a nyirokcsomók is szklerózisosak, utóbbiban mész rakódik le és megkövülések fordulnak elő. A Mycobacterium tuberculosis azonban évtizedek óta megmaradt a Gon fókuszában, és ez alátámasztjanem steril tuberkulózis elleni immunitás.40 év elteltével a Gon gócok szinte minden emberben megtalálhatók. Az elsődleges tuberkulózis ilyen lefolyását kedvezőnek kell tekinteni.
Az elsődleges tuberkulózis progressziójának formái.
Nál nél a szervezet elégtelen rezisztenciája esetén a primer tuberkulózis progressziója következik be, és ez a folyamat négy formában mehet végbe.
Hematogén általánosítás Az elsődleges tuberkulózis akkor fordul elő, amikor a mikobaktériumok korán bejutnak a véráramba a fertőzés elsődleges hatásától és a fertőzés szervezetben történő elterjedését követően. Ugyanakkor különböző szervekben képződnek tuberkulózisos gümők, az egészen kicsi, kölesszerűtől a nagyobb, 3-4 mm átmérőjűig. Az első formát únkatonaságtuberkulózis, a második makrofokális tuberkulózis. Hematogén generalizáció esetén a tuberkulózis nagyon gyorsan lezajlik, olyan szervek károsodásának tüneteivel, amelyekbe a Mycobacterium tuberculosis bejutott. például agyhártya, amelyben tuberkulózisos agyhártyagyulladás alakul ki. A primer tuberkulózisnak ez a formája gyakran mérséklődik, de a szervekben maradnak a tuberkulózisszűrések gócai, amelyek kedvezőtlen körülmények között a betegség új kitörését idézhetik elő.
Nyirokmirigy általánosítása Az elsődleges tuberkulózist a bronchiális, bifurkációs, sub- és supraclavicularis nyirokcsomók folyamatában való érintettség jellemzi. amelyben specifikus gyulladás alakul ki kazeosus nekrózissal (80. ábra, a). A tuberkulózisos lymphadenitis különösen nehéz, ha a megnagyobbodott nyirokcsomók összenyomják a légcsövet és a hörgőket, ami tüdőatelekázia kialakulásához vezet. Gyakran a hörgőkből a folyamat a mediastinum szövetére terjed ki, és hatással van a mediastinum ereken áthaladó idegtörzsekre, néha a nyelőcső is részt vesz a folyamatban.
Az elsődleges hatás növekedése - az elsődleges tuberkulózis progressziójának legsúlyosabb formája. Ebben az esetben a specifikus gyulladás a szomszédos területekre terjed azaz ahhoz elsődleges érintett területek tüdő parenchima, felmerülelsődleges lobar vagy teljes kazeos tüdőgyulladás.
A progresszió vegyes formája Az elsődleges tuberkulózis a progresszió minden egyéb formájának eredményeként alakulhat kia szervezet védekezőképességének csökkenésével jár. Ugyanakkor mindkét tüdőben kazeózisos tüdőgyulladás, az érintett nyirokcsomók olvadása és számos tuberkulózisos tuberkulózis található.
Rizs. 80. Tüdőtuberkulózis. a - primer tuberkulózis komplex limfo-mirigyes progresszióval; b - miliáris tüdőtuberkulózis; c - rostos- fokális tuberkulózis tüdő.
Az elsődleges tuberkulózis következményei.
A progresszív primer tuberkulózis kimenetele a beteg életkorától, a szervezet ellenálló képességétől és a folyamat mértékétől függ. Gyermekeknél a tuberkulózis ezen formája különösen keményen áramlik. A betegek halála a folyamat általánossá válása és a tuberkulózisos meningitis miatt következik be. Kedvező lefolyással és megfelelő használatával orvosi intézkedések exudatív gyulladásos válasz produktív váltja fel, a tuberkulózis gócai szklerózisosak és megkövesednek.
A primer tuberkulózis krónikus lefolyásában az elsődleges affektus beágyazódik, és a folyamat hullámokban folyik a nyirokrendszerben: a betegség kitöréseit remisszió váltja fel. Míg egyes nyirokcsomókban a folyamat lelassul, addig másokban megindul.
Néha a nyirokcsomók tuberkulózisos folyamata alábbhagy, a bennük lévő kazeózisos tömegek elszklerózisosodnak, megkövesednek, de az elsődleges affektus előrehalad. Az üregek meglágyulnak benne, helyükön üregek képződnek -elsődleges tüdőüregek.
Hematogén tuberkulózis az elsődleges tuberkulózis után néhány évvel alakul ki, ezért is nevezikposztprimer tuberkulózis.A tuberkulin iránti fokozott érzékenység hátterében fordul elő azoknál az embereknél, akik elsődleges tuberkulózisban szenvedtek, és megtartják immunitásukat a mycobacterium tuberculosis ellen.
A hematogén tuberkulózis patogenezise és formái.
A hematogén tuberkulózis olyan szűrési gócokból keletkezik, amelyek a primer tuberkulózis vagy tuberkulózisfertőzés időszakában különböző szervekbe kerültek. Ezek a gócok sok évig nem jelentkezhetnek, majd a kedvezőtlen tényezők és a fennmaradó fokozott reaktivitás hatására exudatív reakció lép fel bennük, és hematogén tuberkulózis kezdődik. A hematogén tuberkulózisnak három formája van: generalizált hematogén tuberkulózis; hematogén tuberkulózis a tüdő elsődleges elváltozásával; hematogén tuberkulózis a belső szervek túlnyomó léziójával.
Generalizált hematogén tuberkulózis - a legsúlyosabb forma, melyben a legtöbb szervben tuberkulózisos gümők és apró nekrotikus gócok jelennek meg. Ezt a formát más névenakut tuberkulózisos szepszis.Más esetekben kis kölesszerű produktív gumók alakulnak ki minden szervben - ezekakut általános miliáris tuberkulózis.Néha vannagy fokális tuberkulózis,amelyekben a specifikus gyulladás gócai elérik az 1 cm átmérőt.A hematogén tuberkulózis bármely formája esetén meg kell találni az elsődleges fókuszt. Általában ez nem teljesen gyógyult fókusz a tüdőben, a csontokban, a belekben lévő primer tuberkulózis kiszűrésére, gyógyult primer hatással.
Hematogén tuberkulózis a tüdő elsődleges elváltozásával mindkét tüdőben fejlődik, és több apró, fehéres gumó jelenléte jellemzi. Ebben az esetben miliáris tuberkulózisról beszélnek (80. ábra, b), amely akutan és krónikusan is előfordulhat. A tuberkulózis akut lefolyásában gyakran előfordultuberkulózisos agyhártyagyulladás.A tuberkulózis e formájának krónikus lefolyása során a tuberkulózis hegesedése, tüdőtágulat és pneumoszklerózis alakul ki, amellyel összefüggésben a jobb szívrészek hipertrófiája lép fel. Krónikus nagy fokális hematogén tüdőtuberkulózis (a klinikán ezt nevezikhematogén disszeminált tüdőtuberkulózis)túlnyomórészt produktív gumók kialakulása, mindkét tüdő tükörsérülése, lekerekített barlangok kialakulása mindkét tüdőben és pneumoszklerózis. Ebben az esetben a szűrésnek extrapulmonális fókusza van - a nemi szervekben, a csontokban vagy a nyirokcsomókban.
Hematogén tuberkulózis, túlnyomórészt extrapulmonális lézióval különböző szervekben, de különösen gyakran a csontokban és a húgyúti rendszerben fejlődik ki. A tuberkulózis ezen formájának forrása a primer tuberkulózis vagy tuberkulózisfertőzés időszakában a szervekbe bevitt lemorzsolódási gócok. A tuberkulózisnak ez a formája akut vagy krónikus lefolyású.
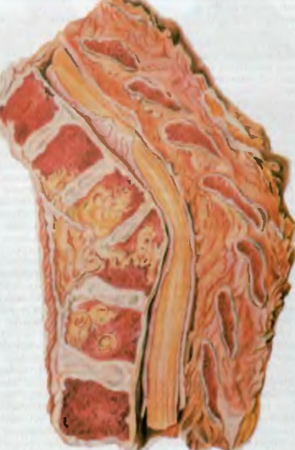
Rizs. 81. Spondylitis tuberkulózis.
A csontok és ízületek tuberkulózisa gyermekeknél gyakoribb, általában az elváltozás a csigolyák testében, csípő- és térdízületek. Ebben az esetben a csontok kazeózus bomlása következik be, deformálódnak, ami a tuberkulózisban kialakuló púp kialakulásának hátterében áll.spondylitis (81. ábra), ízületi mozdulatlanság tuberkulózisbanízületi gyulladás. Ugyanakkor a környező szövetek is részt vesznek a folyamatban, amelyek szintén kazeózus nekrózison mennek keresztül. Ez utóbbiak megolvadnak, a szövetekben áljáratok képződnek, amelyek a bőrön sipolyok formájában nyílnak meg.
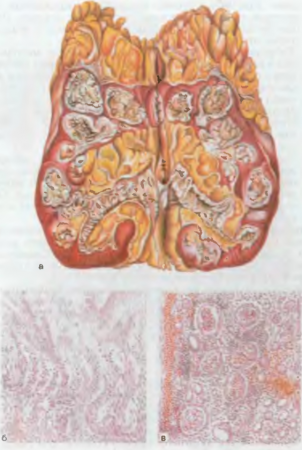
A vesék tuberkulózisa túlnyomórészt a serdülőkorú fiatalokat érinti. A vese tuberkulózisának forrása a szűrési gócok, amelyek a nyirokcsomókban, csontokban, nemi szervekben találhatók. A tuberkulózisos gócok általában az egyik vesében képződnek, és előrehaladva elpusztítják annak szövetét. Ennek eredményeként a vesében kazeózus tömegekkel teli üregek jelennek meg (82. ábra). Ez utóbbi lezárhatja az ureter lumenét, ami megzavarja a vizelet kiáramlását és kialakul pyonephrosis.
A bőr tuberkulózisa (lupus), nemi szervek, belső elválasztású mirigyek, emésztőrendszer, idegrendszer, savós membránok- ez különféle formák hematogén tuberkulózis túlnyomórészt extrapulmonális elváltozásokkal. A gyakorlatban azonban ritkábban fordulnak elő, mint a csonttuberkulózis ésízületek, valamint a vese tuberkulózisa.
másodlagos tuberkulózis.
Beteg felnőttek, akik átestek ban ben primer tuberkulózis gyermekkorban, amelyben a tüdő tetején (Simon-gócok) voltak lemorzsolódási gócok. Ezért a másodlagos tuberkulózis egyben posztprimer tuberkulózis is, amelyet a tüdő károsodása jellemez.
A másodlagos tuberkulózis patogenezise és formái.
A fertőzés a tuberkulózis gócaiból terjed a hörgőkön keresztül; ugyanakkor a köpettel a mikrobaktériumok bejuthatnak egy másik tüdőbe és az emésztőrendszerbe. Ezért a nyirokcsomókban nincs specifikus gyulladás, és változásaik csak a nyirokszövet reaktív hiperpláziájában nyilvánulnak meg, mint minden más fertőző betegségben. A betegség patogenezisében a tuberkulózis számos formája fordul elő:
Akut fokális tuberkulózis, vagy Abrikosov kandallója. Az elsődleges tuberkulózis lemorzsolódásának központjai a hörgőcsövekben találhatók.
I. és II szegmensek, gyakrabban a jobb tüdő. A másodlagos tuberkulózis kialakulásával ezekben a hörgőcsövekben endobronchitis alakul ki, majd a panbronchitis és a specifikus gyulladás átterjed a peribronchiális tüdőszövetre,amelyen a kazeos tüdőgyulladás fókusza van, körülvéve epithelioid és limfoid sejtekkel – Abrikosov fókusza.
Fibrofokális tuberkulózis a másodlagos tuberkulózis kedvező lefolyásával fordul elő; ennek következtében az Abrikosov-fókusz szklerózisos és megkövesedhet (80. kép, c).
Rizs. 82. Vese tuberkulózis. 1 - vese szakaszban: b - az üreg fala, amely tuberkulózisos granulátumokból és kazeózus nekrotikus tömegekből épül fel; c - a vesében krónikus intersticiális nephritis tuberkulózis etiológiája.
Infiltratív tuberkulózis az akut fokális tuberkulózis progressziójával alakul ki. Ezzel az űrlappal könnyen megjelennek kazeosus nekrózis gócok, amelyek körül nem specifikus perifokális exudatív gyulladás alakul ki. A góc-infiltrátumok összeolvadhatnak egymás között, de az érintett területeken nem specifikus savós gyulladás. Kedvező lefolyás esetén a váladék oldódik, kazeosus nekrózis gócai szklerózisos és megkövesedett - újra megjelenikfibro-fokális tuberkulózis.
Rizs. 83. Másodlagos tüdőtuberkulózis. a- tuberculoma c a tüdő csúcsa; b - kazeózisos tüdőgyulladás, melynek fókusza a bomlás.
Tuberculoma Azokban az esetekben alakul ki, amikor a perifokális gyulladás megszűnik, és a caseous necrosis góca megmarad, körülötte csak egy gyengén fejlett tok alakul ki. A tuberkulóma akár 5 cm átmérőjű is lehet, mikobaktériumokat és röntgen vizsgálat szimulálni tud tüdődaganat(83. ábra, a). A tuberkulómát általában műtéti úton távolítják el.
Rizs. 84. Cirrhoticus tüdőtuberculosis bronchiectasissal.
Akut esetes tüdőgyulladás akkor fordul elő, amikor az infiltratív tuberkulózis előrehalad. Ebben az esetben a tüdő parenchyma kazeózus nekrózisa felülmúlja a perifokális gyulladást (83. ábra, b), és a nem specifikus savós váladék gyorsan kazeózus nekrózison megy keresztül, és a tüdőgyulladás területe folyamatosan bővül, néha a tüdő lebenyét is elfoglalva. . A tüdő megnagyobbodott, sűrű, a vágáson sárgás színű. Caseous tüdőgyulladás legyengült betegeknél fordul elő, gyakran in terminális időszak betegség, de ma már ritka.
Akut üreg az infiltratív tuberkulózis vagy guberculoma progressziójának egy másik formájával alakul ki. A hörgő belép a caseous necrosis területére, amelyen keresztül a kazeózus tömegek elkülönülnek. Helyükön kialakulüreg - 2-5 cm átmérőjű üreg, fala tömörített tüdőszövet, így rugalmas és könnyen leesik. A másodlagos tuberkulózis ezen formájával meredeken növekszik egy másik tüdő és emésztőrendszer beültetésének kockázata.
Rostos-barlangos tuberkulózis vagy krónikus tüdőfogyasztás, akkor alakul ki, ha az akut barlangos tuberkulózis krónikus lefolyású és a barlangfalak szklerózisosak.
cirrózisos tuberkulózis (84. ábra). NÁL NÉLaz üregek fala folyamatosan mikobaktériumok. A folyamat fokozatosan leereszkedik a hörgőkön keresztül a tüdő mögöttes szakaszaira, elfoglalva az összes új területet, majd átterjed egy másik tüdőre. Az érintett tüdőben a hegszövet intenzíven növekszik, számos bronchiectasia képződik, és a tüdő deformálódik.
Komplikációk a másodlagos tuberkulózis főként barlangokkal jár. Súlyos vérzés fordulhat elő az üreg edényeiből. Az üreg áttörése a pleurális üregbe pneumothoraxot és pleurális empyemát okoz: a hosszú lefolyás miatt a másodlagos tuberkulózist, a hematogénhez hasonlóan, néha amiloidózis bonyolítja.
Kivonulás. A halál ezekből a szövődményekből, valamint a tüdő szívelégtelenségéből következik.
GYERMEKEK FERTŐZÉSEI
fertőző betegségek kórokozói, hatással van a gyermekre születése után és a gyermekkor teljes időtartama alatt ugyanazokat az elváltozásokat okozzák a szervezetben, mint a felnőttek szerveiben. de ugyanakkor a fertőző folyamat lefolyásának és morfológiájának számos jellemzője van. A gyermekkori fertőzések fő jellemzője, hogy legtöbbjük csak a gyermekeket érinti.
Diftéria- diftéria bacillus által okozott akut fertőző betegség.
Járványtan.
A fertőzés forrása beteg ember vagy bacilushordozó. A terjedés útja elsősorban a levegőben történik, de előfordul, hogy a kórokozó különféle tárgyakon keresztül is átterjedhet. Általában a felső légutak a bejárati kapu. A Diphtheria bacillus erős exotoxint választ ki, amely felszívódik a véráramba, hatással van a szívre ésmellékvesék, parézist okozés a mikrovaszkulatúra ereinek megsemmisülése. Ugyanakkor a permeabilitásuk élesen megnő, a fibrinogén, amely fibrinné alakul, valamint a vérsejtek, beleértve a leukocitákat is, bejutnak a környező szövetekbe.
Klinikai-morfológiai formák:
- a garat és a mandulák diftériája;
- légúti diftéria.
A garat és a mandulák diftériájának kóros anatómiája.
t kapcsán Azt eszem, hogy a garat és a gége felső része többrétegű laphám, itt fejlődikdifteritikus gyulladás. A garatot és a mandulákat sűrű fehéres film borítja, amely alatt a szövetek nekrotikusak, fibrinális váladékkal telítettek leukociták keverékével. A környező szövetek duzzanata, valamint a test mérgezése kifejezett. Ő rokon elfoglalt valamivel hogy a mikrobákat tartalmazó fibrinfilm hosszú ideig nem kilökődik, ami hozzájárul az exotoxin felszívódásához. A regionális nyirokcsomókban nekrózis és vérzés gócai vannak. szívben alakul kitoxikus intersticiális szívizomgyulladás. Megjelenik a szívizomsejtek zsíros degenerációja, a szívizom petyhüdtté válik, a szívüregek kitágulnak.
Gyakran előfordul parenchymalis neuritis a mielin lebomlásával. Glossopharyngealis, vagus, szimpatikus és phrenicus idegek érintettek. Változtatások idegszövet fokozatosan növekszik, és 15-2 hónapokig a betegség kezdetétől előfordulhata lágy szájpadlás, a rekeszizom és a szív bénulása . A mellékvesékben gócos nekrózis és vérzés, a vesékben necroticus nephrosis (lásd 75. ábra), a lépben fokozódik a follicularis hyperplasia.
Haláltól a 2. betegséghet elején jelentkezheta szív korai bénulása vagy 15-2 hónap elteltével késői szívelégtelenség.
A légúti diftéria kóros anatómiája.
Ezzel a formával a gége, a légcső és a hörgők krupos gyulladása alakul ki (lásd 24. ábra). Lent hangszalagok a légutak nyálkahártyáját prizmás és hengeres hám borítja, amely sok nyákot választ ki. Emiatt az itt kialakult fibrines film könnyen leválasztható, az exotoxin szinte nem szívódik fel, az általános toxikus hatások kevésbé kifejezettek. A gége kruppos gyulladását diftériában nevezikigaz krupp . A diftériás film könnyen kilökődik, ugyanakkor eltömítheti a légcsövet, ami fulladást okoz. Gyulladásos folyamat néha kis hörgőkbe és hörgőkbe ereszkedik le, ami bronchopneumonia és tüdőtályogok kialakulásával jár.
Halál a betegek fulladásból, mérgezésből és ezekből a szövődményekből származnak.
skarlát - A csoportú β-hemolitikus streptococcus által okozott akut fertőző betegség, amelyet garatgyulladás és tipikus kiütés jellemez. Általában 16 év alatti betegek, néha felnőttek.
Járványtan.
A fertőzés a skarlátos beteg levegőben lévő cseppjeivel történik. A fertőzés bejárati kapuja a garat és a mandulák, ahol az elsődleges skarlatinális hatás jelentkezik. A betegség kialakulásában alapvető Megvan túlérzékenység embertől streptococcusig. A bejárati kapun a streptococcus behatol a regionális nyirokcsomókba, limfangitist és lymphadenitist okozva, amelyek az elsődleges affektussal kombinálva alakulnak ki.fertőző komplexum.A nyirokpályákról a kórokozó a véráramba kerül, hematogén disszeminációja következik be, melyet toxémia, idegrendszeri és belső szervek károsodása kísér.
Rizs. 85. Skarlát. Akut nekrotikus mandulagyulladás és a garat éles sokasága (A. V. Tsinssrling szerint).
a skarlát formái.
Súlyosságuk szerint megkülönböztetik:
- könnyű forma;
- közepes súlyosságú forma;
- a skarlát súlyos formája, amely lehet mérgező, szeptikus, toxikus-szeptikus.
Patogenezis.
A skarlát lefolyását két periódus jellemzi.
A betegség első periódusa 7-9 napig tart, és a test allergiás reakciója jellemzi, amely a bakteriémia során antitoxikus antitestek képződésével jár. A toxémia és a vérben lévő mikrobatestek lebomlása következtében a betegség 3-5. hetében autoimmun folyamat léphet fel, amely az allergia kifejeződése, melyben számos belső szerv károsodása alakul ki.
Patológiai anatómia.
A skarlát első időszakát hurutos mandulagyulladás kíséri a garat éles mandulájának sokaságával - "lángoló garattal". Helyét a skarlátra jellemző nekrotikus mandulagyulladás váltja fel, amely hozzájárul a streptococcusok szövetekben való terjedéséhez (85. ábra). Nekrózis alakulhat ki puha szájpadlás, torok, hallócső, és onnan menjen a középfülbe; a nyaki nyirokcsomókból a nekrózis néha a nyak szövetére is kiterjed. Amikor elutasították necro
tic tömegek fekélyeket képeznek. Az általános változások a mérgezés súlyosságától ésmérgező forma a betegségek lázzal és jellegzetes skarlatinális kiütéssel nyilvánulnak meg. A kiütés kicsi, élénkpiros, az egész testet lefedi, a nasolabialis háromszög kivételével. A kiütés alapja a bőr ereinek gyulladása. Ebben az esetben az epidermisz disztrófiás változásokon megy keresztül, és rétegesen hámlik -lamellás peeling . parenchymás szervekben és idegrendszer toxémia miatt súlyos disztrófiás elváltozások alakulnak ki, a lép és a nyirokcsomók hiperpláziája kifejezett.
Nál nél szeptikus forma skarlát, amely különösen a betegség 2. hetében jelentkezik, a primer komplexum területén a gyulladás gennyes-nekrotikus jelleget ölt. Ebben az esetben olyan szövődmények léphetnek fel, mint a garattályog, a fülgyulladás, a halántékcsont osteomyelitise, a nyaki flegmon, néha nagy erek fekélyesedésével és halálos vérzéssel. Nagyon súlyos esetekben toxikus-szeptikus forma alakul ki, amelyet septicopyemia jellemez, gennyes metasztázisokkal a különböző szervekben.
A skarlát második periódusa nem mindig alakul ki, és ha kialakul, akkor a 3-5. héten. A második időszak kezdete hurutos angina. Ennek az időszaknak a fő veszélye azakut glomerulonephritis kialakulása , ami belemegy krónikus glomerulonephritisés a vese ráncosodásával végződik. A második periódusban szemölcsös endocarditis, ízületi gyulladás, bőrérgyulladás és ennek következtében bőrkiütés figyelhető meg.
Halál előfordulhat a betegség szövődményei, például az urémia, a glomerulonephritis kialakulásával, míg jelenleg a hatékony gyógyszerek betegek szinte soha nem halnak meg közvetlenül a skarlátban.
Meningococcus fertőzés - akut fertőző betegség, amelyet járványkitörések jellemeznek. Az 5 év alatti gyermekek gyakrabban érintettek.
Járványtan.
A betegség kórokozója a meningococcus. A fertőzés a levegőben lévő cseppekkel történik. A kórokozó a nasopharynxből és a cerebrospinalis folyadékból származó kenetekben található. A meningococcus nagyon instabil, és gyorsan elpusztul az élő szervezeten kívül.
Patogenezis és patológiai anatómia.
Meningococcus fertőzés több esetben is előfordulhat formák.
- A meningococcus okozta nasopharyngitist a nyálkahártya hurutos gyulladása jellemzi súlyos vaszkuláris hiperémiával és garatödémával. Ezt a formát gyakran nem diagnosztizálják, de a betegek veszélyt jelentenek másokra, mivel fertőzésforrást jelentenek.
- Meningococcus agyhártyagyulladás akkor alakul ki, amikor a meningococcus bejut a véráramba chesky akadály.
Rizs. 86. Meningococcus fertőzés. a - gennyes agyhártyagyulladás; 6 - az agy kamráinak kitágulása, az ependyma gennyes impregnálása; c - nekrózis és vérzés fókusza a mellékvesében; d - vérzések és nekrózis a bőrben.
Lágyba kerül agyhártya, és először savós, majd gennyes gyulladás alakul ki, amely az 5-6. napon gennyes-fibrinussá válik. A zöldessárga váladék elsősorban az agy alapfelületén található. innen átmegy domború felületére és "motorháztető" burkolatok formájában homloklebenyek agyféltekék (86. ábra, a). Mikroszkóposan a lágy membránokat és a szomszédos agyszövetet leukociták infiltrálják, az erek élesen telivérűek - fejlődnek.meningoencephalitis. A gennyes gyulladás gyakran átterjed az agykamrák ependymájára (86. ábra, b). A betegség 3. hetétől a gennyes-fibrines váladék részben megszűnik, részben szerveződik. Ezzel egyidejűleg a subarachnoidális terek, a IV. kamra nyílásai túlnőnek, az agy-gerincvelői folyadék keringése megzavarodik, hidrocephalus alakul ki (lásd 32. ábra).
Halál az akut időszakban jön ödéma és duzzanat az agy, meningoencephalitis, és a késői időszakban - az agyi cachexia kapcsolódó agysorvadás eredményeként hydrocephalus.
Meningococcus szepszis akkor fordul elő, amikor a szervezet reakcióképessége megváltozik. Ebben az esetben a mikrocirkulációs ágy összes edénye érintett. Néha a véráramban a mikrobákat tartalmazó leukociták intenzív lebomlása következik be. A meningococcusok és a felszabaduló hisztamin bakteriális sokkhoz és a mikrovaszkulatúra paréziséhez vezet. Fejlesztésvillámforma meningococcemia. amelyben a betegek 1-en belül meghalnak-2 nappal a betegség kezdete után.
A tanfolyam más változataiban a meningococcus szepszist vérzés jellemzi bőrkiütés, ízületi károsodás és érhártya szem. A mellékvesékben nekrózis és vérzés alakul ki, ami azokhoz vezet akut elégtelenség(86. c. ábra). Néha nekrotikus nephrosis fordul elő a vesékben. A bőrben vérzések és elhalás is kialakul (86. ábra, d).
HalálA betegség lefolyásának ezen változatában szenvedő betegek akut mellékvese-elégtelenségből vagy necrotizáló nephrosishoz társuló urémiából erednek. A meningococcemia hosszú lefolyása során a betegek meghalnak gennyes agyhártyagyulladásés septicopyemia.
VÉRMÉRGEZÉS
Vérmérgezés - fertőző, nem ciklikus betegség, amely a szervezet károsodott reaktivitása esetén fordul elő, amikor különböző mikroorganizmusok és toxinjaik behatolnak a fertőzés helyi fókuszából a véráramba.
Fontos hangsúlyozni, hogy ez a fertőző betegség pontosan összefügg zavart, és nem csak a test megváltozott reakciókészsége. A szepszis nem vonatkozik minden olyan mintára, amely más fertőzésekre jellemző.
Számos olyan jellemző van, amely alapvetően megkülönbözteti a szepszist más fertőzésektől.
A szepszis 1. jellemzője - bakteriológiai - az alábbiak:
- a szepszisnek nincs specifikus kórokozója. Ez szenvedéspolietiológiai és szinte bármilyen mikroorganizmus vagy kórokozó gomba okozhatja, ami megkülönbözteti a szepszist minden más fertőzéstől, amelyben egy adott kórokozó van;
- függetlenül attól, hogy milyen kórokozó okozta a szepszist, aztmindig ugyanaz a pergő - akár a szepszis,azaz a fertőzés sajátossága nem hagy nyomot a szervezet szepszisre adott válaszában;
- szepszis nem specifikus morfológiai szubsztrátamely bármely más fertőzéssel fordul elő;
- gyakran fordul elő szepszisgyógyulás utánaz elsődleges fókusz, míg minden más fertőző betegségben a szervek és szövetek változásai a betegség lefolyása során alakulnak ki, és a gyógyulás után eltűnnek;
- vérmérgezés a már meglévő betegségektől függés szinte mindig valamilyen más fertőző betegség vagy helyi gyulladásos folyamat dinamikájában jelenik meg.
A szepszis második jellemzője epidemiológiai:
- szepszis, más fertőző betegségektől eltérően, nem fertőző;
- a szepszis sikertelenreprodukálni kísérletbenmás fertőzésekkel ellentétben;
- függetlenül a szepszis formájától és a kórokozó természetétőla betegség klinikája mindig ugyanaz.
A szepszis harmadik jellemzője immunológiai:
- szepszissel nincs látható immunitásés ezért nem ciklikus lefolyású, míg az összes többi fertőzést az immunitás kialakulásához kapcsolódó folyamat egyértelmű ciklikus lefolyása jellemzi;
- az immunitás hiánya miatt szepszisben élesena sérült szövetek nehéz helyreállítása,amellyel kapcsolatban a betegség vagy halállal végződik, vagy a gyógyulás hosszú időt vesz igénybe;
- szepszisből való felépülés utánnincs immunitás.
Mindezek a jellemzők arra utalnak, hogy a szepszis kialakulásához szükség vana szervezet speciális reaktivitása, és ezért a szepszis a makroorganizmus válaszának egy speciális formája arrakülönféle fertőző ágensek.Ez a sajátos reaktivitás tükrözikülönös, szokatlan allergiaés innentőlegyfajta hiperergia, más fertőző betegségekben nem figyelhető meg.
Patogenezis a szepszis nem mindig egyértelmű. Lehetséges, hogy a szervezet speciális reakciókészséggel reagál, nem a mikrobára,hanem a méreganyagokértbármilyen mikroba. És a méreganyagok gyorsan lenyomjákimmunrendszer.Ugyanakkor megzavarható az antigén stimulációra adott reakciója, amely eleinte a toxinok antigén szerkezetére vonatkozó jel észlelésének meghibásodása miatt késik, majd a toxinok elnyomása miatt elégtelennek bizonyul. magát az immunrendszert a toxinok által, gyorsan növekvő mérgezéssel.
A szepszis lefolyásának formái:
- fulmináns, amelyben a halál a betegség első napján következik be;
- akut, amely legfeljebb 3 napig tart;
- krónikus, amely évekig is eltarthat.
Klinikai és morfológiai jellemzők.
A szepszis általános változásai 3 fő morfológiai folyamatból állnak - gyulladásos, disztrófiás és hiperplasztikus, az utóbbi az immunogenezis szerveiben fejlődik ki. Mindegyik magas mérgezést és egyfajta hiperergikus reakciót tükröz, amely szepszissel együtt alakul ki.
Helyi változások - a gennyes gyulladás fókusza. amely analóg az elsődleges hatással, amely más fertőzéseknél jelentkezik;
- lymphangitis és regionális lymphadenitis,általában gennyes;
- szeptikus gennyes thrombophlebitis,amely a trombus gennyes összeolvadása során bakteriális embóliát és thromboemboliát okoz, tályogok és infarktusok kialakulásával a belső szervekben, és ezáltal a fertőzés hematogén generalizálódásával;
- bejárati kapu, ahol a legtöbb esetben a szeptikus fókusz lokalizálódik.
A szepszis típusai bejárati kaputól függően:
- terápiás vagy parafertőző szepszis,amely más fertőzések vagy nem fertőző betegségek során vagy után alakul ki;
- műtéti vagy seb(beleértve a posztoperatív) szepszis, amikor a bejárati kapu seb, különösen a gennyes fókusz eltávolítása után. Ebbe a csoportba tartozik még egy sajátoségési szepszis;
- méh vagy nőgyógyászati szepszis,amelynek forrása a méhben vagy annak függelékeiben van;
- köldök szepszisamelyben a szepszis forrása a köldökzsinór csonkjának régiójában található;
- tonsillogén szepszis,amelyben a szeptikus fókusz a mandulákban található;
- odontogén szepszis,fogszuvasodáshoz kapcsolódó, különösen flegmon által bonyolított;
- otogén szepszis,akut vagy krónikus gennyes középfülgyulladásból eredő;
- urogén szepszis,amelyben a szeptikus fókusz a vesékben vagy a húgyutakban található;
- kriptogén szepszis,amelyre a szepszis klinikája és morfológiája jellemző, de sem forrása, sem bejárati kapuja nem ismert.
A szepszis klinikai és morfológiai formái.
NÁL NÉL az allergia súlyosságától és eredetiségétől, a helyi és általános változások arányától, a genny jelenlététől vagy hiányától, valamint a betegség lefolyásának időtartamától függően:
- vérmérgezés;
- septicopyemia;
- bakteriális (szeptikus) endocarditis;
- krónikus szepszis.
Vérmérgezés - a szepszis olyan formája, amelyben nincs specifikus morfológiai kép, nincsenek gennyes és szeptikus gennyes áttétek, de a szervezet hiperergikus reakciója rendkívül kifejezett.
Jellemzője a villám ill akut lefolyás, a legtöbb esetben a betegek 1-3 napon belül meghalnak, és részben ez az oka annak, hogy az eltérő morfológiai változásoknak nincs ideje kialakulni. Általában szeptikus fókusz vanbár néha nem lehet kimutatni, és akkor kriptogén szepszisről beszélnek.
Patológiás Anatólia A szeptikémia elsősorban a legerősebb mérgezést és hiperergiát tükrözi, és mikrokeringési zavarokból, immunológiai túlérzékenységi reakciókból és dystrophiás elváltozásokból áll. Vörösvértestek hemolízise figyelhető meg, a hemorrhagiás szindróma általában kifejezett, amelyet vasculitis okoz az érfalak fibrinoid nekrózisával, intersticiális gyulladás különféle testek, hipotenzió. A vérmérgezésben elhunytak boncolása gyakran DIC-t tár fel. sokkos vese ischaemiás kéreggel és hiperémiás velővel, sokkos tüdő konfluens többszörös vérzéssel, lebenyes nekrózis és cholestasis gócai figyelhetők meg a májban, zsírdegeneráció a parenchymás szervekben.
Septicopyemia - a szepszis egy formája, amely általános fertőzésnek számít.
Jellemzője a szeptikus fókusz jelenléte a bejárati kapu területén helyi gennyes gyulladás formájában, amelyet gennyes lymphangitis és lymphadenitis kísér, valamint gennyes thrombophlebitis gennyes áttéttel, ami a folyamat általánossá válását okozza. (87. ábra, a, b). Ugyanakkor a mikrobákat csak a vértenyészetek 1/4-ében határozzák meg. Leggyakrabban a septicopyemia bűnügyi abortusz után alakul ki, sebészeti beavatkozások, gennyedéssel szövődött, más betegségeknél, amelyeket gennyes fókusz jelenléte jellemez. A septicopyemia szintén nem gyakori allergia. de nem olyan kifejezett, mint vérmérgezés esetén.
Klinikai kép elsősorban gennyes áttétekkel járó elváltozások, tályogok és "szeptikus" infarktusok kialakulásával a különböző szervekben - vesében (embóliás gennyes nephritis), májban, csontvelőben (gennyes osteomyelitis), tüdőben (gennyes szívroham) stb. Akut szeptikus polipózis-fekélyes endocarditis alakulhat ki genny jelenlétével a szívbillentyűk endocardiumán. Jellemző a splenomegalia. amelynél a lép tömege eléri az 500-600 g-ot.szeptikus lép (87. ábra c). Mérsékelt hyperplasia és súlyos myeloid metaplasia is megfigyelhető a nyirokcsomókban, és kialakul a lapos és tubuláris csontok csontvelői hiperpláziája.
A septicopyemia szövődményei - pleurális empyema, gennyes hashártyagyulladás, gennyes paranephritis. Az akut szeptikus polipózis-fekélyes endocarditis thromboemboliás szindrómát okoz szívrohamok kialakulásával a különböző szervekben.
Szeptikus (bakteriális) endocarditis - a szepszis egy formája, amelyben a szív billentyűkészüléke szolgál bejárati kapuként, és a szeptikus fókusz a szívbillentyűk csücskein helyezkedik el.
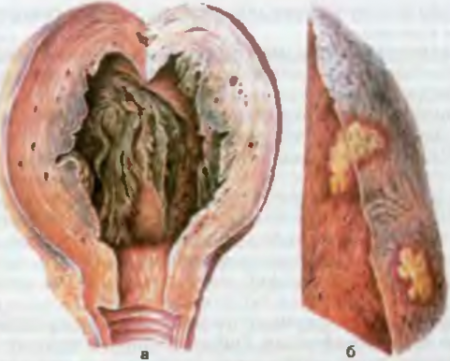
Rizs. 87. Szepszis. a - szeptikus endometritis; b - szeptikus gennyes tüdőinfarktusok.
Az esetek 70%-ában a szepszisnek ezt a formáját reumás billentyűbetegség előzi meg, és az esetek 5%-ában a primer szeptikus fókusz a billentyűk szórólapjain lokalizálódik, amely már megváltozott érelmeszesedés vagy más nem reumás betegség következtében. betegségek, beleértve születési rendellenességek szívek. Azonban az esetek 25%-ában szeptikus bakteriális endocarditis alakul ki ép billentyűkön. Az endocarditis ezen formáját Chernogubov-kórnak nevezik.
A bakteriális endocarditis kockázati tényezőinek azonosítása. Ezek közé tartozik a gyógyszerszenzibilizáció, a szíven és az ereken végzett különféle beavatkozások (intravascularis és intracardialis katéterek, műbillentyűk stb.), valamint a krónikus kábítószer-függőség, a szerhasználat és a krónikus alkoholos mérgezés. kifejezőképesség allergiás reakció mindenekelőtt meghatározzaa szeptikus endocarditis lefolyásának formái:
- akut, körülbelül 2 hétig fennálló és ritka;
- szubakut, amely akár 3 hónapig is eltarthat, és sokkal gyakoribb, mint az akut forma;
- krónikus, hónapokig vagy évekig tart. Ezt a formát gyakran nevezikelhúzódó szeptikus endocarditis, szintén szepszis lenta;ez a szeptikus endocarditis uralkodó formája.
Patogenezis és morfogenezis.
A bakteriális szeptikus endocarditisben a billentyűléziók lokalizációja meglehetősen jellemző, és általában eltér a reumás szívbetegségtől. Az esetek 40%-ában érintett mitrális billentyű, 30%-ban - aorta, 20%-ban a tricuspidalis billentyű szenved, 10%-ban az aorta és a mitrális billentyűk együttes elváltozása van.
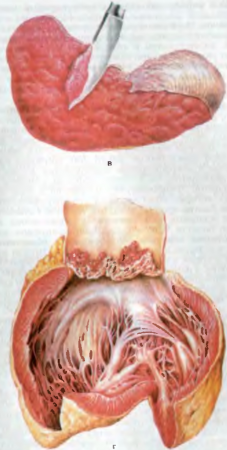
Rizs. 87. Folytatás. c - szeptikus lép, a pép bőséges kaparása; d - polipózis-fekélyes endocarditis aortabillentyű bakteriális szeptikus endocarditisben.
A folyamat kialakulásának mechanizmusai a kórokozók antigénjeiből keringő immunkomplexek, az ezek elleni antitestek és a komplement kialakulásához kapcsolódnak. Keringésük túlérzékenységi reakciók kialakulását idézi elő, amelyek alakjában meglehetősen jellegzetes morfológiájúaktetradákkárosodás - szívbillentyű endocarditis, érgyulladás, vese- és lépkárosodás, amelyhez hozzáadódnak a tromboembóliás szindróma okozta változások.
kóros anatómia bakteriális szeptikus endocarditis, valamint más fertőzésekkel együtt helyi és általános változásaikat. Helyi változások alakulnak ki a szeptikus fókuszban, vagyis a szívbillentyűk szórólapjain. Itt mikrobiális kolóniák figyelhetők meg és nekrózis gócok jelennek meg, amelyek gyorsan fekélyesednek, körülöttük limfohisztiocita és makrofág infiltráció lép fel, de neutrofil leukociták nélkül. A fekélyes billentyűhibákon masszív, polipok (87. ábra, d) formájú trombotikus rétegek képződnek, amelyek könnyen morzsolódnak, gyakran meszesednek és gyorsan szerveződnek, ami súlyosbítja a meglévő billentyűelváltozásokat, vagy szívhibák kialakulásához vezet Csernogubov-kórban. A billentyűlepedékek progresszív fekélyes defektusai aneurizmáik képződésével és gyakran a levélperforációval járnak együtt. Néha előfordul, hogy a billentyű leválása akut szívelégtelenség kialakulásával jár. A szívbillentyűkön lévő trombotikus rátétek a thromboemboliás szindróma kialakulásának forrásai. Ugyanakkor szívrohamok alakulnak ki különböző szervekben, azonban a thromboemboliában előforduló piogén fertőzés ellenére ezek a szívrohamok nem gennyesednek.
Az általános változások az érrendszer, elsősorban a mikrokeringési ágy vereségében jelentkeznek, jellemző a vasculitis, ill. hemorrhagiás szindróma- többszörös petechiális vérzés a bőrben és bőr alatti szövet. nyálkahártyákon és savós membránok, a szem kötőhártyájában. Az immunkomplex a vesékben alakul ki diffúz glomerulonephritis, gyakran veseinfarktusokkal és ezek utáni hegekkel kombinálva. A lép meredeken megnagyobbodott, tokja feszült, elvágáskor a pép karmazsin színű, bőséges kaparást ad (szeptikus lép), gyakran szívroham és utánuk hegek találhatók benne. A keringő immunkomplexek gyakran megtelepednek az ízületi membránokon, hozzájárulva az ízületi gyulladás kialakulásához. jellemző tulajdonság a szeptikus endocarditis az ujjak körömfalánjainak megvastagodását is jelenti -"dobverők".A parenchymás szervekben zsír- és fehérjedegeneráció alakul ki.
Figyelembe kell venni az elhúzódó szeptikus endocarditist chroniosepsis, bár van olyan álláspont, hogy a chroniosepsis az úngennyes-felszívódó láz, amelyre jellemző a nem gyógyuló gennyes fókusz jelenléte. Jelenleg azonban a legtöbb szakértő úgy véli, hogy ez egy másik betegség, bár hasonló a krónikusan aktuális szepszishez.
Ha hibát talál, jelöljön ki egy szövegrészt, és kattintson rá Ctrl+Enter.
text_fields
text_fields
nyíl_felfelé
E. P. Shuvalova
A fertőző betegségek osztályozása a fertőzések doktrínájának legfontosabb része, amely nagyban meghatározza általános elképzelések az emberi patológiák kiterjedt csoportja – a fertőző betegségek – leküzdésére irányuló irányokról és intézkedésekről. A fertőző betegségeknek számos, különböző elveken alapuló osztályozását javasolták.
A fertőző betegségek osztályozása a kórokozók terjedésének mechanizmusa szerint
text_fields
text_fields
nyíl_felfelé
A fertőző betegségek osztályozása a kórokozó átviteli mechanizmusa és a gazdaszervezetben való lokalizációja szerint (L.V. Gromashevsky).
Mert klinikai gyakorlat a legkényelmesebb volt és marad A fertőző betegségek osztályozása, L. V. Gromashevsky(1941). Megalkotása a hazai és a világtudomány kiemelkedő eseménye, amelyben a szerző elméletileg általánosíthatta az epidemiológia és az infektológia eredményeit, általános patológiaés nozológia.
L.V. Gromasevszkij besorolási kritériumai a következők a kórokozó átviteli mechanizmusa és lokalizációja a gazdaszervezetben(ami sikeresen rezonál a patogenezissel, és ezért klinikai kép betegségek).
A kórokozó átviteli mechanizmusa és a gazdaszervezetben való lokalizációja szerint a fertőző betegségek 4 csoportra oszthatók:
1) bélfertőzések (széklet-orális átviteli mechanizmussal);
2) légúti fertőzések (aeroszol transzmissziós mechanizmussal);
3) vérrel terjedő vagy fertőző fertőzések (ízeltlábú vektorok segítségével átvihető átviteli mechanizmussal);
4) a külső bőrszövet fertőzései (kontaktus átviteli mechanizmussal).
A fertőzések ilyen felosztása szinte ideális az antroponózisokhoz. A zoonózisokkal és szapronózisokkal kapcsolatban azonban L. V. Gromasevszkij besorolása elveszíti kifogástalanságát az alapelv szempontjából. A zoonózisokra általában több átviteli mechanizmus jellemző, és nem mindig könnyű kiemelni a főt. Ugyanez figyelhető meg néhány antroponózisban, például vírusos hepatitisben. A zoonózisok kórokozóinak lokalizációja többféle lehet. A szapronózisok általában nem rendelkeznek természetes mechanizmussal a kórokozó átvitelére.
Osztályozás etiológiai elv szerint
text_fields
text_fields
nyíl_felfelé
A fertőző betegségek osztályozhatók
- vírusos,
- mikoplazma (mikoplazmózis),
- chlamydia (chlamydia)
- rickettsiosis (rickettsiosis),
- bakteriális (bakteriózis),
- spirochetalis (spirochetosis) fertőzések.
- A gombák által okozott betegségeket mikózisoknak nevezzük,
- protozoonok vagy protozoonózisok.
Az alap ökológiai osztályozás, ami gyakorlati szempontból különösen fontos a járványellenes intézkedések tervezése és végrehajtása során, lefektetik a kórokozó számára a specifikus, fő élőhely elvét, amely nélkül nem tud biológiai fajként létezni (eltartani önmagát).
Az emberi kórokozóknak három fő élőhelye van(egyben a kórokozók tározói is):
1) az emberi test (népesség);
2) az állatok szervezete;
3) abiotikus (nem élő) környezet - talaj, víztestek, egyes növények stb.
Ennek megfelelően az összes fertőzés három csoportra osztható:
1) antroponózisok (ARI, tífusz, kanyaró, diftéria);
2) zoonózisok (szalmonellózis, veszettség, kullancs-encephalitis);
3) szapronózisok (legionellózis, melioidózis, kolera, NAG fertőzés, clostridiosis).
A FAO/WHO szakértői (1969) azt javasolják, hogy a szapronózisok keretein belül különítsenek el olyan szaprozoonózisokat is, amelyek kórokozóinak két élőhelye van - az állati test és a külső környezet, és időszakos változásuk biztosítja e kórokozók normális működését. biológiai fajok. Egyes szerzők szívesebben nevezik a szarozoonózisokat zoofil szapronózisoknak. A fertőzések ebbe a csoportjába jelenleg tartozik lépfene, Pseudomonas aeruginosa, leptospirosis, yersiniosis, pseudotuberculosis, listeriosis stb.
A zoonózisok ökológiai és epidemiológiai osztályozása
text_fields
text_fields
nyíl_felfelé
Jelenleg zoonózisokhoz saját ökológiai és epidemiológiai osztályozást javasoltak, különösen a klinikusok számára a legelfogadhatóbb (elsősorban járványtörténet gyűjtésekor):
1) házi (mezőgazdasági, szőrme, otthon tartott) és szinantróp (rágcsálók) állatok betegségei;
2) vadon élő állatok betegségei (természetes góc).
L. V. Gromashevsky osztályozásában szintén nincs utalás az antroponózisok és zoonózisok egyes kórokozóiban való jelenlétére, valamint a függőleges mechanizmus (az anyáról a magzatra) átvitelének horizontális mechanizmusaira. Az osztályozás megalkotója ezt a mechanizmust úgy értelmezte, hogy "meghatározott hordozó nélkül átvihető".
Így L. V. Gromasevszkij osztályozása már nem tartalmazza az epidemiológia összes új vívmányát, a fertőzések patogenezisének tanát és általában az infektológiát. Mindazonáltal tartós előnyei vannak, és továbbra is a legkényelmesebb pedagógiai „eszköz”, amellyel lehetővé válik az asszociatív gondolkodás kialakítása egy orvosban, különösen egy fiatal orvosban, aki most kezdi a fertőző patológiát tanulmányozni.
A fertőző betegségek a betegségek legkiterjedtebb csoportja. Kórokozók ezrei, amelyek különféle módon jutnak be az emberi szervezetbe klinikai tünetek fertőzések. Ebben a cikkben megpróbáljuk racionalizálni a fertőző világ sokszínűségét.
Ki okozza a fertőzést?
A fertőző betegségek osztályozását jobb a betegség kórokozójával kezdeni. Az etiológia szerint vannak:
- vírusos fertőzések;
- bakteriális fertőzések;
- chlamydia fertőzések;
- mycoplasma fertőzések;
- rickettsiális fertőzések;
- spirocétális fertőzések;
- gombás fertőzések;
- protozoális fertőzések;
- helminth fertőzések.
A vírusok sokszínű csoportot alkotnak fertőző ágensek. Súlyos járványokat indíthatnak el (influenza, ebola), ok megfázás(rhinovírusok, adenovírusok) és akár daganatos folyamatot is előidéznek.
A hepatitis vírus onkogén tulajdonságokkal rendelkezik - májrákot okoz. Ezenkívül bizonyos típusú papillomavírusok onkológiát okozhatnak. A női nemi szervekbe behatolva a méhnyakrák megjelenését idézik elő.
A baktériumok nagyon régóta ismertek. Ennek a családnak néhány tagja biztonságosan együtt él az emberekkel, beléjük, bőrükbe és más szerveikbe. De van olyan is veszélyes fajok ezek a mikrobák. Bakteriális fertőzések lokalizációjukban és a lefolyás súlyosságában változtak. Ezek tartalmazzák:
- gonosztevő;
- orbánc;
- angina;
- agyhártyagyulladás;
- skarlát;
- szamárköhögés;
- kolera;
- pestis és mások.
A chlamydia a baktériumok birodalmába tartozik. De életmódjuk nagyon különbözik e terület többi képviselőjétől. Ez a család képes L-formákat kialakítani, amelyek ellenállnak antibakteriális gyógyszerek. A chlamydia gyulladást okoz urogenitális rendszer, tüdőgyulladás, trachoma és inguinalis lymphogranulomatosis.
A rikettsiának, más baktériumokkal ellentétben, egyszerre több formája lehet. Ezeknek a baktériumoknak vannak fonalas, gömb alakú, rúd alakú fajai. A rickettsiák súlyos fertőzések (tífusz, Rocky Mountain-láz, kullancsok által terjesztett rickettsiosis) kórokozói.
A spirocheták spirálisan mozgó baktériumok. A spirocheták szifiliszt, leptospirózist, visszaeső lázat okoznak, és meg is laknak szájüreg ember, a normál flóra része.
A mycosis egyfajta fertőző betegség, amelyet gombák okoznak. Vannak különböző fajták mycosisok: onychomycosis, candidiasis, zuzmó, microsporia, dermatophytosis.
Hol található a fertőzés?
A fertőzéseket a fertőző betegségek lokalizációja szerint osztályozhatja:
- bélfertőzések érintik gyomor-bél traktus. Ezek közé tartozik a szalmonellózis, a vérhas, a rotavírus, a giardiasis és más betegségek. A fertőző ágens a szájon keresztül jut be a szervezetbe, majd kiválasztódik környezet széklettel;
- a légúti fertőzések elsősorban a levegőn keresztül terjednek. Behatolás fertőző ágensek a légutak hámjában a kóros folyamat kezdete. A légúti fertőzések közé tartozik az influenza, parainfluenza, rhinovírus, adenovírus;
- a külső fertőzések érintkezési úton terjednek. meghökkent bőr, nyálkahártyák. Ide tartozik a rüh, microsporia, minden szexuális fertőzés, mikózisok;
- a vérfertőzések a véren keresztül terjednek. Kezdetben a vérsejtek érintettek, később a fertőzés az egész szervezetben terjed. Az ilyen fertőzéseket fertőzőre és nem fertőzőre osztják. A fertőzést rovarok hordozzák. A nem fertőző betegségek közé tartozik az AIDS, a hepatitis B, C.
A maláriát a szúnyogok, a kullancsencephalitist és a borreliózist kullancsok, a pestist pedig a bolhák terjesztik. Ezek a leggyakoribb vektorok által terjesztett betegségek.
sorrendben a vírusokban
A fertőzések leggyakoribb csoportja a vírusok. A következő egy besorolás vírusos fertőzések a fertőzés uralkodó útja szerint.
| Átviteli útvonal | víruscsalád |
| Levegőben | Influenza vírusok, ARVI vírusok, Epstein-Barr vírus, egyes enterovírusok |
| széklet-orális | Hepatitis A, E, enterovírusok |
| Kapcsolatba lépni | Herpes simplex vírus molluscum contagiosum, papillomavírus |
| Transzplacentáris (az anyától a magzatig) | HIV, citomegalovírus, hepatitis B, C, herpesz vírus |
| Átvihető (rovarcsípés útján) | , Denguey-láz, egyéb vérzéses láz |
| Injektálható (véren keresztül) | AIDS, hepatitis B, C és mások |
Ez a táblázat a vírus átvitelének sokféle módját tükrözi.
Ha szinte mindenki tud az influenzáról és a SARS-ről, akkor az Epstein-Barr vírus a laikusok számára ismeretlen. Ez a vírus mononukleózist vagy "csókbetegséget" okoz. Az ilyen fertőző betegségek lefolyását vírusos torokfájás, megnagyobbodott nyirokcsomók és megnagyobbodott máj kíséri.
A szájüregi hepatitis vírusok tipikus "mosatlan kezek betegségei". Lefolyása súlyos, gyakran kíséri sárgaság.
A kontaktfertőzések a bőr és a nyálkahártyák szoros érintkezésével terjednek. A Molluscum contagiosum himlőszerű vírust okoz. A betegség a bőrt érinti. Kis buborékok jelennek meg, amelyekben a vírus szaporodik. A papillomavírus az fő ok szemölcsök. Ezenkívül a családba tartozó vírusok kis papillómák kialakulását és a méhnyak onkológiáját okozzák.
Transzplacentálisan (a méhlepényen keresztül a magzatig) sok veszélyes betegségek. A herpesz és a citomegalovírus súlyos károsodást okoz a születendő gyermekben, és a magzat méhen belüli halálához vezethet. Az AIDS és a hepatitis is ilyen terjedési móddal rendelkezik, az ilyen fertőzés valószínűsége 10-30%.
A rovarok által hordozott vérzéses láz gyakori a forró országokban. Nekik nagyon súlyos lefolyású, a halálos kimenetelűek nem ritkák.
Számos fertőző betegség a vér útján terjed. Az intravénás kábítószer-használók körében gyakoriak.
A fertőzések osztályozása összetett feladat. Előfordul, hogy különböző kórokozók hasonló betegségeket okoznak klinikai tünetek. Ezért olyan nehéz diagnosztizálni a fertőző betegségeket.




