Přisáté klíštětem infikovaným boreliózou. Lymeská borelióza – pravidla pro úspěšnou léčbu.
Lymeská borelióza je onemocnění člověka, jehož hlavním původcem je specifický mikroorganismus Borrelia. Nemoc se přenáší kousnutím klíštěte ixodida.
klíště na boreliózu
Podle statistik je tato nemoc nejčastější ze všech, které se šíří prostřednictvím tohoto hmyzu na severní polokouli. Jeho hlavním znakem je polymorfismus klinického obrazu.
Pokud člověka kousne klíště, může se borelióza projevit různě, což způsobuje určité obtíže při včasné diagnostice onemocnění. Proto je velmi důležité poradit se s lékařem i při obvyklém kousnutí tohoto hmyzu.
Vlastnosti přenosu klíštěte boreliózy
Jak již bylo zřejmé, mikroorganismus proniká do lidského těla kousnutím klíštěte. Přirozenými rezervoáry pro jeho skladování jsou však savci. Borrelie se mohou nakazit vnitřní orgány jeleni, lišky, veverky nebo jiná zvířata žijící v příslušné zeměpisné oblasti.
Když klíště ixodid kousne savce, nasaje krev, která obsahuje mikrobiální částice. Poté začnou proces svého vývoje, ale již v těle hmyzu.

jak se nemoc přenáší?
Právě ona je tím nejvhodnějším místem pro dlouhodobé skladování bakterií. Koneckonců, je známo, že klíšťata mohou žít i desítky let, zatímco jsou v klidovém stavu. Po celou tu dobu si mikrob zachovává schopnost se šířit.
Člověk se nakazí, když ho kousne infikované klíště. Se slinami hmyzu se do krevního oběhu dostávají mikrobiální tělíska, která se začnou aktivně množit a šířit po celém těle.
Příznaky a následky klíštěte na boreliózu, respektive jeho kousnutí, do značné míry závisí na individuální odolnosti člověka imunitní systém A celkový stav organismus.
Vlastnosti patogeneze
Jakmile jsou borelie v lidském těle, šíří se krví a lymfou do různých orgánů a systémů. Vyskytuje se u nich řada charakteristických reakcí, které vyvolávají rozvoj odpovídajících příznaků.
Celá kaskáda reakcí může být reprezentována v následujícím pořadí:
- S krví se mikrob šíří po celém těle do mozku, vnitřních orgánů, svalů. V místě kousnutí se vytvoří prstencový erytém.
- Po odumření borelií vyvolá celou kaskádu humorálních reakcí, které způsobí další progresi onemocnění.
- V reakci na výskyt specifických antigenů patogenu v těle začne imunitní systém aktivně produkovat protilátky - IgM a IgG. Míří na místa největší koncentrace cizí organismy.
- V konkrétní orgány a systémy, kde dochází k interakci antigen-protilátka, lokální zánětlivé reakce s důrazem velký počet mediátory, histamin a další poměrně agresivní sloučeniny.
- To vše vede k tvorbě mikroinfiltrátů a narušení normálního fungování konkrétních orgánů.
- Uvolňuje se také speciální látka interleukin-1, která zůstává jedním z nejsilnějších mediátorů zánětu. Pod jeho vlivem pronikají imunitní komplexy do kostí, kloubů, tkání vnitřních orgánů a postupně je ničí.
Po kousnutí klíštěte baralia se příznaky začnou vyvíjet již pod vlivem reakce těla na cizí tělesa.
Hlavní věcí v této situaci je vyhledat kvalifikovanou pomoc. V opačném případě bude patologický proces pouze postupovat, což může vést k invaliditě pacienta nebo dokonce ke smrti. Lymeská borelióza je velmi zákeřné a mnohostranné onemocnění se složitým klinickým obrazem.
Příznaky přítomnosti klíštěte boreliózy a jeho kousnutí 1. stupně
Inkubační doba u tohoto onemocnění se pohybuje od 7-14 dnů. Může však docházet k dřívějším projevům onemocnění nebo jeho opožděným projevům. Nejčastěji aktivita onemocnění spadá do období od pozdního jara do začátku podzimu. V tomto období dospívají nymfy – formy klíšťat, které jsou především původcem nákazy člověka.
kousnutí klíštěte na ruku
V procesu vývoje klinického obrazu se podmíněně rozlišují 2 období:
- Rané, včetně první a druhé fáze.
- Pozdě, včetně třetí etapy.
V závislosti na počtu bakterií, které se dostaly do lidského těla a celkovém zdravotním stavu pacienta, projevy patologický proces se může mírně lišit.
První fáze začíná akutně nebo subakutně.
Zapněte příznaky boreliózy raná stadia ukazuje nespecifické:
- Obecná slabost.
- Bolesti těla.
- Zvýšení teploty.
- Nevolnost, zvracení.
- Zimnice.
Často se mohou objevit katarální příznaky (ucpaný nos, kašel a další).
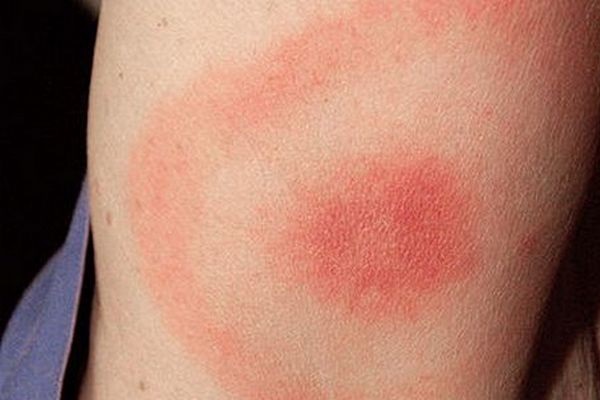
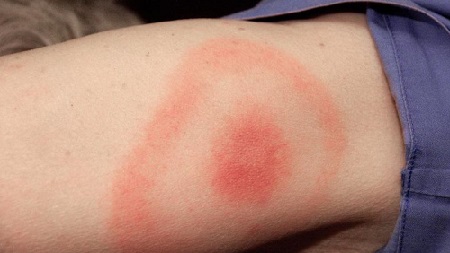
Hlavním příznakem onemocnění však v této fázi zůstává zvláštní prstencový erytém, který vzniká v místě přisátí klíštěte. Má vzhled charakteristického kulatého nebo oválného zarudnutí v místě kontaktu s hmyzem.
Jeho velikost se může pohybovat od 5 do 60 cm, v zásadě nevyčnívá nad povrch kůže, ale jsou chvíle, kdy má podobu jakéhosi válečku. V kruhu mohou být přítomny další prstencové prvky.
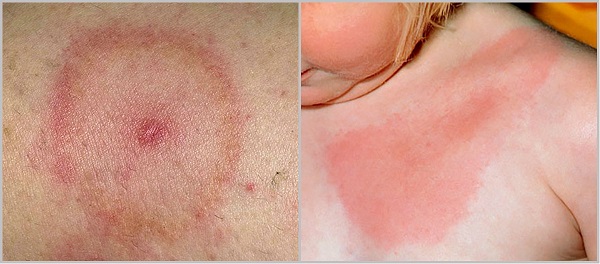
Hlavním příznakem onemocnění je erythema annulare.
Pocity pacienta se pohybují od totální absence jakékoli nepohodlí až aktivní svědění a mírná bolest v postižené oblasti. V místě kousnutí může po dlouhou dobu zůstat hnědá kůra.
Erythema annulare je nejčastějším příznakem boreliózy 1. stupně. Je pozorován u 60-80% pacientů. Prokazuje také schopnost migrovat. Okraje postižené oblasti mají tendenci se rozšiřovat a přesouvat do nových oblastí kůže. Často je tento jev doprovázen regionální lymfadenopatií v důsledku pronikání patogenu do odpovídajících cév.
Příznaky boreliózy po přisátí klíštěte se mohou objevit i v podobě jiných netrvalých příznaků.
Tyto zahrnují:
- Vyrážka na obličeji a dalších oblastech kůže.
- Zánět spojivek.
- Porazit mozkových blan s rozvojem charakteristických projevů ( bolest hlavy zvracení, fotofobie atd.).
- Poškození jater s vývojem patologický stav typu hepatitidy. Je charakterizována progresí dyspeptických projevů (nauzea, zvracení), odchylkami v laboratorní testy a zvětšení jater.
Existují případy, kdy se lymská borelióza vyskytuje subklinicky. V takových případech se často zaměňuje s obvyklým virová onemocnění vzhledem k nespecifičnosti klinického obrazu. Hlavním faktem, který by měl upozornit každého lékaře, je přítomnost přisátého klíštěte v anamnéze.
Nejnepříjemnější je však borelióza, která v prvním stadiu probíhá bez projevu příznaků. Absence známek onemocnění však neznamená, že se nevyvíjí. Nemoc jednoduše „tiše“ přechází okamžitě do druhé fáze patologického procesu.
Příznaky II stádia onemocnění
Druhá fáze onemocnění nemusí nastat. Vše závisí na včasném startu antibakteriální úprava nemocí. Pokud však patologii ignorujete, pak po asi 1-3 měsících erythema annulare progreduje do řady dalších klinické projevy.
Na tento moment tradičně existují dvě nejčastější formy 2. stadia boreliózy:
- Neuralgický.
- Srdeční.
V prvním případě hlavní ránu bere lidský nervový systém. S prouděním krve a lymfy pronikají mikroorganismy do mozkových blan, kde pokračují ve své negativní vliv na těle. Nejčastějšími příznaky jsou meningitida, meningismus a encefalitida.

druhý stupeň onemocnění je charakterizován bolestmi hlavy, nevolností. nespavost
Podle toho se objevují následující příznaky:
- Bolest hlavy.
- Fotofobie.
- Porucha spánkového rytmu.
- Podrážděnost.
- Nevolnost a zvracení, které konvenční léky nezmírňují.
- Poruchy motorických funkcí.
- Celková slabost a snížená svalová síla.
Stoupající také intrakraniální tlak. Charakteristickým rysem porážky lidského centrálního nervového systému při lymské borelióze zůstává účinek na kraniální nervy. V důsledku toho často progreduje symetrická paréza a paralýza. Nejčastěji je postižen lícní nerv. Proto je důležité provést diferenciální diagnostika s jinými nemocemi, které mohou potenciálně způsobit podobné příznaky.
Srdeční forma projevu onemocnění je charakterizována poškozením srdce. Je relativně vzácnější než neuralgický. nejvíce běžný příznak v tomto případě dochází k porušení Tepová frekvence.
Osamělý vývoj jako první ventrikulární extrasystoly ale progredují poměrně rychle do epizod atrioventrikulární blokády. Někdy se může projevit úplnou příčnou blokádou. To se stává velmi zřídka, ale je třeba si to pamatovat.
Kromě poruch srdečního rytmu může patologie vyvolat rozvoj myokarditidy a perikarditidy. První se vyznačuje poklesem kontraktilní funkce srdce, což může způsobit nedostatečné zásobení celého organismu živinami.
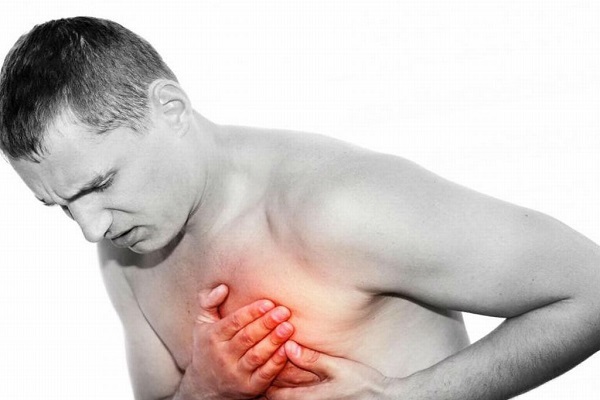
problémy se srdečním systémem
Perikarditida se projevuje charakteristickými bolestmi v oblasti srdce, které si pacienti někdy mohou splést s námahovou angínou. Je důležité provést vhodnou diagnostiku těchto onemocnění.
Přes prevalenci obou předchozích forem onemocnění ve druhém stadiu se borelióza vyznačuje polymorfismem svých příznaků. Může proniknout téměř jakýmkoli vnitřním orgánem a způsobit poruchy v jeho práci. Proto musíte být velmi opatrní ohledně jakýchkoli poruch ve fungování těla v přítomnosti kousnutí klíštěte v anamnéze.
Příznaky III. stadia onemocnění z klíštěte boreliózy
Poslední fáze rozvoje lymské boreliózy je možná při absenci vhodné léčby tohoto onemocnění. Rozvíjí se 6-24 měsíců po vzniku erythema annulare. Vyznačuje se polymorfismem svých projevů.
V tuto chvíli je však obvyklé mluvit o třech nejstudovanějších formách patologie v této fázi:
- s poškozením kloubů.
- S kožními lézemi.
- S rozvojem chronických neuralgických příznaků.
První varianta onemocnění může probíhat podle typu artralgie, recidivující artritidy nebo její chronické formy. Hlavními příznaky onemocnění jsou poškození kloubů s degenerací. tkáň chrupavky. Bolest se objevuje spontánně.
Mohou se pohybovat od běžného nepohodlí až po vážné pocity, které znemožňují jakoukoli činnost. Postižena jsou především kolena a drobné klouby rukou. Bolest odezní tak spontánně, jak se zdá.
Chronická varianta kloubní syndrom podobně jako revmatoidní artritida. Na rukou je téměř stejná deformace, bolest ruší hlavně ráno. Je důležité provést vhodnou diferenciální diagnostiku.
Kožní léze se u boreliózy projevují jako atrofie nebo lokální sklerodermie. V prvním případě přebírá tělesný kryt lokálně podobu hedvábného papíru. Často se vyskytuje svědění a nepohodlí v místech bývalého prstencového erytému.
Běžné hydratační krémy a masti nepomáhají. Pokud onemocnění postupuje podle typu sklerodermie, pak je ztluštění kůže v některých oblastech fixováno. Neskládá se. Někdy narušuje normální pohyby.
Pokud se vyvinou chronické neurogenní příznaky, projeví se jako neustálá bolest v krku a svalech. Progresivní svalová ztuhlost krční oblasti. Není neobvyklé, že člověk nedokáže sklonit hlavu nebo ji otočit na stranu. Příznaky meningitidy a encefalitidy se zvyšují. Na laboratorní diagnostika identifikovat charakteristické změny v likéru.
Vlastnosti léčby boreliózy po kousnutí klíštětem
Terapie pacienta s tímto onemocněním by měla být komplexní a mnohostranná. Důležitou roli hraje setrvání pacienta v konkrétní fázi onemocnění. Přístup k terapii závisí také na projevu symptomů.
Když byl člověk kousnut klíštětem baralia, léčba by měla nejprve začít užíváním antibakteriální látky. Erythema annulare může spontánně vymizet až do 1 měsíce. Vhodnou terapií se však tato období výrazně zkracují a hlavně se zablokuje přechod onemocnění do dalšího stadia.
Léky volby na lymskou boreliózu jsou:
- Tetracyklin v dávce jeden a půl gramu denně po dobu 2 týdnů. Tento lék zvláště účinný v raných stádiích onemocnění. S progresí neurologických a kardiálních příznaků však ztrácí část své relevance.
- doxocyklin. Vynikající výkon u pacientů s kožní projevy nemocí. V den, kdy musíte použít 2krát 0,1 g tohoto antibiotika po dobu 10 dnů.
- Léčba boreliózy po přisátí klíštěte u dětí do 8 let začíná podáváním Amoxicilinu v dávce 30 mg/kg tělesné hmotnosti denně. Délka léčby je podobná jako u dospělých.
Paralela k antibiotická terapie provádět symptomatickou léčbu. K zmírnění kardiologických projevů patologie se používají léky. K potlačení imunologických projevů onemocnění určitě použijte desenzibilizační léky.
Tak či onak, ale lymská borelióza - vážná nemoc což je někdy těžké diagnostikovat. Je důležité zjistit jeho přítomnost včas a zahájit vhodnou léčbu. V tomto případě může být nemoc poražena.
Klíšťová encefalitida a borelióza (lymská borelióza)- je to nebezpečné infekční choroby. Navíc se obě nemoci mohou u lidí vyvíjet paralelně. Hlavní infekční mechanismus je přenosný, tzn. při kousnutí klíšťaty svými slinami se infekce dostane do krevního oběhu. Jsou známy i případy nákazy při pití tepelně neupraveného mléka od nemocných zvířat (nejčastěji koz). Zvažte, jaké jsou příznaky, metody diagnostiky a léčby klíšťové encefalitidy a boreliózy.
Příznaky klíšťové encefalitidy a boreliózy
Původcem klíšťové encefalitidy je virus, který proniká do Lidské tělo, se začne množit nejprve v kůži, a pak hlavně v nervové tkáně vedoucí k jeho poškození. Boreliózu způsobují bakterie rodu Borrelia, které se při vstupu do těla dostávají do vnitřních orgánů, lymfatických tkání, kloubů atd. a způsobují zánět. Inkubační doba u obou onemocnění je přibližně 7-14 dní.
Klíšťová encefalitida se často vyskytuje ve dvou fázích, které se vyznačují následujícími projevy:
1. První fáze (trvá 2–4 dny):
- náhlé zvýšení tělesné teploty;
- slabost;
- zimnice;
- bolest hlavy;
- nevolnost;
- bolest svalů.
2. Druhá fáze (přichází po osmidenní remisi):
- horečka;
- silná bolest v hlavě;
- zvýšený tonus krčních svalů;
- křeče;
- poruchy vědomí;
- poruchy citlivosti;
- motorické poruchy atd.
Stojí za zmínku, že ve většině případů zůstává místo kousnutí s klíšťovou encefalitidou zanícené, oteklé.
borelióza obvykle probíhá ve třech fázích a má následující příznaky:
1. Celkové infekční stadium (trvá 4-5 týdnů):
- obecná nevolnost;
- zvýšení tělesné teploty;
- bolest svalů;
- ztuhlost svalů krku;
- vzhled a postupné zvyšování velikosti zarudnutí prstencového tvaru kolem místa kousnutí;
- vyrážka na obličeji, kopřivka;
- bolest v játrech atd.
2. Stádium neurologických a kardiálních komplikací (trvá do 22. týdne):
- serózní meningitida;
- zánět nervů lebeční nervy;
- radikuloneuritida;
- perikarditida;
- různá porušení srdeční činnost atd.
3. Stádium kloubních, kožních a jiných zánětlivých onemocnění (o šest měsíců později):
- zánět kloubů;
- zánět lymfatických uzlin;
- atrofická akrodermatitida;
- fokální sklerodermie atd.
Krevní testy na klíšťovou encefalitidu a boreliózu
Pro potvrzení diagnózy, nejdříve 10 dní po kousnutí, můžete provést krevní test pomocí metody PCR (polymerázová řetězová reakce), která identifikuje infekční agens. Také dva týdny po kousnutí se provádí krevní test na protilátky proti viru klíšťové encefalitidy a po měsíci - na protilátky proti boreliím.
Léčba klíšťové encefalitidy a boreliózy
Léčba těchto onemocnění se provádí na infekčních odděleních, přičemž jsou zapojeni specialisté různých odborností - terapeuti, revmatologové, neurologové, kardiologové atd. Léčba je založena na působení na patogeny. Provádí se také vhodná symptomatická terapie, předepisují se fyzioterapeutické procedury, v některých případech masáže, fyzioterapie, psychoterapie.
S klíšťovou encefalitidou lze předepsat následující léky:
Lymeská borelióza(Lymeská borelióza, Lymeská borelióza, ixodidová klíšťová borelióza.) V současné době je Lymeská nemoc (BL) (Lyme disease - anglicky, la maladie de Lyme - francouzsky, Die Lyme-Krankheit - německy) považována za přirozené fokální, infekční, polysystémové onemocnění se složitou patogenezí, včetně komplexu imunitně zprostředkovaných reakcí.
Různé klinické projevy PD jsou již dlouho známy a popsány jako nezávislá onemocnění nebo jako syndromy. nejasná etiologie: chronický migrační erytém, Afzelius erythema, klíšťový erythema annulare, akrodermatitida, chronická atrofická akrodermatitida, kožní lymfodenóza, serózní meningitida, radikuloneuritida, Bannwartova lymfocytární meningoradikuloneuritida (Bannwartův syndrom, atd.), chronická artritida, manifestace 81, chronická artritida, atd. o kterém již bylo možné hovořit o onemocnění jako o nozologické formě s různými klinickými projevy.
Lymeská borelióza byla poprvé popsána v roce 1975 jako lokální ohnisko artritidy v Lyme, Connecticut (USA); se vyvíjí po přisátí klíšťat ixodidů infikovaných boreliemi. V dalších letech se na základě výzkumu ukázalo, že geografické spektrum šíření této infekce je mnohem širší. Nemoc se vyskytuje nejen v Severní Americe, ale také v mnoha zemích Evropy a Asie.
Lymeská borelióza přenášená klíšťaty je rozšířená i v Rusku. BL byla u nás poprvé sérologicky ověřena v roce 1985 a v roce 1991 byla zařazena do oficiálního seznamu nozologických forem dostupných v Rusku. Mnoho práce na studiu této infekce a šíření nashromážděných zkušeností bylo provedeno pod vedením E. I. Korenberga v Republikánském centru pro studium boreliózy (N. F. Gamaleya Research Institute of EM, Ruská akademie lékařských věd).
Čeleď Spirochaetaceae, rod Borrelia, zahrnuje značné množství lidských a zvířecích patogenů. V roce 1984 popsal R. Johnson nový druh borrelie - Borrelia burgdorferi, která dostala své jméno na počest amerického mikrobiologa W. Burgdorfera, který v roce 1981 poprvé izoloval borrelie ze střev klíšťat ixodidů. Propuknutí artritidy ve městě Lyme bylo spojeno s izolovanými boreliemi.
Spirochéta Borrelia burgdorferi se podobá spirále ve tvaru vývrtky, sestávající z axiálního závitu, kolem kterého je umístěna cytoplazma, její délka je od 11 do 25 mikronů a její šířka je 0,18-0,25 mikronů; velikosti se liší u různých hostitelů a během kultivace. Kadeře jsou nerovnoměrné, při vitálním pozorování dělají pomalé rotační pohyby. Byla nalezena pravotočivá i levotočivá forma (patogenetický význam není dosud znám). Morfologicky jsou tyto spirochety více podobné treponemám, ale jsou větší než ony. Mají skupiny povrchových antigenů Osp A, Osp B a Osp C, které určují rozdíl mezi jednotlivými kmeny. Patří mezi gramnegativní bakterie. Anilinová barviva se barví intenzivněji než treponéma a poněkud slabší než ostatní borelie. Stejně jako ostatní borelie jsou pěstovány v upraveném Kelly médiu.
Donedávna se věřilo, že původcem lymské boreliózy je jediná Borrelia – Borrelia burgdorferi. Některé rozdíly v proteinovém složení izolátů borelií z různých přírodních ložisek nám však umožnily zpočátku předpokládat, že lymská borelióza je etiologicky heterogenní.
V současné době bylo identifikováno více než 10 genomických skupin patřících do komplexu Borrelia burgdorferi sensu lato, které jsou nerovnoměrně rozmístěny po celé zeměkouli. Skupiny B. burgdorferi sensu stricto, B. garinii, B. garinii (typ NT29), B. afzelii, B. valaisiana (skupina VS116), B. lusitaniae (skupina PotiB2), B. japonica, B. tanukii a B. turdae a skupiny Boreriia turdae byly nalezeny v Eurasia. s., B. andersonii (skupina DN127), 21038, CA55 a 25015. Pokud jde o B. japonica nalezená v Japonsku, nezdá se, že by byla pro člověka patogenní. Je třeba poznamenat, že patogenní potenciál skupiny VS116 (B. valaisiana) není dodnes znám. Výsledky studií a klinických pozorování posledních let naznačují, že povaha orgánových lézí u pacienta může záviset na typu borelie. Byly tak získány údaje o existenci asociace mezi B. garinii a neurologickými projevy, B. burgdorferi s. s. a Lymeská artritida, B. afzelii a chronická atrofická dermatitida. Následně byly pozorovány rozdíly v klinickém obrazu průběhu lymské boreliózy u pacientů s různé body nosoareální této infekce může být založena na genetické heterogenitě komplexu B. burgdorferi sensu lato. Vzhledem ke všem těmto skutečnostem se v současnosti pod pojmem „Lymeská borelióza“ rozumí celá skupina etiologicky nezávislých ixodidových klíšťových borelióz.
Ve fázi shromažďování znalostí o borelióze je vzhledem ke společné epidemiologii, podobnosti patogeneze a klinických projevů vcelku přijatelné je spojovat pod obecným názvem „ixodid klíšťová borelióza“, případně „lymská borelióza“, vzdávající hold první popsané klíšťové ixodiózové borelióze.
Při infikování se v místě přisátí klíštěte obvykle rozvine komplex zánětlivě-alergických změn na kůži projevující se v podobě specifického erytému charakteristického pro BL. Lokální perzistence patogenu po určitou dobu určuje rysy klinického obrazu – relativně uspokojivý zdravotní stav, mírný syndrom celkové intoxikace, nepřítomnost dalších projevů charakteristických pro PD a zpoždění imunitní odpovědi.
S progresí onemocnění (nebo u pacientů bez lokální fáze ihned), v patogenezi komplexů symptomů, hraje roli hematogenní, případně lymfogenní cesta šíření borrelií z místa zavlečení do vnitřních orgánů, kloubů a lymfatických útvarů; perineurální, později rostrální se zapojením do zánětlivého procesu mozkových blan. Když patogen vstoupí různá těla a tkáně dochází k aktivnímu podráždění imunitního systému, což vede k celkové a lokální humorální a buněčné hyperimunní odpovědi. V této fázi onemocnění dochází k produkci protilátek IgM a poté IgG v reakci na výskyt bičíkového bičíkového antigenu 41 kD Borrelia. Významným imunogenem v patogenezi jsou povrchové proteiny Osp C, které jsou charakteristické především pro evropské kmeny. V případě progrese onemocnění (nedostatek nebo nedostatečná léčba) se spektrum protilátek proti spirochetovým antigenům (proti polypeptidům od 16 do 93 kD) rozšiřuje, což vede k prodloužené produkci IgM a IgG. Zvyšuje se počet cirkulujících imunitních komplexů. V postižených tkáních se mohou tvořit i imunitní komplexy, které aktivují hlavní faktory zánětu – tvorbu leutaktických podnětů a fagocytózu. Charakteristickým znakem je přítomnost lymfoplazmatických infiltrátů nacházejících se v kůži, podkoží, lymfatické uzliny, slezina, mozek, periferní ganglia. Buněčná imunitní odpověď se tvoří s progresí onemocnění, přičemž největší reaktivita mononukleárních buněk se projevuje v cílových tkáních. Zvyšuje se hladina T-pomocníků a T-supresorů, index stimulace krevních lymfocytů. Bylo zjištěno, že stupeň změny v buněčné vazbě imunitního systému závisí na závažnosti průběhu onemocnění.
Vedoucí roli v patogenezi artritidy hrají liposacharidy, které jsou součástí borelií, které stimulují sekreci interleukinu-1 buňkami monocyto-makrofágové řady, některými T-lymfocyty, B-lymfocyty atd. Interleukin-1 naopak stimuluje sekreci a kolagenázu prostaglandinů v kostech, stimuluje zánět kloubů, prostaglandiny kloubů. resorpce, destrukce chrupavky, stimuluje tvorbu pannus.
Mezi hlavní příčiny chronické infekce patří pomalá imunitní odpověď spojená s relativně pozdními a mírnými borreliemi, rozvoj autoimunitních reakcí a možnost intracelulární perzistence patogenu.
Příznaky a průběh. Průběh lymské boreliózy se dělí na časné a pozdní období. V rané období rozlišují stadium I lokální infekce, kdy se patogen dostane do kůže po přisátí klíštěte, a stadium II – šíření borrelií do různých orgánů (charakterizované širokým spektrem klinických projevů vznikajících eliminací spirochet v různé orgány a tkaniny). Pozdní období (stádium III) je dáno přetrváváním infekce v jakémkoli orgánu nebo tkáni (na rozdíl od stádia II se projevuje jako převažující léze kteréhokoli orgánu nebo systému). Rozdělení do stádií je spíše libovolné a je použitelné pouze pro onemocnění jako celek. Někdy nemusí být staging pozorován vůbec, v některých případech může být přítomno pouze stadium I a někdy onemocnění debutuje jako jeden z pozdních syndromů. V časném období je vhodné přidělit erytémové a neerytémické formy onemocnění. Za prvé je to důležité při diagnostice onemocnění a za druhé, klinický obraz má své vlastní charakteristiky v závislosti na přítomnosti nebo nepřítomnosti erytému v místě kousnutí klíštětem a konečně vykazuje rysy vztahu mezi makro- a mikroorganismy. Ve stádiu šíření patogenu, které je charakterizováno polymorfismem klinických projevů, je stále možné identifikovat převládající skupina symptomů, které určují možnost klinický průběh: febrilní, neuritické, meningeální, srdeční, smíšené. Izolace varianty průběhu a stupně závažnosti klinický syndrom pomáhají určit závažnost patologického procesu: mírné, střední, těžké a extrémně těžké (zřídka) formy.
Inkubační doba se pohybuje od 1 do 20 dnů (obvykle 7-10), jejíž spolehlivost závisí na přesnosti zjištění skutečnosti přisátí klíštěte. Až 30 % pacientů si nepamatuje nebo popírá anamnézu kousnutí tímto nosičem. Onemocnění obvykle začíná subakutně s výskytem bolestivosti, svědění, otoku a zarudnutí v místě kousnutí klíštěte. Pacienti si stěžují na středně silné bolesti hlavy, celková slabost, malátnost, nevolnost, pocit těsnosti a narušení citlivosti v oblasti kousnutí klíštěte. Současně se objevuje charakteristický kožní erytém (až u 70 % pacientů). Tělesná teplota stoupá častěji až na 38 °C, někdy je doprovázena zimnicí. Horečnaté období trvá 2-7 dní, po poklesu tělesné teploty je někdy několik dní zaznamenána subfebrilní teplota.
|
Erythema migrans - hlavní klinický marker onemocnění - se objeví po 3-32 dnech (průměr 7) ve formě červené makuly nebo papuly v místě přisátí klíštěte. Zóna zarudnutí kolem místa kousnutí se rozšiřuje a vymezuje se od nepostižené kůže s jasně červeným okrajem; v centru léze je intenzita změn méně výrazná. Velikost erytému může být od několika centimetrů až po desítky (3-70 cm), ale závažnost onemocnění nesouvisí s jejich velikostí. V místě počáteční léze je někdy pozorován intenzivní erytém, objevují se vezikuly a nekrózy (primární afekt). Intenzita barvy šířící se kožní léze je v celém rozsahu jednotná; uvnitř vnějšího okraje se může objevit několik červených prstenců, jejichž střední část časem vybledne. Místo dřívějšího erytému často přetrvává zvýšená pigmentace a šupinatění kůže. U některých pacientů jsou projevy onemocnění omezeny na kožní léze v místě přisátí klíštěte a mírné běžné příznaky, u některých pacientů se zřejmě hematogenní a lymfogenní borrelie mohou šířit do dalších oblastí kůže, dochází k sekundárnímu erytému, ale na rozdíl od hlavního nedochází k primárnímu ovlivnění. Mohou se objevit i další kožní příznaky: vyrážka na obličeji, kopřivka, přechodné tečkované a malé prstencové vyrážky, zánět spojivek. U některých pacientů je vyvinutý erytém podobný jako erysipelas a přítomnost primárního postižení a regionální lymfadenitidy jsou podobné projevům klíšťaty tyfus a tularémie. Kožní příznakyčasto doprovázené bolestí hlavy, ztuhlostí šíje, horečkou, zimnicí, stěhovavou bolestí svalů a kostí, artralgií, těžkou slabostí a únavou. Vzácně pozorovaná generalizovaná lymfadenopatie, bolest v krku, suchý kašel, konjunktivitida, edém varlat. První příznaky onemocnění většinou odezní a zcela vymizí během pár dnů (týdnů) i bez léčby.
Stádium II je spojeno s šířením borelií z primárního ohniska do různých orgánů. U neerytémických forem se onemocnění často projevuje projevy charakteristickými pro toto stadium onemocnění a je závažnější než u pacientů s erytémem.
Příznaky naznačující možné poškození mozkových blan se mohou objevit brzy, kdy kožní erytém ještě přetrvává, ale v této době již většinou nejsou doprovázeny syndromem zánětlivé změny mozkomíšního moku. Během několika týdnů (zřídka před 10-12 dny) nebo měsíců od začátku onemocnění se u 15 % pacientů rozvinou jasné známky poškození. nervový systém. Během tohoto období je vhodné přiřadit syndromy serózní meningitidy, meningoencefalitidy a syndromy poškození periferního nervového systému:
- senzorický, převážně algický syndrom ve formě myalgie, neuralgie, plexalgie, radikuloalgie;
- amyotrofický syndrom v důsledku omezené segmentální radikuloneuritidy, izolovaná neuritida obličejový nerv, mononeuritida, regionální do místa přisátí klíšťat, rozšířená polyradikuloneuritida (Bannwartův syndrom), myelitida; někdy je možné rozlišit paralytický syndrom lézí periferního nervového systému, ale zpravidla není izolovaný.
Během několika týdnů po infekci se mohou objevit známky poškození srdce. Častěji se jedná o atrioventrikulární blokádu (I. nebo II. stupně, někdy kompletní), poruchy intraventrikulárního vedení, poruchy rytmu. V některých případech se vyvinou difuznější srdeční léze, včetně myoperikarditidy, dilatační myokardiopatie nebo pankarditidy. V této fázi jsou přechodné bolesti kostí, svalů, šlach, periartikulárních vaků. V této fázi onemocnění se zpravidla nevyskytují otoky a další zjevné známky zánětu kloubů. Příznaky jsou pozorovány několik týdnů, může dojít k relapsům.
Ve stadiu III, v období několika měsíců až několika let od začátku onemocnění, se mohou objevit pozdní projevy lymské boreliózy. Typická je recidivující oligoartróza velkých kloubů, ale mohou být postiženy i malé klouby. Synoviální biopsie odhalí depozita fibrinu, hypertrofii klků, vaskulární proliferaci a výraznou plazmocytární a lymfocytární infiltraci. Počet leukocytů v synoviální tekutině se pohybuje od 500 do 110 000 na 1 mm. Většina z nich je segmentovaná. Často oslavovaný zvýšený obsah bílkovin (od 3 do 8 g/l) a glukózy. Lymeská artritida je svým průběhem podobná reaktivní artritidě. Postupem času se klouby projevují typickými Chronický zánět změny: osteoporóza, řídnutí a ztráta chrupavek, kortikální a marginální uzura, někdy degenerativní změny: subartikulární skleróza, osteofytóza.
Pozdní léze nervového systému se projevují chronickou encefalomyelitidou, spastickou paraparézou, ataxií, vymazanými poruchami paměti, chronickou axonální radikulopatií, demencí. Často se vyskytuje polyneuropatie s radikulární bolestí nebo distální parestézie. Pacienti uvádějí bolesti hlavy, únavu, ztrátu sluchu. U dětí dochází ke zpomalení růstu a sexuálního vývoje.
|
Kožní léze ve stadiu III se projevují jako rozšířená dermatitida, atrofická akrodermatitida a změny podobné sklerodermii.
Komplikace s lymskou boreliózou jsou velmi vzácné a často se projevují jako reziduální jevy.
Diagnóza Lymeská borelióza je obtížná zejména v pozdní období kvůli výraznému klinickému polymorfismu a časté absenci typické projevy nemocí. Diagnóza je založena především na klinickém obrazu, epidemiologických datech a je potvrzena výsledky sérologické studie. Klinická diagnóza lze považovat za spolehlivé pouze v případech, kdy v anamnéze byl erythema migrans, klinický marker onemocnění. Kultury borelií je obtížné izolovat od nemocného člověka. K potvrzení diagnózy se široce používají sérologické metody. U nás se k průkazu protilátek proti boreliím používá nepřímá imunofluorescenční reakce (n-RIF) a reakce s enzymem značenými protilátkami (ELISA). Existují však séronegativní varianty průběhu onemocnění. Často falešné pozitivní výsledky pozorováno u syfilis. Případnou infekci lze posoudit podle průkazu borelií v preparátech střev přisátého klíštěte pomocí mikroskopie v tmavém poli. Borrelie lze v postižených orgánech a tkáních prokázat elektronovou mikroskopií, speciálním barvením stříbrem a pomocí monoklonálních protilátek proti borelióze. Slibnou metodou je polymerázová řetězová reakce (PCR), jejíž použití umožňuje potvrdit diagnózu s malým počtem mikrobiálních tělísek v těle.
Změny periferní krve u PD jsou nespecifické a odrážejí především stupeň zánětlivých změn v orgánech.
Diferenciální diagnostika prováděno s klíšťovou encefalitidou, skupina serózní meningitida a meningoencefalitida, reaktivní a revmatoidní artritida, akutní revmatismus, neuritida, radikuloneuritida, srdeční onemocnění s poruchami vedení a rytmu, myokarditida, dermatitida různé etiologie.
Léčba zahrnuje komplex lékařská opatření, ve kterém hlavní roli hraje etiotropní terapie. Léky jsou předepisovány perorálně nebo parenterálně v závislosti na klinickém obrazu a období onemocnění.
Z perorálních přípravků jsou preferována antibiotika tetracyklinové řady. Léky se předepisují v prvním období onemocnění při výskytu erytému v místě přisátí klíštěte, horečky a příznaků celkové intoxikace, pokud nejsou známky poškození nervové soustavy, srdce, kloubů. Přiřaďte tetracyklin 0,5 g 4krát denně nebo doxycyklin (vibramycin) - 0,1 g 2krát denně, průběh léčby je 10 dní. Dětem do 8 let je předepisován amoxicilin (amoxil, flemoxin) perorálně 30-40 mg / (kgosut) ve 3 dávkách nebo parenterálně 50-100 mg / (kgosut) ve 4 injekcích. Nelze snížit jednorázová dávka lék a snížit frekvenci podávání léku, protože pro dosažení terapeutického účinku je nutné neustále udržovat dostatečnou bakteriostatickou koncentraci antibiotika v těle pacienta.
Pokud jsou u pacientů zjištěny známky poškození nervového systému, srdce, kloubů (u pacientů s akutním a subakutním průběhem), nedoporučuje se předepisovat tetracyklinové léky, protože u některých pacientů došlo po léčbě k relapsům, pozdní komplikace se nemoc stala chronickou. K identifikaci neurologických, srdečních a kloubních lézí se obvykle používá penicilin nebo ceftriaxon. Na rozdíl od doporučených schémat penicilinové terapie jsme specifikovali jednorázovou dávku léku, frekvenci jejího podávání a délku léčebné kúry. Benzylpenicilin (penicilin G) se předepisuje 500 tisíc jednotek intramuskulárně 8krát denně (s intervalem přísně 3 hodiny). Délka kurzu 14 dní. Nemocný s klinické příznaky meningitida (meningoencefalitida), jednorázová dávka penicilinu se v závislosti na tělesné hmotnosti zvýší na 2-3 miliony jednotek a po normalizaci mozkomíšního moku se sníží na 500 tisíc jednotek. Opakované podávání penicilinu udržuje konstantní baktericidní koncentraci v krvi a postižených tkáních. Podobné schéma penicilinové terapie bylo vyzkoušeno a úspěšně použito při léčbě syfilis, jejíž patogeneze je v mnoha ohledech podobná patogenezi lymské boreliózy. Existuje tedy podobný mechanismus brzká porážka centrálního nervového systému u těchto infekcí, společné znaky imunologických procesů a podobnost původců obou infekcí.
V současnosti je nejúčinnějším lékem pro léčbu boreliózy ceftriaxon (Longacef, Rocefin), v denní dávka 1-2 g. Délka kurzu 14-21 dní.
V chronickém průběhu onemocnění pokračuje průběh léčby penicilinem podle stejného schématu po dobu 28 dnů. Nadějně se jeví použití dlouhodobě působících penicilinových antibiotik – extencilin (retarpen) v jednotlivých dávkách 2,4 mil. jednotek 1x týdně po dobu 3 týdnů.
Při chronickém průběhu s izolovanou kožní lézí lze získat pozitivní výsledky při léčbě tetracyklinovými antibiotiky.
V případech smíšené infekce (lymská borelióza a klíšťová encefalitida) se používá protiklíšťový gamaglobulin spolu s antibiotiky.
Preventivní léčba oběti kousnutí klíštětem infikovaným boreliemi (obsah střeva a hemolymfa klíštěte se vyšetřuje mikroskopií v tmavém poli) se léčí tetracyklinem 0,5 g 4krát denně po dobu 5 dnů nebo bicilinem-3 1 milion 200 tisíc - 2 miliony 400 tisíc jednotek intramuskulárně jednou. Také za tímto účelem na Klinice infekčních nemocí Vojenské lékařské akademie s dobrý výsledek užívat retarpen (extencilin) v dávce 2,4 mil. jednotek intramuskulárně 1x, doxycyklin 0,1 g 2x denně po dobu 10 dnů, amoxiclav 0,375 g 4x denně po dobu 5 dnů. Léčba se provádí nejpozději 5. den od okamžiku kousnutí. Riziko rozvoje onemocnění je sníženo na 80%.
Používá se spolu s antibiotickou terapií patogenetická léčba. Záleží na klinických projevech a závažnosti průběhu. Takže při vysoké horečce, těžké intoxikaci jsou detoxikační roztoky předepisovány parenterálně, s meningitidou - dehydratačními látkami, s neuritidou lebeční a periferních nervů, artralgie a artritida - fyzioterapeutická léčba. Pacientům se známkami poškození srdce je předepsán panangin nebo asparkam 0,5 g 3krát denně, riboxin 0,2 g 4krát denně. V případech detekce imunodeficience je thymalin předepsán v dávce 10-30 mg denně po dobu 10-15 dnů. U pacientů se známkami autoimunitních projevů, například často recidivující artritidou, se delagil předepisuje 0,25 g 1krát denně v kombinaci s nesteroidními protizánětlivými léky (indometacin, methindol, brufen atd.). Průběh léčby je 1-2 měsíce.
Předpověď dobré na lymskou boreliózu. Při pozdní nebo neadekvátní etiotropní terapii onemocnění progreduje, často se stává recidivující a chronický průběh. Snížená pracovní schopnost a v některých případech invalidita jsou způsobeny přetrvávajícími reziduálními jevy. Nemocní podléhají v průběhu roku dynamickému lékařskému dohledu (vyšetření infekčním specialistou, terapeutem, neuropatologem, nastavení nepřímé imunofluorescenční reakce každé 3 měsíce), po kterém je učiněn závěr o nepřítomnosti nebo chronicitě infekce.
Specifická profylaxe pro BL dosud nebyla vyvinuta. Opatření nespecifické prevence jsou podobná jako u klíšťové encefalitidy. Velmi účinná metoda prevence infekce - nedovolte přisát klíšťata (použití ochranného oděvu a repelentů).
Projev příznaků boreliózy u člověka je přímo závislý na stadiu onemocnění. Příznaky se objevují jeden až dva týdny po kontaktu s klíštětem.
První etapa nemoc se projevuje:
- akutní a subakutní začátek;
- zimnice a horečka;
- ztuhlost svalů krku;
- (lymfadenopatie);
- výskyt prstencového zarudnutí v místě kousnutí - prstencový migrační erytém, typický rys borelióza.
erythema annulare přetrvávající symptom borelióza I. stupně, lokalizovaná především na nohou, ale může se projevit v kterékoli části těla. Zpravidla na břiše, spodní části zad, krku, podpaží a tříslech je rozměrově menší než první ohnisko. Charakteristické jsou i další znaky – kožní projevy ve formě vyrážek, jako je vyrážka nebo vyrážka na obličeji.
- bolesti hlavy, nevolnost a zvracení;
- zvýšená reakce na podněty;
- fotofobie.
Existují případy projevů artralgie a hepatitidy (bez projevů žloutenky). Příznaky mohou v první fázi zcela chybět nebo mohou přetrvávat měsíc. Při absenci včasné antibiotické léčby i s normální teplota a nepřítomnosti erytému, borelióza postupně přejde do dalšího, závažnějšího stadia.
Druhá fáze. Klinické projevy boreliózy druhého stupně jsou velmi rozmanité, protože patogen postihuje téměř všechny lidské orgány:
CNS- U dospělých se projevuje poškozením lícního nervu.
Kardiovaskulární systém- objeví se extrasystolická arytmie, porucha atrioventrikulárního vedení a perikarditida.
Projev meningoencefalitidy- ve formě paréz nitrolebních nervů, ztuhlosti šíje, bolestí hlavy a emoční nestability. Stejně jako poškození lícního nervu, v jehož důsledku dochází ke zhoršení sluchu, se objevuje asymetrie obličeje a slzení.
Třetí etapa. V intervalu od šesti měsíců do dvou let rozvoj chronic zánětlivé procesy v kloubech ve formě artritidy, kožních patologií a poškození CNS.
S neúčinnou léčbou nebo vůbec žádnou, přetrvávající, chronická forma borelióza - je charakterizována projevem - a remisí a recidivami, nebo neustále recidivující formou onemocnění.
Onemocnění se projevuje destrukcí kostí a chrupavčitých tkání (artritida) v důsledku dlouhodobých recidiv. Porušení struktury a hustoty kostní tkáně (), degenerativní změny(ztenčení chrupavky). V oblasti kožních lézí jsou zaznamenány nodulární infiltráty (lymfocytom) s bolestivými projevy. V důsledku akrodermatitidy dochází k atrofii lidské kůže.
Diagnóza boreliózy
Epidemiologická anamnéza, klinický obraz, laboratorní výzkum a dostupnost klinické stadium onemocnění je důležitou součástí diagnostiky klíšťové boreliózy.
- izolace borrelií z tkání a sinusové tekutiny pacienta - okrajová zóna erytému.
- vyšetření spirotech pod mikroskopem;
- k detekci protilátek v krvi se používají reakce RNIF, analýza ELISA s použitím celých mikrobiálních buněk jako antigenu;
- sérologické studie pro stanovení titrů protilátek
Léčba boreliózy
 Klíšťovou boreliózu lze úspěšně léčit antibiotiky. Výběr léky dávkování a trvání podávání závisí na závažnosti, formě a stádiu onemocnění. Je předepsán výhradně lékařem.
Klíšťovou boreliózu lze úspěšně léčit antibiotiky. Výběr léky dávkování a trvání podávání závisí na závažnosti, formě a stádiu onemocnění. Je předepsán výhradně lékařem.
Pacienti s onemocněním střední závažnosti, kdykoli onemocnění, jsou nutně hospitalizováni na infekční klinice. Zpravidla po dvou až třech týdnech po infekci dává protilátková reakce podle testu ELISA pozitivní výsledek.
U boreliózy s charakteristickými kožními projevy trvá terapie asi dva týdny. Délka léčby diseminovaných infekcí je asi měsíc.
Donedávna byla k léčbě boreliózy doporučována tetracyklinová antibiotika, ale četné studie prokázaly, že tato léčiva způsobují přecitlivělost na sluneční záření, právě období, kdy klíšťata vedou aktivní životní styl. A poměr bezpečnosti a účinnosti není vůbec ve prospěch léku.
Účinný lék při léčbě boreliózy - Ceftriaxon. Široce používané v dětské praxi, nejbezpečnější. S nejmenším seznamem vedlejší efekty. Léčba ceftriaxonem by měla být doprovázena užíváním léků obsahujících laktobacily a bifidobakterie, antimykotika. Aby se zabránilo intoxikaci, je nutná léčba na posílení imunity.
Komplikace lymské boreliózy
Neopatrný postoj k nemoci může způsobit zcela vážné komplikace:
- rozvoj demence: v důsledku poškození mentálních funkcí;
- nervová paralýza;
- ztráta zraku a sluchu;
- těžký;
- artritidy a kožních onemocnění.
Prevence klíšťové boreliózy
Proti nemoci neexistuje žádná vakcína a nebyla vymyšlena žádná specifická prevence. Vychází z obvyklých, základních preventivních pravidel v místech, kde žijí klíšťata a hmyz:
- oděvy s dlouhými rukávy a kalhotami;
- vysoké boty a pokrývky hlavy;
- aplikace ochranných prostředků na oděvy;
- odstraňte přisáté klíště otočením;
- nemůžete jej stisknout a vytáhnout svisle.
- po odstranění ošetřete ránu a ruce.
Po návratu z procházky nebuďte líní navštívit lékaře.
První etapa.
- V místě kousnutí se objevuje jednotné zarudnutí s více tmavé místo uprostřed, mírné otoky/otoky. Postupně se skvrna rozšiřuje, okraje jsou jasné, světlé, červené, zvednuté nad úroveň zdravou kůži(vzít prstencový tvar). Zarudnutí se zvětšuje od 1 do 60 cm v průměru. V vzácné případy kožní reakce může chybět.
- Může se objevit svědění, mírná bolestivost a také pocit napětí a zhoršená citlivost. Oblast zarudnutí je teplá nebo horká na dotek.
- Příznaky intoxikace: bolest hlavy, horečka, slabost.
- Vlnovitá bolest svalů, bolest kloubů.
- Bolest v krku, suchý kašel.
- Zvětšené lymfatické uzliny v blízkosti oblasti kousnutí.
- , zvracet.
Jinak se vyvíjí Druhá fáze nemocí.
Několik týdnů nebo měsíců po přisátí klíštěte se patogen šíří krevním řečištěm z primární léze do různých orgánů.
- Známky poškození centrálního nervového systému (CNS).
- Ztráta reflexů a porucha citlivosti (ztráta reakce a citlivosti na bolest, teplo a další podněty).
- Oslabení dobrovolných pohybů (tj. všech druhů pohybů regulovaných centry mozku, jako je například pohyb končetin při chůzi, běhu).
- Poruchy hlavových nervů:
- změněné vnímání vůně/chutě;
- potíže se žvýkáním, polykáním nebo mluvením;
- závratě/mdloby;
- vynechání ramen (snížení svalového tonusu v oblasti pásu horních končetin);
- neschopnost otočit hlavu;
- porušení citlivosti na světlo nebo zvuk atd.
- Poruchy spánku (nespavost).
- Porušení koncentrace, pozornosti.
- Známky porážky kardiovaskulárního systému(například porušení intraventrikulárního vedení vzruchů, srdeční arytmie, bolest v oblasti srdce atd.).
- Z pohybového aparátu: přechodné bolesti kostí, svalů, šlach, periartikulárních vaků.
- Vzhled červených skvrn po celém těle.
1-3 měsíce po ukončení prvních dvou fází (někdy po 6-12 měsících i více) se onemocnění projevuje především porážkou kteréhokoli orgánu nebo systému (etapa chronická infekce nebo pozdní fáze):
- poškození centrálního nervového systému se projevuje zvýšenou únavou, hyperexcitabilita nebo deprese;
- poškození pohybového aparátu (například změna chůze, svalový tonus, rozvoj polyartritidy (mnohočetný zánět kloubů));
- kožní léze se projevují jako rozšířená dermatitida (zánět kůže), výskyt těsnění (infiltrátů) na kůži s dalším rozvojem atrofie oblastí kůže (atrofická akrodermatitida - poškození špiček prstů na nohou a rukou, projevující se zarudnutím, následovaným mírným otokem a poté retrakce; omezená sklerodermie - fokální onemocnění pojivové tkáně, při kterém se objeví zhutnění tkáně, následuje změna barvy až do slonoviny a retrakce tkáně /atrofie/);
- v této fázi je onemocnění charakterizováno dlouhým průběhem se střídáním období exacerbací a remisí (období odeznívání příznaků).
Inkubační doba
Obvykle 1-2 týdny, někdy několik dní nebo měsíců.
formuláře
S proudem nemoci se rozlišují podle následujících forem.
- Akutní (trvání onemocnění do 3 měsíců) a subakutní průběh (3-6 měsíců):
- forma erytému (v oblasti kousnutí se vyvine zčervenání, s časem se zvětšuje průměr);
- neerytémická forma (probíhá bez zarudnutí v oblasti skusu, postižen je nervový systém, srdce, klouby).
- Chronický průběh:
- spojitý;
- recidivující (opakované epizody onemocnění s primární lézí nervového systému, kloubů, kůže, srdce).
- mírný stupeň;
- průměrný stupeň;
- těžký stupeň.
Příčiny
- Onemocnění se přenáší přenosně, tedy jak kousnutím infikovaným klíštětem, tak i potřísněním kůže trusem klíštěte s následným třením při škrábání.
- Infekce je také možná, pokud se klíště zlomí, pokud není správně odstraněno z místa kousnutí (patogen se může dostat do rány).
- Při pití nepasterizovaného mléka od infikovaného zvířete.
- Vrchol výskytu připadá na období od května do září, což je spojeno s maximální aktivitou klíšťat ixodidů v tomto období.
- Pacient není nakažlivý vůči ostatním.
Diagnostika
- Analýza epidemiologické anamnézy: zjištění skutečnosti přisátí klíštěte nebo pobytu v zóně lesoparku v období aktivity klíšťat ixodidů (na jaře a v létě).
- Analýza stížností a anamnéza onemocnění: když se objevila bolest hlavy, zarudnutí v oblasti kousnutí atd.
- Celkové vyšetření: přítomnost charakteristického zarudnutí v oblasti kousnutí, nevolnost, zvracení, bolest svalů, bolest kloubů.
- Detekce DNA patogenu pomocí PCR diagnostiky (polymerázová řetězová reakce) v krvi, moči, mozkomíšním moku.
- Sérologické diagnostické metody pro stanovení protilátek proti patogenu v krvi pacienta. Protilátky jsou specifické proteiny lidského imunitního systému, jejichž hlavní funkcí je rozpoznání patogenu (viru nebo bakterie) a jeho další eliminace. Existují séropozitivní (v této fázi jsou již v lidské krvi přítomny protilátky) a séronegativní stádia (v této fázi ještě nejsou protilátky v krvi pacienta detekovány, je nutná rediagnostika).
- Je třeba si uvědomit, že ne všechna klíšťata jsou infikována lymskou boreliózou (přenašeči). Při kousnutí klíštěte je proto nutné co nejdříve kontaktovat léčebný ústav klíště vyjmout a následně v laboratoři otestovat na přítomnost klíšťové boreliózy (lymská borelióza).
- Během léčebného období lékař pacientovi předepisuje posilující látky a adaptogeny (skupinu přírodních popř umělý původ schopné zvýšit odolnost organismu vůči široký rozsah škodlivé účinky), vitamíny A, C, skupiny B.
- Délka léčby závisí na stadiu onemocnění a trvá od 2 týdnů do několika měsíců.
- Ti, kteří byli nemocní, jsou pod lékařským dohledem po dobu 2 let, poté je učiněn závěr o úplném uzdravení nebo chronicitě infekce, to znamená přechod nemoci na chronickou formu.
Prevence klíšťové boreliózy
- Při cestě do lesa, parku nebo venkovského domu musíte:
- noste věci s dlouhými rukávy, určitě si vezměte klobouk, zastrčte kalhoty do bot;
- používat tekutiny, aerosoly, masti, které odpuzují klíšťata a jiný hmyz;
- drž se dál od keřů a vysoká tráva protože právě tam se klíšťata ráda schovávají.
- Po návratu z lesa se pečlivě prohlédněte, požádejte jinou osobu, aby vás prohlédla (zvláště věnujte pozornost hranici pokožky hlavy, přirozeným kožním záhybům (podpaží, hýždě)).
- Nouzová prevence (v případě zjištění skutečnosti kontaktu s infikovaným klíštětem) se provádí užíváním antibakteriálních léků.
dodatečně
V místě kousnutí pronikají borrelie se slinami klíšťat do kůže, kde se aktivně množí. Poté přes oběhové a lymfatické kanály proniká patogen dovnitř Lymfatické uzliny, vnitřní orgány, klouby a struktury centrálního nervového systému. Proces šíření borelií provází jejich částečná smrt. Se smrtí Borrelia se uvolňuje exotoxin, který způsobuje jevy intoxikace:
- nevolnost;
- bolest hlavy;
- nedostatek chuti k jídlu;
- zvýšení tělesné teploty.

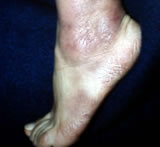 Chronická atrofická akrodermatitida.
Chronická atrofická akrodermatitida.