Morso da una zecca infetta da borreliosi. Malattia di Lyme: le regole per un trattamento efficace.
La borreliosi di Lyme è una malattia umana, il cui principale agente eziologico è un microrganismo specifico Borrelia. La malattia viene trasmessa attraverso il morso di una zecca ixodid.
zecca della borreliosi
Secondo le statistiche, questa malattia è la più comune tra tutte quelle diffuse attraverso questi insetti nell'emisfero settentrionale. La sua caratteristica principale è il polimorfismo del quadro clinico.
Se una persona viene morsa da un segno di spunta, la borreliosi può manifestarsi in modi diversi, il che causa alcune difficoltà nella diagnosi tempestiva della malattia. Ecco perché è molto importante consultare un medico anche con i soliti morsi di questi insetti.
Caratteristiche della trasmissione della zecca della borreliosi
Come è già diventato chiaro, il microrganismo entra nel corpo umano attraverso una puntura di zecca. Tuttavia, i mammiferi sono serbatoi naturali per la sua conservazione. Borrelia può infettare organi interni cervi, volpi, scoiattoli o altri animali che vivono nella rispettiva area geografica.
Quando una zecca ixodid morde un mammifero, succhia il sangue che contiene particelle microbiche. Successivamente, iniziano il processo del loro sviluppo, ma già nel corpo di un insetto.

come si trasmette la malattia?
È il luogo più adatto per la conservazione a lungo termine dei batteri. Dopotutto, è noto che le zecche possono vivere anche per decenni, mentre sono in uno stato dormiente. Per tutto questo tempo, il microbo conserva la capacità di diffondersi.
Una persona viene infettata quando una zecca infetta la morde. Con la saliva di un insetto, i corpi microbici entrano nel flusso sanguigno, che iniziano a moltiplicarsi e diffondersi attivamente in tutto il corpo.
I sintomi e le conseguenze di una zecca della borreliosi, o meglio del suo morso, dipendono in gran parte dalla resistenza individuale dell'essere umano sistema immunitario E condizione generale organismo.
Caratteristiche della patogenesi
Una volta nel corpo umano, Borrelia si diffonde attraverso il sangue e la linfa a vari organi e sistemi. In essi si verificano numerose reazioni caratteristiche che causano lo sviluppo dei sintomi corrispondenti.
L'intera cascata di reazioni può essere rappresentata nella seguente sequenza:
- Con il sangue, il microbo si diffonde in tutto il corpo fino al cervello, agli organi interni, ai muscoli. Un eritema anulare si forma nella sede del morso.
- Dopo che la borrelia muore, provoca un'intera cascata di reazioni umorali che causano l'ulteriore progressione della malattia.
- In risposta alla comparsa nel corpo di antigeni specifici dell'agente patogeno, il sistema immunitario inizia a produrre attivamente anticorpi: IgM e IgG. Stanno andando in posti massima concentrazione organismi alieni.
- IN organi specifici e sistemi in cui si verifica l'interazione antigene-anticorpo, locale reazioni infiammatorie con enfasi un largo numero mediatori, istamina e altri composti abbastanza aggressivi.
- Tutto ciò porta alla formazione di microinfiltrati e all'interruzione del normale funzionamento di organi specifici.
- Viene anche rilasciata una sostanza speciale interleuchina-1, che rimane uno dei più potenti mediatori dell'infiammazione. Sotto la sua influenza, i complessi immunitari penetrano nelle ossa, nelle articolazioni, nei tessuti degli organi interni, distruggendoli gradualmente.
Dopo che una zecca di baralium morde, i sintomi iniziano a svilupparsi già sotto l'influenza della risposta del corpo a corpi estranei.
La cosa principale in questa situazione è cercare un aiuto qualificato. Altrimenti, il processo patologico progredirà solo, il che può portare alla disabilità del paziente o addirittura alla morte. La borreliosi di Lyme è una malattia molto insidiosa e sfaccettata con un quadro clinico complesso.
Sintomi della presenza di una zecca della borreliosi e dei suoi morsi di 1 ° grado
Periodo di incubazione in questa malattia varia da 7-14 giorni. Tuttavia, potrebbero esserci manifestazioni precedenti della malattia o sue manifestazioni ritardate. Molto spesso, l'attività della malattia cade nel periodo che va dalla tarda primavera all'inizio dell'autunno. Durante questo periodo maturano le ninfe - forme di zecche, che sono principalmente la causa dell'infezione umana.
morso di zecca sulla mano
Nel processo di sviluppo del quadro clinico, si distinguono condizionatamente 2 periodi:
- All'inizio, compresi il primo e il secondo stadio.
- In ritardo, compresa la terza fase.
A seconda del numero di batteri che sono entrati nel corpo umano e della salute generale del paziente, le manifestazioni processo patologico può differire leggermente.
Il primo stadio inizia in modo acuto o subacuto.
Attiva i sintomi della borreliosi fasi iniziali dimostra non specifico:
- Debolezza generale.
- Dolori muscolari.
- Aumento della temperatura.
- Nausea.
- Brividi.
Spesso possono comparire sintomi catarrali (congestione nasale, tosse e altri).
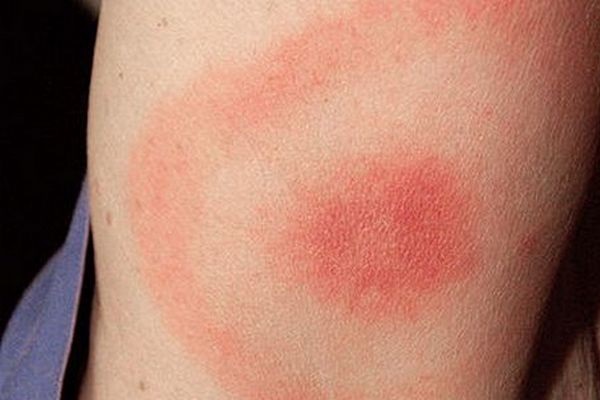
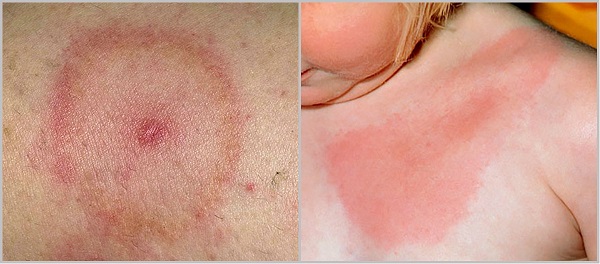
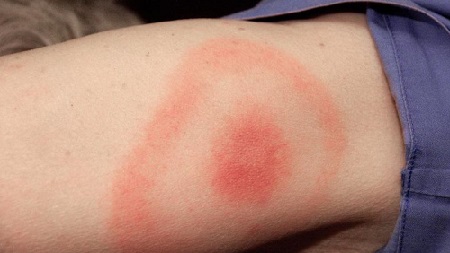
Tuttavia, il sintomo principale della malattia in questa fase rimane uno speciale eritema anulare, che si sviluppa nel sito della puntura di zecca. Ha l'aspetto di un caratteristico rossore rotondo o ovale nel punto in cui c'è stato il contatto con l'insetto.
Le sue dimensioni possono variare da 5 a 60 cm, in sostanza non sporge sopra la superficie della pelle, tuttavia ci sono momenti in cui assume la forma di una specie di rullo. All'interno del cerchio possono essere presenti altri elementi anulari.
Il sintomo principale della malattia è l'eritema anulare.
I sentimenti del paziente vanno da assenza totale qualsiasi disagio per prurito attivo e lieve dolore nella zona interessata. Una crosta marrone può rimanere a lungo nel sito del morso.
L'eritema anulare è il sintomo più comune della borreliosi allo stadio 1. È osservato nel 60-80% dei pazienti. Dimostra anche la capacità di migrare. I bordi dell'area interessata tendono ad espandersi e spostarsi verso nuove aree della pelle. Spesso questo fenomeno è accompagnato da linfoadenopatia regionale dovuta all'ingresso dell'agente patogeno nei vasi corrispondenti.
I sintomi della borreliosi dopo una puntura di zecca possono anche manifestarsi sotto forma di altri segni non permanenti.
Questi includono:
- Eruzione cutanea sul viso e su altre aree della pelle.
- Congiuntivite.
- Sconfitta meningi con lo sviluppo di manifestazioni caratteristiche ( mal di testa, vomito, fotofobia, ecc.).
- Danni al fegato con lo sviluppo condizione patologica tipo di epatite. È caratterizzato dalla progressione delle manifestazioni dispeptiche (nausea, vomito), deviazioni in test di laboratorio e ingrossamento del fegato.
Ci sono casi in cui la malattia di Lyme si verifica in modo subclinico. In tali casi, è spesso confuso con il solito malattie virali a causa della non specificità del quadro clinico. Il fatto principale che dovrebbe allertare qualsiasi medico è la presenza di una puntura di zecca nella storia.
Tuttavia, la più scomoda è la borreliosi, che si verifica senza la manifestazione dei sintomi nella prima fase. Tuttavia, l'assenza di segni della malattia non significa che non si sviluppi. La malattia semplicemente "tranquillamente" passa immediatamente alla seconda fase del processo patologico.
Sintomi dell'II stadio della malattia
Il secondo stadio della malattia potrebbe non verificarsi. Tutto dipende da un inizio tempestivo trattamento antibatterico malattie. Tuttavia, se ignori la patologia, dopo circa 1-3 mesi, l'eritema anulare progredisce in una serie di altri manifestazioni cliniche.
SU questo momento tradizionalmente, ci sono due forme più comuni del 2o stadio della borreliosi:
- Nevralgico.
- Cardiaco.
Nel primo caso, il colpo principale è preso dal sistema nervoso umano. Con il flusso di sangue e linfa, i microrganismi penetrano nelle meningi, dove continuano la loro impatto negativo sul corpo. I sintomi più comuni sono la meningite, il meningismo e l'encefalite.

il secondo stadio della malattia è caratterizzato da mal di testa, nausea. insonnia
Di conseguenza, compaiono i seguenti sintomi:
- Mal di testa.
- Fotofobia.
- Disturbo del ritmo del sonno.
- Irritabilità.
- Nausea e vomito che non sono alleviati dalle medicine convenzionali.
- Disturbi delle funzioni motorie.
- Debolezza generale e diminuzione della forza muscolare.
Anche in aumento Pressione intracranica. Una caratteristica della sconfitta del sistema nervoso centrale umano nella borreliosi di Lyme rimane l'effetto sui nervi cranici. Di conseguenza, la paresi simmetrica e la paralisi spesso progrediscono. Il nervo facciale è più comunemente colpito. Pertanto, è importante eseguire diagnosi differenziale con altre malattie che possono potenzialmente causare sintomi simili.
La forma cardiaca della manifestazione della malattia è caratterizzata da danni al cuore. È relativamente più raro del nevralgico. al massimo sintomo comune in questo caso c'è una violazione frequenza cardiaca.
Il solitario si sviluppa per primo extrasistoli ventricolari, tuttavia, progrediscono abbastanza rapidamente in episodi di blocco atrioventricolare. A volte può manifestare un blocco trasversale completo. Questo accade molto raramente, ma deve essere ricordato.
Oltre ai disturbi del ritmo cardiaco, la patologia può provocare lo sviluppo di miocardite e pericardite. Il primo è caratterizzato da una diminuzione della funzione contrattile del cuore, che può causare un insufficiente apporto di nutrienti all'intero organismo.
problemi con il sistema cardiaco
La pericardite si manifesta con dolori caratteristici nella regione del cuore, che a volte i pazienti possono confondere con l'angina da sforzo. È importante effettuare una diagnosi appropriata di queste malattie.
Nonostante la prevalenza delle due forme precedenti della malattia nel secondo stadio, la borreliosi si distingue per il polimorfismo dei suoi sintomi. Può penetrare in quasi tutti gli organi interni e causare disturbi nel suo lavoro. Pertanto, è necessario prestare molta attenzione a eventuali disturbi nel funzionamento del corpo in presenza di una storia di puntura di zecca.
Sintomi dell'III stadio della malattia dalla zecca della borreliosi
L'ultima fase dello sviluppo della borreliosi di Lyme è possibile in assenza di un trattamento adeguato per questa malattia. Si sviluppa 6-24 mesi dopo l'inizio dell'eritema anulare. È caratterizzato dal polimorfismo delle sue manifestazioni.
Tuttavia, al momento è consuetudine parlare delle tre forme di patologia più studiate in questa fase:
- con danno articolare.
- Con lesioni cutanee.
- Con lo sviluppo di sintomi nevralgici cronici.
La prima variante della malattia può procedere secondo il tipo di artralgia, l'artrite ricorrente o la sua forma cronica. I principali sintomi della malattia sono il danno articolare con degenerazione. tessuto cartilagineo. Il dolore si verifica spontaneamente.
Possono variare da un normale disagio a sensazioni gravi che rendono impossibile qualsiasi attività. Le ginocchia e le piccole articolazioni delle mani sono prevalentemente colpite. Il dolore scompare spontaneamente come sembra.
Variante cronica sindrome articolare proprio come l'artrite reumatoide. C'è quasi la stessa deformazione sulle mani, il dolore è fastidioso soprattutto al mattino. È importante condurre un'appropriata diagnosi differenziale.
Le lesioni cutanee nella borreliosi si manifestano come atrofia o sclerodermia locale. Nel primo caso la copertura del corpo assume localmente la forma di carta velina. Spesso c'è prurito e disagio nei punti dell'ex eritema anulare.
Creme e unguenti idratanti ordinari non aiutano. Se la malattia progredisce in base al tipo di sclerodermia, l'ispessimento della pelle viene fissato in alcune aree. Lei non si piega. A volte interferisce con i normali movimenti.
Se si sviluppano sintomi neurogeni cronici, si manifestano come dolore costante nel collo e nei muscoli. Rigidità muscolare progressiva regione cervicale. Non è raro che una persona non sia in grado di piegare la testa o girarla di lato. I sintomi della meningite e dell'encefalite aumentano. A diagnostica di laboratorio identificare i cambiamenti caratteristici nel liquore.
Caratteristiche del trattamento della borreliosi dopo una puntura di zecca
La terapia di un paziente con questa malattia dovrebbe essere complessa e sfaccettata. Un ruolo importante è svolto dalla permanenza del paziente in uno stadio specifico della malattia. L'approccio alla terapia dipende anche dalla manifestazione dei sintomi.
Quando una persona è stata morsa da una zecca di baralium, il trattamento dovrebbe prima di tutto iniziare con l'assunzione agenti antibatterici. L'eritema anulare può scomparire spontaneamente fino a 1 mese. Tuttavia, con una terapia appropriata, questi periodi sono significativamente ridotti e, soprattutto, il passaggio della malattia allo stadio successivo viene bloccato.
I farmaci di scelta per la borreliosi di Lyme sono:
- Tetraciclina alla dose di un grammo e mezzo al giorno per 2 settimane. Questa medicina particolarmente efficace nelle prime fasi della malattia. Tuttavia, con la progressione dei sintomi neurologici e cardiaci, perde parte della sua rilevanza.
- doxociclina. Ottime prestazioni nei pazienti con manifestazioni cutanee malattie. Il giorno in cui è necessario utilizzare 2 volte 0,1 g di questo antibiotico per 10 giorni.
- Il trattamento della borreliosi dopo una puntura di zecca nei bambini di età inferiore a 8 anni inizia con la somministrazione di Amoxicillina alla dose di 30 mg / kg di peso corporeo al giorno. La durata del trattamento è simile a quella degli adulti.
Parallelo a terapia antibiotica eseguire un trattamento sintomatico. I farmaci sono usati per alleviare le manifestazioni cardiologiche della patologia. Assicurati di usare farmaci desensibilizzanti per sopprimere le manifestazioni immunologiche della malattia.
In un modo o nell'altro, ma la borreliosi di Lyme... malattia grave che a volte è difficile da diagnosticare. È importante stabilire la sua presenza in modo tempestivo e iniziare un trattamento appropriato. In questo caso, la malattia può essere sconfitta.
Encefalite e borreliosi da zecche (malattia di Lyme)- è pericoloso malattie infettive. Inoltre, entrambe le malattie possono svilupparsi parallelamente nell'uomo. Il principale meccanismo di infezione è trasmissibile, cioè quando viene morso dalle zecche con la loro saliva, l'infezione entra nel flusso sanguigno. Sono noti anche casi di infezione quando si beve latte non riscaldato da animali malati (di solito capre). Considera quali sono i sintomi, i metodi di diagnosi e il trattamento dell'encefalite e della borreliosi trasmesse da zecche.
Sintomi di encefalite da zecche e borreliosi
L'agente eziologico dell'encefalite da zecche è un virus che, penetrando corpo umano, inizia a moltiplicarsi prima nella pelle, e poi principalmente dentro tessuto nervoso portando al suo danno. La borreliosi è causata da batteri del genere Borrelia, che, quando entrano nel corpo, entrano negli organi interni, nei tessuti linfatici, nelle articolazioni, ecc., Causando infiammazione. Il periodo di incubazione per entrambe le malattie è di circa 7-14 giorni.
Encefalite da zecche si verifica spesso in due fasi, che sono caratterizzate dalle seguenti manifestazioni:
1. Prima fase (durata 2-4 giorni):
- improvviso aumento della temperatura corporea;
- debolezza;
- brividi;
- mal di testa;
- nausea;
- dolore muscolare.
2. La seconda fase (arriva dopo una remissione di otto giorni):
- febbre;
- forte dolore nella testa;
- aumento del tono dei muscoli del collo;
- convulsioni;
- disturbi della coscienza;
- disturbi della sensibilità;
- disturbi motori, ecc.
Vale la pena notare che nella maggior parte dei casi, il sito del morso con encefalite da zecche rimane infiammato, gonfio.
borreliosi di solito procede in tre fasi e presenta i seguenti sintomi:
1. Stadio infettivo generale (dura 4-5 settimane):
- malessere generale;
- aumento della temperatura corporea;
- dolore muscolare;
- rigidità dei muscoli del collo;
- l'aspetto e il graduale aumento delle dimensioni dell'arrossamento della forma anulare attorno al sito del morso;
- eruzione cutanea sul viso, orticaria;
- dolore al fegato, ecc.
2. Stadio delle complicanze neurologiche e cardiache (dura fino alla 22a settimana):
- meningite sierosa;
- neurite nervi cranici;
- radiculoneurite;
- pericardite;
- varie violazioni attività cardiaca, ecc.
3. Stadio di disturbi articolari, cutanei e altri disturbi infiammatori (sei mesi dopo):
- infiammazione delle articolazioni;
- infiammazione dei linfonodi;
- acrodermatite atrofica;
- sclerodermia focale, ecc.
Esami del sangue per l'encefalite da zecche e la borreliosi
Per confermare la diagnosi, non prima di 10 giorni dopo il morso, è possibile eseguire un esame del sangue utilizzando il metodo PCR (reazione a catena della polimerasi), che identifica gli agenti infettivi. Inoltre, due settimane dopo il morso, viene eseguito un esame del sangue per gli anticorpi contro il virus dell'encefalite trasmessa dalle zecche e, dopo un mese, per gli anticorpi contro la Borrelia.
Trattamento dell'encefalite da zecche e della borreliosi
Il trattamento di queste malattie viene effettuato nei reparti di malattie infettive, mentre sono coinvolti specialisti di varie specialità: terapisti, reumatologi, neurologi, cardiologi, ecc. Il trattamento si basa sull'impatto sui patogeni. Viene inoltre eseguita un'adeguata terapia sintomatica, vengono prescritte procedure fisioterapiche, in alcuni casi massaggi, fisioterapia, psicoterapia.
Con l'encefalite da zecche, possono essere prescritti i seguenti farmaci:
Borreliosi di Lyme(Malattia di Lyme, borreliosi di Lyme, borreliosi trasmessa da zecche ixodid.) Attualmente, la malattia di Lyme (BL) (malattia di Lyme - inglese, la maladie de Lyme - francese, Die Lyme-Krankheit - tedesco) è considerata una focale naturale, infettiva, malattia polisistemica con una patogenesi complessa, compreso un complesso di reazioni immuno-mediate.
Varie manifestazioni cliniche del morbo di Parkinson sono note da tempo e descritte come malattie indipendenti o come sindromi. eziologia poco chiara: eritema migratorio cronico, eritema di Afzelius, eritema anulare trasmesso da zecche, acrodermatite, acrodermatite cronica atrofica, linfodenosi cutanea, meningite sierosa, radicoloneurite, meningoradicoloneurite linfocitica di Bannwart (sindrome di Bannwart), artrite cronica, ecc. Nel 1981, l'eziologia spirochetale di queste manifestazioni era stabilito, dopo di che era già possibile parlare della malattia come una forma nosologica con varie manifestazioni cliniche.
La malattia di Lyme è stata descritta per la prima volta nel 1975 come un focolaio locale di artrite a Lyme, Connecticut (USA); si sviluppa dopo la puntura di zecche ixodid infette da Borrelia. Negli anni successivi, a seguito della ricerca, si è scoperto che lo spettro geografico della diffusione di questa infezione è molto più ampio. La malattia si verifica non solo in Nord America, ma anche in molti paesi dell'Europa e dell'Asia.
La borreliosi di Lyme trasmessa dalle zecche è diffusa anche in Russia. La BL è stata verificata sierologicamente per la prima volta nel nostro paese nel 1985 e nel 1991 è stata inclusa nell'elenco ufficiale delle forme nosologiche disponibili in Russia. Molto lavoro sullo studio di questa infezione e sulla diffusione dell'esperienza accumulata è stato svolto sotto la guida di E. I. Korenberg presso il Centro repubblicano per lo studio della borreliosi (N. F. Gamaleya Research Institute of EM, Russian Academy of Medical Sciences).
La famiglia delle Spirochaetaceae, genere Borrelia, comprende un numero significativo di patogeni umani e animali. Nel 1984, R. Johnson descrisse il nuovo genere borrelia - Borrelia burgdorferi, che ha preso il nome in onore del microbiologo americano W. Burgdorfer, che per primo ha isolato la borrelia dall'intestino delle zecche ixodid nel 1981. Un focolaio di artrite nella città di Lyme è stato collegato a Borrelia isolata.
La spirocheta Borrelia burgdorferi ricorda una spirale ritorta a forma di cavatappi, costituita da un filo assiale attorno al quale si trova il citoplasma, la sua lunghezza va da 11 a 25 micron e la sua larghezza è di 0,18-0,25 micron; le dimensioni variano a seconda degli ospiti e durante la coltivazione. I ricci sono irregolari, con un'osservazione vitale fanno lenti movimenti rotatori. Sono state trovate sia forme destrogire che levogire (il significato patogenetico è ancora sconosciuto). Morfologicamente, queste spirochete sono più simili ai treponemi, ma più grandi di loro. Hanno gruppi di antigeni di superficie Osp A, Osp B e Osp C, che determinano la differenza tra i singoli ceppi. Appartengono ai batteri Gram-negativi. I coloranti all'anilina colorano più intensamente dei treponemi e un po' più deboli delle altre Borrelia. Come altre Borrelia, sono coltivate in terreno Kelly modificato.
Fino a tempi molto recenti, si credeva che l'agente eziologico della malattia di Lyme fosse una singola Borrelia - Borrelia burgdorferi. Tuttavia, alcune differenze nella composizione proteica degli isolati di Borrelia da vari focolai naturali ci hanno permesso di supporre inizialmente che la borreliosi di Lyme sia eziologicamente eterogenea.
Attualmente sono stati identificati più di 10 gruppi genomici appartenenti al complesso Borrelia burgdorferi sensu lato, che sono distribuiti in modo non uniforme in tutto il mondo. I gruppi di B. burgdorferi sensu stricto, B. garinii, B. garinii (tipo NT29), B. afzelii, B. valaisiana (gruppo VS116), B. lusitaniae (gruppo PotiB2), B. japonica, B. tanukii e B. .turdae, e in America gruppi di Borrelia burgdorferi s. s., B. andersonii (gruppo DN127), 21038, CA55 e 25015. Per quanto riguarda la B. japonica rinvenuta in Giappone, non risulta essere patogena per l'uomo. Va notato che anche il potenziale patogeno del gruppo VS116 (B. valaisiana) è finora sconosciuto. I risultati di studi e osservazioni cliniche degli ultimi anni suggeriscono che la natura delle lesioni d'organo in un paziente può dipendere dal tipo di Borrelia. Pertanto, sono stati ottenuti dati sull'esistenza di un'associazione tra B. garinii e manifestazioni neurologiche, B. burgdorferi s. S. e artrite di Lyme, B. afzelii e dermatite atrofica cronica. Di conseguenza, le differenze osservate nel quadro clinico del decorso della malattia di Lyme nei pazienti con vari punti nosoareal di questa infezione può essere basata sull'eterogeneità genetica del complesso B. burgdorferi sensu lato. Alla luce di tutti questi fatti, al momento, il termine "malattia di Lyme" è usato per indicare un intero gruppo di borreliosi trasmessa da zecche ixodid eziologicamente indipendenti.
Nella fase di accumulo di conoscenze sulla borreliosi, data l'epidemiologia comune, la somiglianza della patogenesi e le manifestazioni cliniche, è del tutto accettabile combinarle sotto il nome generale "borreliosi trasmessa da zecche ixodidi", o "malattia di Lyme", rendendo omaggio al descrisse per la prima volta la borreliosi ixodid trasmessa da zecche.
Quando infetto, un complesso di alterazioni infiammatorie-allergiche nella pelle di solito si sviluppa nel sito di aspirazione della zecca, manifestandosi sotto forma di un eritema specifico caratteristico della BL. La persistenza locale dell'agente patogeno per un certo periodo di tempo determina le caratteristiche del quadro clinico: uno stato di salute relativamente soddisfacente, una lieve sindrome di intossicazione generale, l'assenza di altre manifestazioni caratteristiche del morbo di Parkinson e un ritardo nella risposta immunitaria.
Con la progressione della malattia (o in pazienti senza una fase locale immediatamente), nella patogenesi dei complessi sintomatici, la via ematogena, possibilmente linfogena della diffusione della borrelia dal sito di introduzione agli organi interni, alle articolazioni e alle formazioni linfatiche importa; perineurale e successivamente rostrale con coinvolgimento nel processo infiammatorio delle meningi. Quando entra l'agente patogeno vari corpi e dei tessuti, si verifica un'attiva irritazione del sistema immunitario, che porta ad una risposta iperimmune umorale e cellulare generalizzata e locale. In questa fase della malattia, la produzione di anticorpi IgM e quindi di IgG avviene in risposta alla comparsa dell'antigene flagellare flagellare di Borrelia da 41 kD. Un importante immunogeno nella patogenesi sono le proteine di superficie Osp C, che sono caratteristiche principalmente dei ceppi europei. In caso di progressione della malattia (mancanza o trattamento insufficiente), lo spettro di anticorpi contro gli antigeni della spirocheta (contro i polipeptidi da 16 a 93 kD) si espande, il che porta a una produzione prolungata di IgM e IgG. Il numero di immunocomplessi circolanti aumenta. I complessi immunitari possono anche formarsi nei tessuti colpiti, che attivano i principali fattori di infiammazione: la generazione di stimoli leucotattici e la fagocitosi. Una caratteristica è la presenza di infiltrati linfoplasmatici trovati nella pelle, tessuto sottocutaneo, linfonodi, milza, cervello, gangli periferici. La risposta immunitaria cellulare si forma con il progredire della malattia, con la massima reattività delle cellule mononucleate manifestata nei tessuti bersaglio. Aumenta il livello di T-helper e T-soppressori, l'indice di stimolazione dei linfociti del sangue. È stato stabilito che il grado di cambiamento nel legame cellulare del sistema immunitario dipende dalla gravità del decorso della malattia.
Il ruolo principale nella patogenesi dell'artrite è svolto dai liposaccaridi, che fanno parte della Borrelia, che stimolano la secrezione di interleuchina-1 da parte delle cellule della serie monociti-macrofagi, alcuni linfociti T, linfociti B, ecc. Interleuchina-1 , a sua volta, stimola la secrezione di prostaglandine e collagenasi da parte del tessuto sinoviale, cioè attiva l'infiammazione delle articolazioni, che porta al riassorbimento osseo, alla distruzione della cartilagine e stimola la formazione del pannus.
Una lenta risposta immunitaria associata a una borrelia relativamente tardiva e lieve, lo sviluppo di reazioni autoimmuni e la possibilità di persistenza intracellulare del patogeno sono tra le principali cause di infezione cronica.
Sintomi e decorso. Il decorso della malattia di Lyme è suddiviso in periodi precoci e tardivi. IN primo periodo distinguono lo stadio I di un'infezione locale, quando l'agente patogeno entra nella pelle dopo una puntura di zecca, e lo stadio II - diffusione della borrelia in vari organi (caratterizzato da un'ampia gamma di manifestazioni cliniche derivanti dall'eliminazione delle spirochete in vari organi e tessuti). Il periodo tardivo (stadio III) è determinato dalla persistenza dell'infezione in qualsiasi organo o tessuto (a differenza dello stadio II, si manifesta come una lesione predominante di un qualsiasi organo o sistema). La divisione in fasi è piuttosto arbitraria ed è applicabile solo alla malattia nel suo complesso. A volte la stadiazione può non essere osservata affatto, in alcuni casi può essere presente solo lo stadio I, e talvolta la malattia debutta come una delle ultime sindromi. Nel primo periodo, è consigliabile assegnare forme eritemiche e non eritemiche della malattia. In primo luogo, è importante nella diagnosi della malattia e, in secondo luogo, quadro clinico ha le sue caratteristiche a seconda della presenza o dell'assenza di eritema nel sito di una puntura di zecca e, infine, mostra le caratteristiche della relazione tra macro e microrganismo. Nella fase di diffusione del patogeno, caratterizzata dal polimorfismo delle manifestazioni cliniche, è ancora possibile identificare il prevalente gruppo di sintomi, che determinano l'opzione decorso clinico: febbrile, neuritico, meningeo, cardiaco, misto. Isolamento della variante del decorso e del grado di gravità sindrome clinica aiutare a determinare la gravità del processo patologico: forme lievi, moderate, gravi ed estremamente gravi (raramente).
Il periodo di incubazione varia da 1 a 20 giorni (di solito 7-10), la cui affidabilità dipende dall'accuratezza di stabilire il fatto dell'aspirazione della zecca. Fino al 30% dei pazienti non ricorda o nega una storia di essere stato morso da questo portatore. La malattia di solito inizia in modo subacuto con la comparsa di dolore, prurito, gonfiore e arrossamento nel sito del morso della zecca. I pazienti lamentano un mal di testa moderato, debolezza generale, malessere, nausea, sensazione di oppressione e violazione della sensibilità nell'area della puntura di zecca. Allo stesso tempo compare un caratteristico eritema cutaneo (fino al 70% dei pazienti). La temperatura corporea sale più spesso fino a 38°C, talvolta accompagnata da brividi. Il periodo febbrile dura 2-7 giorni, dopo una diminuzione della temperatura corporea, a volte si nota la temperatura del subfebbrile per diversi giorni.
|
L'eritema migrante - il principale marcatore clinico della malattia - appare dopo 3-32 giorni (media 7) sotto forma di macula o papula rossa nel sito di una puntura di zecca. La zona di arrossamento attorno al sito del morso si espande, delimitando dalla pelle inalterata con un bordo rosso vivo; al centro della lesione, l'intensità dei cambiamenti è meno pronunciata. La dimensione dell'eritema può variare da pochi centimetri a decine (3-70 cm), ma la gravità della malattia non è correlata alla loro dimensione. Nel sito della lesione iniziale si osserva talvolta un intenso eritema, compaiono vescicole e necrosi (affetto primario). L'intensità del colore della lesione cutanea in espansione è uniforme dappertutto; all'interno del bordo esterno possono comparire diversi anelli rossi, la cui parte centrale sbiadisce nel tempo. Al posto dell'ex eritema, spesso persiste un aumento della pigmentazione e della desquamazione della pelle. In alcuni pazienti, le manifestazioni della malattia sono limitate a lesioni cutanee nel sito di una puntura di zecca e lievi sintomi comuni, in alcuni pazienti, apparentemente, la borrelia ematogena e linfogena può diffondersi ad altre aree della pelle, si verifica un eritema secondario, ma a differenza di quello principale, non vi è alcun effetto primario. Possono comparire anche altri sintomi della pelle: eruzione cutanea sul viso, orticaria, eruzioni cutanee transitorie punteggiate e piccole a forma di anello, congiuntivite. In alcuni pazienti, l'eritema sviluppato è simile a erisipela, e la presenza di affetto primario e linfoadenite regionale sono simili alle manifestazioni trasmesse da zecche tifo e tularemia. Sintomi cutanei spesso accompagnato da mal di testa, rigidità del collo, febbre, brividi, dolori muscolari e ossei migratori, artralgia, grave debolezza e affaticamento. Linfoadenopatia generalizzata raramente osservata, mal di gola, tosse secca, congiuntivite, edema testicolare. I primi sintomi della malattia di solito regrediscono e scompaiono completamente entro pochi giorni (settimane) anche senza trattamento.
Lo stadio II è associato alla diffusione di Borrelia dal fuoco primario a vari organi. Nelle forme non eritemiche, la malattia si manifesta spesso con manifestazioni caratteristiche di questo stadio della malattia ed è più grave che nei pazienti con eritema.
I segni che indicano un possibile danno alle meningi possono comparire precocemente, quando persiste ancora l'eritema cutaneo, ma in questo momento di solito non sono accompagnati da una sindrome alterazioni infiammatorie liquido cerebrospinale. Entro poche settimane (raramente prima di 10-12 giorni) o mesi dall'insorgenza della malattia, il 15% dei pazienti sviluppa chiari segni di danno. sistema nervoso. Durante questo periodo, è consigliabile assegnare sindromi di meningite sierosa, meningoencefalite e sindromi di danno al sistema nervoso periferico:
- sindrome sensoriale, prevalentemente algica sotto forma di mialgia, nevralgia, plessoalgia, radicoloalgia;
- sindrome amiotrofica dovuta a radiculoneurite segmentaria limitata, neurite isolata nervo facciale, mononeurite, regionale al sito di aspirazione delle zecche, poliradicoloneurite diffusa (sindrome di Bannwart), mielite; a volte è possibile distinguere una sindrome paralitica delle lesioni del sistema nervoso periferico, ma, di regola, non è isolata.
Entro poche settimane dall'infezione, possono comparire segni di danno cardiaco. Più spesso è un blocco atrioventricolare (I o II grado, a volte completo), disturbi della conduzione intraventricolare, disturbi del ritmo. In alcuni casi si sviluppano lesioni cardiache più diffuse, tra cui miopericardite, miocardiopatia dilatativa o pancardite. In questa fase, ci sono dolori transitori alle ossa, ai muscoli, ai tendini, alle borse periarticolari. Di norma, in questa fase della malattia non si verificano gonfiore e altri segni evidenti di infiammazione articolare. I sintomi si osservano per diverse settimane, potrebbero esserci ricadute.
Nello stadio III, entro un periodo compreso tra alcuni mesi e diversi anni dall'inizio della malattia, possono comparire manifestazioni tardive della malattia di Lyme. L'oligoartrite ricorrente delle grandi articolazioni è tipica, ma possono essere interessate anche le piccole articolazioni. La biopsia sinoviale rivela depositi di fibrina, ipertrofia dei villi, proliferazione vascolare e marcata infiltrazione plasmacitica e linfocitaria. Il numero di leucociti nel liquido sinoviale varia da 500 a 110.000 per 1 mm. La maggior parte di essi è segmentata. Spesso notato contenuti aumentati proteine (da 3 a 8 g/l) e glucosio. L'artrite di Lyme è simile all'artrite reattiva nel suo corso. Nel corso del tempo, le articolazioni mostrano tipici infiammazione cronica alterazioni: osteoporosi, assottigliamento e perdita di cartilagine, usura corticale e marginale, alterazioni talvolta degenerative: sclerosi subarticolare, osteofitosi.
Le lesioni tardive del sistema nervoso si manifestano con encefalomielite cronica, paraparesi spastica, atassia, disturbi della memoria cancellati, radicolopatia assonale cronica, demenza. Spesso c'è polineuropatia con dolore radicolare o parestesia distale. I pazienti riferiscono mal di testa, affaticamento, perdita dell'udito. Nei bambini c'è un rallentamento della crescita e dello sviluppo sessuale.
|
Le lesioni cutanee allo stadio III appaiono come dermatiti diffuse, acrodermite atrofica e alterazioni simili alla sclerodermia.
Complicazioni con la borreliosi di Lyme, sono molto rari e spesso si manifestano come fenomeni residuali.
Diagnosi La malattia di Lyme è difficile soprattutto in periodo tardo a causa del pronunciato polimorfismo clinico e della frequente assenza di manifestazioni tipiche malattie. La diagnosi si basa principalmente sul quadro clinico, sui dati epidemiologici ed è confermata dai risultati di uno studio sierologico. Diagnosi clinica può essere considerato affidabile solo nei casi in cui vi era una storia di eritema migrante, un marker clinico della malattia. Le culture di Borrelia sono difficili da isolare da una persona malata. I metodi sierologici sono ampiamente usati per confermare la diagnosi. Nel nostro paese, per rilevare gli anticorpi contro Borrelia, vengono utilizzate la reazione di immunofluorescenza indiretta (n-RIF) e la reazione con anticorpi marcati con enzimi (ELISA). Tuttavia, ci sono varianti sieronegative del decorso della malattia. Spesso falso risultati positivi osservato nella sifilide. La possibile infezione può essere giudicata dal rilevamento di Borrelia nelle preparazioni dell'intestino della zecca succhiante mediante microscopia in campo oscuro. La borrelia può essere rilevata negli organi e nei tessuti colpiti mediante microscopia elettronica, speciale colorazione con argento e utilizzando anticorpi monoclonali anti-borreliosi. Un metodo promettente è la reazione a catena della polimerasi (PCR), il cui utilizzo consente di confermare la diagnosi con un piccolo numero di corpi microbici nel corpo.
I cambiamenti del sangue periferico nella malattia di Parkinson non sono specifici e riflettono principalmente il grado di cambiamenti infiammatori negli organi.
Diagnosi differenziale effettuato con encefalite da zecche, un gruppo meningite sierosa e meningoencefalite, reattiva e artrite reumatoide, reumatismi acuti, neuriti, radiculoneurite, malattie cardiache con disturbi della conduzione e del ritmo, miocardite, dermatiti di varie eziologie.
Trattamento comprende un complesso misure mediche, in cui il ruolo principale è dato alla terapia etiotropica. I farmaci sono prescritti per via orale o parenterale, a seconda del quadro clinico e del periodo della malattia.
Dalle preparazioni orali, viene data preferenza agli antibiotici della serie delle tetracicline. I farmaci vengono prescritti nel primo periodo della malattia in presenza di eritema nel sito di aspirazione della zecca, febbre e sintomi di intossicazione generale, a condizione che non vi siano segni di danno al sistema nervoso, al cuore, alle articolazioni. Assegna tetraciclina 0,5 g 4 volte al giorno o doxiciclina (vibramicina) - 0,1 g 2 volte al giorno, il corso del trattamento è di 10 giorni. Ai bambini di età inferiore a 8 anni viene prescritta amoxicillina (amoxil, flemoxin) per via orale 30-40 mg / (kgosut) in 3 dosi o parenteralmente 50-100 mg / (kgosut) in 4 iniezioni. Non si può abbassare dose singola il farmaco e ridurre la frequenza della somministrazione del farmaco, poiché per ottenere un effetto terapeutico è necessario mantenere costantemente una concentrazione batteriostatica sufficiente dell'antibiotico nel corpo del paziente.
Se nei pazienti vengono rilevati segni di danno al sistema nervoso, al cuore, alle articolazioni (nei pazienti con decorso acuto e subacuto), non è consigliabile prescrivere farmaci tetracicline, poiché alcuni pazienti hanno manifestato ricadute dopo il corso del trattamento, complicanze tardive, la malattia divenne cronica. La penicillina o il ceftriaxone vengono solitamente utilizzati per identificare lesioni neurologiche, cardiache e articolari. Contrariamente agli schemi raccomandati della terapia con penicillina, abbiamo specificato una singola dose del farmaco, la frequenza della sua somministrazione e la durata del corso del trattamento. La benzilpenicillina (penicillina G) viene prescritta 500mila unità per via intramuscolare 8 volte al giorno (con un intervallo rigorosamente di 3 ore). Durata del corso 14 giorni. Malato di Segni clinici meningite (meningoencefalite), una singola dose di penicillina aumenta a 2-3 milioni di unità, a seconda del peso corporeo, e diminuisce a 500mila unità dopo la normalizzazione del liquido cerebrospinale. La somministrazione ripetuta di penicillina mantiene una concentrazione battericida costante nel sangue e nei tessuti colpiti. Uno schema simile di terapia con penicillina è stato testato e utilizzato con successo nel trattamento della sifilide, la cui patogenesi è per molti aspetti simile alla patogenesi della malattia di Lyme. Quindi, c'è un meccanismo simile sconfitta anticipata del sistema nervoso centrale in queste infezioni, le caratteristiche comuni dei processi immunologici e la somiglianza degli agenti causali di entrambe le infezioni.
Attualmente, il farmaco più efficace per il trattamento della malattia di Lyme è il ceftriaxone (Longacef, Rocefin), in dose giornaliera 1-2 g Durata del corso 14-21 giorni.
Nel decorso cronico della malattia, il corso del trattamento con penicillina secondo lo stesso schema continua per 28 giorni. Sembra promettente l'uso di antibiotici penicillina a lunga durata d'azione - estencillina (retarpen) in dosi singole di 2,4 milioni di unità una volta alla settimana per 3 settimane.
In un decorso cronico con una lesione cutanea isolata, si possono ottenere risultati positivi dal trattamento con antibiotici tetracicline.
In caso di infezione mista (malattia di Lyme ed encefalite da zecche), la gammaglobulina anti-zecca viene utilizzata insieme agli antibiotici.
Trattamento preventivo le vittime del morso di una zecca infetta da Borrelia (esaminare il contenuto dell'intestino e l'emolinfa della zecca mediante microscopia in campo oscuro) vengono curate con tetraciclina 0,5 g 4 volte al giorno per 5 giorni o bicillina-3 1 milione 200 mila - 2 milioni 400 mila unità per via intramuscolare una volta. Sempre a tale scopo, presso il Dipartimento di Malattie Infettive dell'Accademia Medica Militare con buon risultato utilizzare retarpen (extencillina) alla dose di 2,4 milioni di unità per via intramuscolare una volta, doxiciclina 0,1 g 2 volte/die per 10 giorni, amoxiclav 0,375 g 4 volte/die per 5 giorni. Il trattamento viene effettuato entro e non oltre il 5 ° giorno dal momento del morso. Il rischio di sviluppare la malattia è ridotto all'80%.
Usato insieme alla terapia antibiotica trattamento patogenetico. Dipende dalle manifestazioni cliniche e dalla gravità del decorso. Quindi, con febbre alta, grave intossicazione, vengono prescritte soluzioni di disintossicazione per via parenterale, con meningite - agenti di disidratazione, con neurite del cranio e nervi periferici, artralgia e artrite - trattamento fisioterapico. Ai pazienti con segni di danno cardiaco viene prescritto panangin o asparkam 0,5 g 3 volte al giorno, riboxin 0,2 g 4 volte al giorno. In caso di rilevazione di immunodeficienza, la timalina viene prescritta a 10-30 mg al giorno per 10-15 giorni. Nei pazienti con segni di manifestazioni autoimmuni, ad esempio artrite spesso ricorrente, delagil viene prescritto 0,25 g 1 volta al giorno in combinazione con farmaci antinfiammatori non steroidei (indometacina, metindolo, brufen, ecc.). Il corso del trattamento è di 1-2 mesi.
Previsione buono per la malattia di Lyme. Con una terapia etiotropica tardiva o inadeguata, la malattia progredisce, spesso diventa ricorrente e decorso cronico. La ridotta capacità lavorativa e, in alcuni casi, l'invalidità sono dovute a persistenti fenomeni residuali. Coloro che sono stati malati sono soggetti a supervisione medica dinamica durante l'anno (esame da parte di uno specialista in malattie infettive, terapista, neuropatologo, che istituisce una reazione di immunofluorescenza indiretta ogni 3 mesi), dopo di che viene presa una conclusione sull'assenza o la cronicità del infezione.
La profilassi specifica per BL non è stata ancora sviluppata. Le misure di prevenzione aspecifica sono simili a quelle per l'encefalite da zecche. Molto metodo efficace prevenzione dell'infezione - non consentire l'aspirazione delle zecche (uso di indumenti protettivi e repellenti).
La manifestazione dei sintomi della borreliosi nell'uomo dipende direttamente dallo stadio della malattia. I suoi segni compaiono una o due settimane dopo il contatto con il segno di spunta.
Primo stadio la malattia si manifesta:
- insorgenza acuta e subacuta;
- brividi e febbre;
- rigidità dei muscoli del collo;
- (linfoadenopatia);
- la comparsa di arrossamento a forma di anello nel sito del morso - eritema migratorio anulare, caratteristica tipica borreliosi.
eritema anulare sintomo persistente borreliosi di primo grado, localizzata principalmente sulle gambe, ma può manifestarsi in qualsiasi parte del corpo. Di norma, sull'addome, sulla parte bassa della schiena, sul collo, sulle ascelle e sull'inguine, è di dimensioni inferiori rispetto al primo focus. Anche altri segni sono caratteristici: manifestazioni cutanee sotto forma di eruzioni cutanee, come o un'eruzione cutanea sul viso.
- mal di testa, nausea e vomito;
- aumento della reazione agli stimoli;
- fotofobia.
Ci sono casi di manifestazioni di artralgia ed epatite (senza manifestazioni di ittero). I sintomi, nella prima fase, possono essere completamente assenti o persistere per un mese. In assenza di trattamento antibiotico tempestivo, anche con temperatura normale e l'assenza di eritema, la borreliosi passerà gradualmente allo stadio successivo, più grave.
Seconda fase. Le manifestazioni cliniche della borreliosi del secondo stadio sono molto diverse, poiché l'agente patogeno colpisce quasi tutti gli organi umani:
SNC- Negli adulti, è espresso dal danno al nervo facciale.
Il sistema cardiovascolare- appare aritmia extrasistolica, ridotta conduzione atrioventricolare e pericardite.
La manifestazione della meningoencefalite- sotto forma di paresi dei nervi intracranici, torcicollo, mal di testa e instabilità emotiva. Oltre al danno al nervo facciale, a seguito del quale l'udito è compromesso, compaiono asimmetria facciale e lacrimazione.
Terzo stadio. Nell'intervallo da sei mesi a due anni, lo sviluppo cronico processi infiammatori nelle articolazioni sotto forma di artrite, patologie cutanee e danni al sistema nervoso centrale.
Con un trattamento inefficace o senza trattamento, un persistente, forma cronica borreliosi - è caratterizzata da una manifestazione - e remissione e ricadute o una forma costantemente recidivante della malattia.
La malattia è espressa dalla distruzione dell'osso e dei tessuti cartilaginei (artrite), a seguito di recidive a lungo termine. Violazione della struttura e della densità tessuto osseo (), alterazioni degenerative(assottigliamento della cartilagine). Nell'area delle lesioni cutanee si notano infiltrati nodulari (linfocitoma), con manifestazioni dolorose. Come risultato dell'acrodermatite, si verifica l'atrofia della pelle umana.
Diagnosi di borreliosi
Anamnesi epidemiologica, quadro clinico, ricerca di laboratorio e disponibilità stadio clinico malattia è una componente importante della diagnosi di borreliosi trasmessa da zecche.
- isolamento della borrelia dai tessuti e dal fluido sinusale del paziente - la zona marginale dell'eritema.
- esame di spirotech al microscopio;
- per rilevare gli anticorpi nel sangue, vengono utilizzate reazioni RNIF, analisi ELISA, utilizzando intere cellule microbiche come antigene;
- studi sierologici, per determinare i titoli anticorpali
Trattamento della borreliosi
 La borreliosi trasmessa dalle zecche può essere trattata con successo con gli antibiotici. Scelta medicinali, il dosaggio e la durata della somministrazione dipendono dalla gravità, dalla forma e dallo stadio della malattia. È prescritto esclusivamente da un medico.
La borreliosi trasmessa dalle zecche può essere trattata con successo con gli antibiotici. Scelta medicinali, il dosaggio e la durata della somministrazione dipendono dalla gravità, dalla forma e dallo stadio della malattia. È prescritto esclusivamente da un medico.
I pazienti con una malattia di gravità moderata, in qualsiasi momento della malattia, sono necessariamente ricoverati in una clinica di malattie infettive. Di norma, dopo due o tre settimane dall'infezione, la reazione anticorpale, secondo il test ELISA, dà un risultato positivo.
Con la borreliosi con manifestazioni cutanee caratteristiche, la terapia dura circa due settimane. La durata del trattamento delle infezioni disseminate è di circa un mese.
Fino a poco tempo fa, gli antibiotici tetracicline erano raccomandati per il trattamento della borreliosi, ma numerosi studi hanno dimostrato che tali farmaci causano ipersensibilità alla radiazione solare, proprio il periodo in cui le zecche conducono uno stile di vita attivo. E il rapporto sicurezza-efficienza non è affatto a favore del farmaco.
Farmaco efficace nel trattamento della borreliosi - Ceftriaxone. Ampiamente usato nella pratica dei bambini, il più sicuro. Con la lista più piccola effetti collaterali. Il trattamento con Ceftriaxone deve essere accompagnato dall'assunzione di farmaci contenenti lattobacilli e bifidobatteri, farmaci antifungini. Per prevenire l'intossicazione, è necessario un corso di terapia di rafforzamento immunitario.
Complicanze della borreliosi di Lyme
Un atteggiamento negligente nei confronti della malattia può causare complicazioni completamente gravi:
- sviluppo della demenza: a causa di funzioni mentali compromesse;
- paralisi nervosa;
- perdita della vista e dell'udito;
- pesante;
- artrite e malattie della pelle.
Prevenzione della borreliosi trasmessa dalle zecche
Non esiste un vaccino contro la malattia e non è stata ideata alcuna prevenzione specifica. Si basa sulle consuete, elementari regole di precauzione nei luoghi dove vivono zecche e insetti:
- vestiti con maniche lunghe e pantaloni;
- scarpe alte e copricapo;
- applicare dispositivi di protezione agli indumenti;
- rimuovere il segno di spunta attaccato ruotando;
- non puoi premerlo e tirarlo verticalmente.
- dopo la rimozione, trattare la ferita e le mani.
Di ritorno da una passeggiata, non essere troppo pigro per fare una visita dal dottore.
Primo stadio.
- Un rossore uniforme appare nel sito del morso con più punto nero al centro, leggero rigonfiamento. A poco a poco, il punto si espande, i bordi diventano chiari, luminosi, rossi, sollevati sopra il livello pelle sana(prendi una forma a forma di anello). Il rossore aumenta di dimensioni da 1 a 60 cm di diametro. IN casi rari la reazione cutanea può essere assente.
- Potrebbero esserci prurito, dolore moderato, nonché una sensazione di oppressione e sensibilità ridotta. L'area del rossore è calda o calda al tatto.
- Sintomi di intossicazione: mal di testa, febbre, debolezza.
- Dolore ondulatorio nei muscoli, dolore alle articolazioni.
- Mal di gola, tosse secca.
- Linfonodi ingrossati vicino all'area del morso.
- , vomito.
Altrimenti si sviluppa seconda fase malattie.
Alcune settimane o mesi dopo una puntura di zecca, l'agente patogeno si diffonde attraverso il flusso sanguigno dalla lesione primaria a vari organi.
- Segni di danno al sistema nervoso centrale (SNC).
- Perdita di riflessi e sensibilità ridotta (perdita di reazione e sensibilità al dolore, al calore e ad altri stimoli).
- Indebolimento dei movimenti volontari (cioè tutti i tipi di movimenti regolati dai centri del cervello, come, ad esempio, il movimento degli arti mentre si cammina, si corre).
- Patologie dei nervi cranici:
- percezione alterata dell'olfatto/gusto;
- difficoltà a masticare, deglutire o parlare;
- capogiro/svenimento;
- omissione delle spalle (diminuzione del tono muscolare nella regione della cintura degli arti superiori);
- incapacità di girare la testa;
- violazione della sensibilità alla luce o al suono, ecc.
- Disturbi del sonno (insonnia).
- Violazione della concentrazione, attenzione.
- Segni di sconfitta del sistema cardiovascolare(ad esempio, violazioni della conduzione intraventricolare degli impulsi, aritmie cardiache, dolore nella regione del cuore, ecc.).
- Dal sistema muscolo-scheletrico: dolore transitorio alle ossa, muscoli, tendini, borse periarticolari.
- La comparsa di macchie rosse su tutto il corpo.
1-3 mesi dopo la fine delle prime due fasi (a volte dopo 6-12 mesi o più), la malattia si manifesta principalmente con la sconfitta di un qualsiasi organo o sistema (palcoscenico infezione cronica, o fase avanzata):
- il danno al sistema nervoso centrale si manifesta con un aumento della fatica, ipereccitabilità o depressione;
- danno al sistema muscolo-scheletrico (ad esempio, un cambiamento nell'andatura, nel tono muscolare, nello sviluppo di poliartrite (infiammazione multipla delle articolazioni));
- le lesioni cutanee si manifestano come dermatite diffusa (infiammazione pelle), la comparsa di sigilli (infiltrati) sulla pelle con l'ulteriore sviluppo di atrofia delle aree della pelle (acrodermatite atrofica - danno alla punta delle dita dei piedi e delle mani, manifestato da arrossamento, seguito da leggero gonfiore e quindi retrazione; sclerodermia limitata - malattia focale tessuto connettivo, in cui compare la compattazione dei tessuti, seguita da viraggio di colore fino all'avorio e retrazione dei tessuti /atrofia/);
- in questa fase, la malattia è caratterizzata da un lungo decorso con periodi alternati di esacerbazioni e remissioni (periodi di attenuazione dei sintomi).
Periodo di incubazione
Di solito 1-2 settimane, a volte diversi giorni o mesi.
Forme
Con il flusso le malattie si distinguono per le seguenti forme.
- Decorso acuto (durata della malattia fino a 3 mesi) e subacuto (3-6 mesi):
- forma eritema (l'arrossamento si sviluppa nell'area del morso, aumentando di diametro con il tempo);
- forma non eritemica (procede senza arrossamento nella zona del morso, il sistema nervoso, il cuore, le articolazioni sono interessate).
- Decorso cronico:
- continuo;
- ricorrente (episodi ripetuti della malattia con una lesione primaria del sistema nervoso, delle articolazioni, della pelle, del cuore).
- grado lieve;
- grado medio;
- grado severo.
Cause
- La malattia viene trasmessa in modo trasmissibile, cioè sia attraverso il morso di una zecca infetta, sia quando le feci della zecca entrano sulla pelle, seguite dallo sfregamento durante il graffio.
- L'infezione è possibile anche se la zecca si rompe se non viene rimossa correttamente dal sito del morso (l'agente patogeno può entrare nella ferita).
- Quando si beve latte non pastorizzato da un animale infetto.
- Il picco di incidenza cade nel periodo da maggio a settembre, che è associato alla massima attività delle zecche ixodid durante questo periodo.
- Il paziente non è contagioso per gli altri.
Diagnostica
- Analisi della storia epidemiologica: rilevazione del fatto di essere stati morsi da una zecca o di trovarsi in una zona di parco forestale durante il periodo di attività delle zecche ixodid (in primavera ed estate).
- Analisi dei reclami e anamnesi della malattia: quando è apparso un mal di testa, arrossamento nell'area del morso, ecc.
- Esame generale: presenza di arrossamento caratteristico nell'area del morso, nausea, vomito, dolori muscolari, articolazioni doloranti.
- Rilevazione del DNA patogeno mediante diagnostica PCR (reazione a catena della polimerasi) nel sangue, nelle urine, nel liquido cerebrospinale.
- Metodi diagnostici sierologici per la determinazione degli anticorpi contro l'agente patogeno nel sangue del paziente. Gli anticorpi sono proteine specifiche del sistema immunitario umano, la cui funzione principale è riconoscere l'agente patogeno (virus o batteri) e la sua ulteriore eliminazione. Esistono stadi sieropositivi (in questa fase gli anticorpi sono già presenti nel sangue umano) e sieronegativi (in questa fase gli anticorpi non sono ancora stati rilevati nel sangue del paziente, è necessaria una nuova diagnosi).
- Va ricordato che non tutte le zecche sono infette dalla malattia di Lyme (portatori). Pertanto, quando viene morso da un segno di spunta, è necessario contattare il prima possibile istituto medico rimuovere la zecca e quindi testarla in laboratorio per la presenza di borreliosi trasmessa da zecche (malattia di Lyme).
- Durante il periodo di trattamento, il medico prescrive al paziente agenti fortificanti e adattogeni (un gruppo di naturali o origine artificiale in grado di aumentare la resistenza del corpo a un'ampia gamma effetti dannosi), vitamine A, C, gruppo B.
- La durata del trattamento dipende dallo stadio della malattia e dura da 2 settimane a diversi mesi.
- Chi è stato malato è sotto controllo medico per 2 anni, dopodiché si giunge a una conclusione sulla completa guarigione o cronicità dell'infezione, cioè sul passaggio della malattia a una forma cronica.
Prevenzione della borreliosi trasmessa dalle zecche
- Andando nella foresta, nel parco o nella casa di campagna, devi:
- indossa cose con maniche lunghe, assicurati di indossare un cappello, infila i pantaloni negli stivali;
- utilizzare liquidi, aerosol, unguenti che respingono zecche e altri insetti;
- stare lontano da cespugli e erba alta perché è lì che le zecche amano nascondersi.
- Al ritorno dalla foresta, esaminati attentamente, chiedi a un'altra persona di esaminarti (presta particolare attenzione al bordo del cuoio capelluto, alle pieghe naturali della pelle (ascelle, glutei)).
- La prevenzione di emergenza (in caso di accertamento del contatto con una zecca infetta) viene effettuata assumendo farmaci antibatterici.
Inoltre
Nel sito del morso, la borrelia con la saliva della zecca penetra nella pelle, dove si moltiplica attivamente. Quindi, attraverso i canali circolatorio e linfatico, l'agente patogeno penetra I linfonodi, organi interni, articolazioni e strutture del sistema nervoso centrale. Il processo di diffusione della Borrelia è accompagnato dalla loro parziale morte. Con la morte di Borrelia viene rilasciata un'esotossina che provoca i fenomeni di intossicazione:
- malessere;
- mal di testa;
- mancanza di appetito;
- aumento della temperatura corporea.

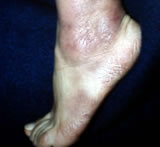 Acrodermatite atrofica cronica.
Acrodermatite atrofica cronica.


