बोरेलियोसिस से संक्रमित एक टिक द्वारा काट लिया। लाइम रोग - सफल उपचार के नियम।
लाइम बोरेलियोसिस एक मानव रोग है, जिसका मुख्य प्रेरक एजेंट एक विशिष्ट सूक्ष्मजीव बोरेलिया है। यह रोग एक ixodid टिक के काटने से फैलता है।
बोरेलियोसिस टिक
आंकड़ों के अनुसार, उत्तरी गोलार्ध में इन कीड़ों से फैलने वाले सभी में यह रोग सबसे आम है। इसकी मुख्य विशेषता नैदानिक तस्वीर की बहुरूपता है।
यदि किसी व्यक्ति को टिक से काट लिया जाता है, तो बोरेलिओसिस खुद को अलग-अलग तरीकों से प्रकट कर सकता है, जिससे रोग के समय पर निदान में कुछ कठिनाइयां होती हैं। इसलिए इन कीड़ों के सामान्य काटने पर भी डॉक्टर से सलाह लेना बहुत जरूरी है।
बोरेलियोसिस टिक के संचरण की विशेषताएं
जैसा कि यह पहले ही स्पष्ट हो चुका है, सूक्ष्मजीव एक टिक काटने के माध्यम से मानव शरीर में प्रवेश करता है। हालांकि, स्तनधारी इसके भंडारण के लिए प्राकृतिक जलाशय हैं। बोरेलिया संक्रमित कर सकता है आंतरिक अंगसंबंधित भौगोलिक क्षेत्र में रहने वाले हिरण, लोमड़ी, गिलहरी या अन्य जानवर।
जब एक ixodid टिक एक स्तनपायी को काटता है, तो यह रक्त को चूसता है जिसमें माइक्रोबियल कण होते हैं। उसके बाद, वे अपने विकास की प्रक्रिया शुरू करते हैं, लेकिन पहले से ही एक कीट के शरीर में।

रोग कैसे संचरित होता है?
यह वह है जो बैक्टीरिया के दीर्घकालिक भंडारण के लिए सबसे उपयुक्त स्थान है। आखिरकार, यह ज्ञात है कि टिक निष्क्रिय अवस्था में रहते हुए भी दशकों तक जीवित रह सकते हैं। इस पूरे समय, सूक्ष्म जीव फैलने की क्षमता को बरकरार रखता है।
जब कोई संक्रमित टिक उन्हें काटता है तो व्यक्ति संक्रमित हो जाता है। एक कीट की लार के साथ, सूक्ष्मजीव शरीर रक्तप्रवाह में प्रवेश करते हैं, जो सक्रिय रूप से गुणा करना शुरू कर देते हैं और पूरे शरीर में फैल जाते हैं।
बोरेलियोसिस टिक के लक्षण और परिणाम, या इसके काटने, काफी हद तक मानव के व्यक्तिगत प्रतिरोध पर निर्भर करते हैं प्रतिरक्षा तंत्रऔर सामान्य अवस्थाजीव।
रोगजनन की विशेषताएं
एक बार मानव शरीर में, बोरेलिया रक्त और लसीका के माध्यम से विभिन्न अंगों और प्रणालियों में फैलता है। उनमें कई विशिष्ट प्रतिक्रियाएं होती हैं, जो संबंधित लक्षणों के विकास का कारण बनती हैं।
प्रतिक्रियाओं के पूरे कैस्केड को निम्नलिखित क्रम में दर्शाया जा सकता है:
- रक्त के साथ, सूक्ष्म जीव पूरे शरीर में मस्तिष्क, आंतरिक अंगों, मांसपेशियों में फैलता है। काटने की जगह पर एक कुंडलाकार पर्विल बनता है।
- बोरेलिया के मरने के बाद, यह हास्य प्रतिक्रियाओं के एक पूरे झरने को उकसाता है जो रोग के आगे बढ़ने का कारण बनता है।
- रोगज़नक़ के विशिष्ट प्रतिजनों के शरीर में उपस्थिति के जवाब में, प्रतिरक्षा प्रणाली सक्रिय रूप से एंटीबॉडी - आईजीएम और आईजीजी का उत्पादन करना शुरू कर देती है। वे स्थानों की ओर जा रहे हैं सबसे बड़ी सांद्रताविदेशी जीव।
- पर विशिष्ट निकायऔर सिस्टम जहां एंटीजन-एंटीबॉडी इंटरैक्शन होता है, स्थानीय भड़काऊ प्रतिक्रियाएंजोर के साथ एक लंबी संख्यामध्यस्थ, हिस्टामाइन और अन्य काफी आक्रामक यौगिक।
- यह सब सूक्ष्म घुसपैठ के गठन और विशिष्ट अंगों के सामान्य कामकाज में व्यवधान की ओर जाता है।
- एक विशेष पदार्थ इंटरल्यूकिन -1 भी निकलता है, जो सूजन के सबसे शक्तिशाली मध्यस्थों में से एक है। इसके प्रभाव में, प्रतिरक्षा परिसरों हड्डियों, जोड़ों, आंतरिक अंगों के ऊतकों में प्रवेश करते हैं, धीरे-धीरे उन्हें नष्ट कर देते हैं।
एक बेरेलियम टिक काटने के बाद, विदेशी निकायों के शरीर की प्रतिक्रिया के प्रभाव में लक्षण पहले से ही विकसित होने लगते हैं।
इस स्थिति में मुख्य बात योग्य सहायता प्राप्त करना है। अन्यथा, पैथोलॉजिकल प्रक्रिया केवल आगे बढ़ेगी, जिससे रोगी की विकलांगता या मृत्यु भी हो सकती है। लाइम बोरेलियोसिस एक जटिल नैदानिक तस्वीर के साथ एक बहुत ही कपटी और बहुआयामी बीमारी है।
एक बोरेलियोसिस टिक की उपस्थिति के लक्षण और 1 डिग्री के इसके काटने
उद्भवनइस रोग में 7-14 दिनों तक होता है। हालाँकि, रोग के पहले प्रकट होने या इसके विलंबित प्रकटन हो सकते हैं। सबसे अधिक बार, रोग की गतिविधि देर से वसंत से शुरुआती शरद ऋतु तक की अवधि में होती है। इस अवधि के दौरान, अप्सराएं परिपक्व हो जाती हैं - टिक्स के रूप, जो मुख्य रूप से मानव संक्रमण का कारण बनते हैं।
हाथ पर टिक काटने
नैदानिक तस्वीर के विकास की प्रक्रिया में, 2 अवधियों को सशर्त रूप से प्रतिष्ठित किया जाता है:
- प्रारंभिक, पहले और दूसरे चरण सहित।
- देर से, तीसरे चरण सहित।
मानव शरीर में प्रवेश करने वाले बैक्टीरिया की संख्या और रोगी के सामान्य स्वास्थ्य के आधार पर, अभिव्यक्तियाँ रोग प्रक्रियाथोड़ा भिन्न हो सकता है।
पहला चरण तीव्र या सूक्ष्म रूप से शुरू होता है।
बोरेलियोसिस के लक्षणों पर टिक करें प्रारंभिक चरणगैर-विशिष्ट प्रदर्शित करता है:
- सामान्य कमज़ोरी।
- शरीर में दर्द।
- तापमान में वृद्धि।
- मतली उल्टी।
- ठंड लगना।
अक्सर, प्रतिश्यायी लक्षण (नाक बंद, खांसी, और अन्य) प्रकट हो सकते हैं।
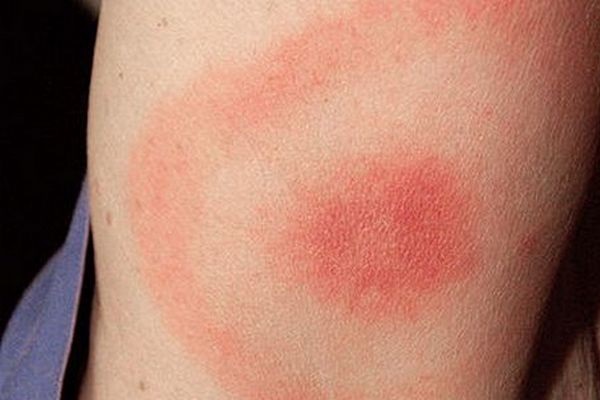
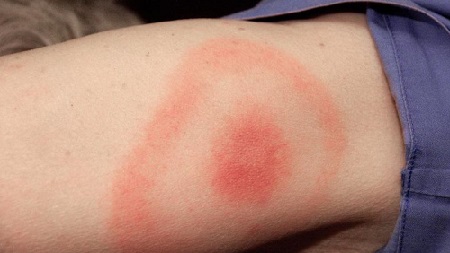
हालांकि, इस स्तर पर रोग का मुख्य लक्षण एक विशेष कुंडलाकार पर्विल बना रहता है, जो टिक काटने की जगह पर विकसित होता है। यह उस स्थान पर एक विशिष्ट गोल या अंडाकार लालिमा का आभास देता है जहां कीट के साथ संपर्क था।
इसका आकार 5 से 60 सेमी तक भिन्न हो सकता है। मूल रूप से, यह त्वचा की सतह से ऊपर नहीं निकलता है, हालांकि, कई बार यह एक प्रकार के रोलर का रूप ले लेता है। अन्य कुंडलाकार तत्व सर्कल के भीतर मौजूद हो सकते हैं।
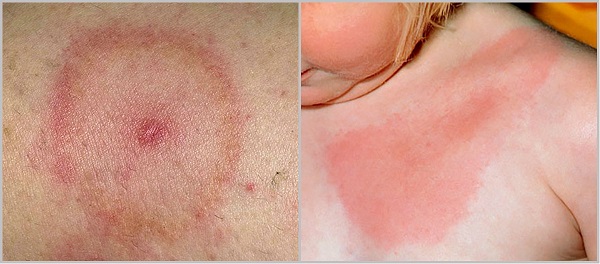
रोग का मुख्य लक्षण एरिथेमा एनुलारे है।
रोगी की भावनाओं से लेकर पूर्ण अनुपस्थितिसक्रिय खुजली और प्रभावित क्षेत्र में हल्के दर्द के लिए कोई असुविधा। भूरे रंग की पपड़ी काटने की जगह पर लंबे समय तक रह सकती है।
एरीथेमा एनुलारे स्टेज 1 बोरेलिओसिस का सबसे आम लक्षण है। यह 60-80% रोगियों में मनाया जाता है। वह प्रवास करने की क्षमता भी प्रदर्शित करती है। प्रभावित क्षेत्र के किनारों का विस्तार और त्वचा के नए क्षेत्रों में जाने की प्रवृत्ति होती है। अक्सर यह घटना संबंधित जहाजों में रोगज़नक़ के प्रवेश के कारण क्षेत्रीय लिम्फैडेनोपैथी के साथ होती है।
एक टिक काटने के बाद बोरेलियोसिस के लक्षण अन्य गैर-स्थायी लक्षणों के रूप में भी प्रकट हो सकते हैं।
इसमे शामिल है:
- चेहरे और त्वचा के अन्य क्षेत्रों पर दाने।
- आँख आना।
- हराना मेनिन्जेसविशेषता अभिव्यक्तियों के विकास के साथ ( सरदर्द, उल्टी, फोटोफोबिया, आदि)।
- विकास के साथ जिगर की क्षति रोग संबंधी स्थितिहेपेटाइटिस का प्रकार। यह अपच संबंधी अभिव्यक्तियों (मतली, उल्टी), विचलन की प्रगति की विशेषता है प्रयोगशाला में परीक्षणऔर यकृत का बढ़ना।
ऐसे मामले हैं जब लाइम रोग उपनैदानिक रूप से होता है। ऐसे मामलों में, यह अक्सर सामान्य से भ्रमित होता है वायरल रोगनैदानिक तस्वीर की गैर-विशिष्टता के कारण। मुख्य तथ्य जो किसी भी डॉक्टर को सचेत करना चाहिए, वह इतिहास में टिक काटने की उपस्थिति है।
हालांकि, सबसे असुविधाजनक बोरेलियोसिस है, जो पहले चरण में लक्षणों की अभिव्यक्ति के बिना होता है। हालांकि, रोग के लक्षणों की अनुपस्थिति का मतलब यह नहीं है कि यह विकसित नहीं होता है। रोग बस "चुपचाप" रोग प्रक्रिया के दूसरे चरण में तुरंत गुजरता है।
रोग के द्वितीय चरण के लक्षण
रोग का दूसरा चरण नहीं हो सकता है। यह सब समय पर शुरू होने पर निर्भर करता है जीवाणुरोधी उपचारबीमारी। हालांकि, यदि आप पैथोलॉजी को नजरअंदाज करते हैं, तो लगभग 1-3 महीनों के बाद, एरिथेमा एन्युलारे कई अन्य की ओर बढ़ता है नैदानिक अभिव्यक्तियाँ.
पर इस पलपरंपरागत रूप से, बोरेलिओसिस के दूसरे चरण के दो सबसे सामान्य रूप हैं:
- तंत्रिका संबंधी।
- कार्डिएक।
पहले मामले में, मुख्य झटका मानव तंत्रिका तंत्र द्वारा लिया जाता है। रक्त और लसीका के प्रवाह के साथ, सूक्ष्मजीव मेनिन्जेस में प्रवेश करते हैं, जहां वे अपना जारी रखते हैं नकारात्मक प्रभावशरीर पर। सबसे आम लक्षण मेनिन्जाइटिस, मेनिन्जिस्मस और एन्सेफलाइटिस हैं।

रोग का दूसरा चरण सिरदर्द, मतली की विशेषता है। अनिद्रा
तदनुसार, निम्नलिखित लक्षण प्रकट होते हैं:
- सिर दर्द।
- फोटोफोबिया।
- नींद की लय विकार।
- चिड़चिड़ापन।
- मतली और उल्टी जो पारंपरिक दवाओं से राहत नहीं देती है।
- मोटर कार्यों के विकार।
- सामान्य कमजोरी और मांसपेशियों की ताकत में कमी।
राइजिंग भी इंट्राक्रेनियल दबाव. लाइम बोरेलिओसिस में मानव केंद्रीय तंत्रिका तंत्र की हार की एक विशेषता कपाल नसों पर प्रभाव बनी हुई है। नतीजतन, सममित पैरेसिस और पक्षाघात अक्सर प्रगति करते हैं। चेहरे की तंत्रिका सबसे अधिक प्रभावित होती है। इसलिए निभाना जरूरी है विभेदक निदानअन्य बीमारियों के साथ जो संभावित रूप से समान लक्षण पैदा कर सकते हैं।
रोग की अभिव्यक्ति का हृदय रूप हृदय को नुकसान की विशेषता है। यह तंत्रिका संबंधी की तुलना में अपेक्षाकृत दुर्लभ है। सबसे द्वारा सामान्य लक्षणइस मामले में उल्लंघन है हृदय गति.
अकेला विकास पहले वेंट्रिकुलर एक्सट्रैसिस्टोलहालांकि, वे एट्रियोवेंट्रिकुलर नाकाबंदी के एपिसोड में बहुत तेज़ी से प्रगति करते हैं। कभी-कभी यह एक पूर्ण अनुप्रस्थ नाकाबंदी प्रकट कर सकता है। ऐसा बहुत कम ही होता है, लेकिन इसे याद रखना चाहिए।
हृदय ताल गड़बड़ी के अलावा, पैथोलॉजी मायोकार्डिटिस और पेरिकार्डिटिस के विकास को भड़का सकती है। पहला हृदय के सिकुड़ा कार्य में कमी की विशेषता है, जो पूरे जीव को पोषक तत्वों की अपर्याप्त आपूर्ति का कारण बन सकता है।
हृदय प्रणाली के साथ समस्याएं
पेरिकार्डिटिस हृदय के क्षेत्र में विशिष्ट दर्द से प्रकट होता है, जिसे रोगी कभी-कभी अत्यधिक एनजाइना के साथ भ्रमित कर सकते हैं। इन रोगों का उचित निदान करना महत्वपूर्ण है।
दूसरे चरण में रोग के दो पिछले रूपों की व्यापकता के बावजूद, बोरेलियोसिस इसके लक्षणों के बहुरूपता द्वारा प्रतिष्ठित है। यह लगभग किसी भी आंतरिक अंग में प्रवेश कर सकता है और उसके काम में गड़बड़ी पैदा कर सकता है। इसलिए, आपको टिक काटने के इतिहास की उपस्थिति में शरीर के कामकाज में किसी भी विकार के बारे में बहुत सावधान रहने की आवश्यकता है।
बोरेलियोसिस से रोग के तीसरे चरण के लक्षण टिक
लाइम बोरेलिओसिस के विकास का अंतिम चरण इस रोग के लिए उचित उपचार के अभाव में संभव है। यह एरिथेमा एन्युलेयर की शुरुआत के 6-24 महीने बाद विकसित होता है। इसकी अभिव्यक्तियों के बहुरूपता की विशेषता है।
हालांकि, फिलहाल इस स्तर पर पैथोलॉजी के तीन सबसे अधिक अध्ययन किए गए रूपों के बारे में बात करने की प्रथा है:
- संयुक्त क्षति के साथ।
- त्वचा के घावों के साथ।
- पुरानी तंत्रिका संबंधी लक्षणों के विकास के साथ।
रोग का पहला प्रकार आर्थ्राल्जिया के प्रकार, आवर्तक गठिया या इसके पुराने रूप के अनुसार आगे बढ़ सकता है। रोग के मुख्य लक्षण अध: पतन के साथ संयुक्त क्षति हैं। उपास्थि ऊतक. दर्द अनायास होता है।
वे सामान्य असुविधा से लेकर गंभीर संवेदनाओं तक हो सकते हैं जो किसी भी गतिविधि को असंभव बना देते हैं। हाथों के घुटने और छोटे जोड़ मुख्य रूप से प्रभावित होते हैं। दर्द जैसे दिखाई देता है वैसे ही अपने आप दूर हो जाता है।
जीर्ण रूप आर्टिकुलर सिंड्रोमरूमेटोइड गठिया की तरह। हाथों पर लगभग समान विकृति है, दर्द मुख्य रूप से सुबह परेशान करता है। उचित विभेदक निदान करना महत्वपूर्ण है।
बोरेलियोसिस में त्वचा के घाव शोष या स्थानीय स्क्लेरोडर्मा के रूप में प्रकट होते हैं। पहले मामले में, बॉडी कवर स्थानीय रूप से टिशू पेपर का रूप ले लेता है। अक्सर पूर्व कुंडलाकार पर्विल के स्थानों में खुजली और बेचैनी होती है।
साधारण मॉइस्चराइजिंग क्रीम और मलहम मदद नहीं करते हैं। यदि रोग स्क्लेरोडर्मा के प्रकार के अनुसार बढ़ता है, तो कुछ क्षेत्रों में त्वचा का मोटा होना निश्चित है। वह मुड़ती नहीं है। कभी-कभी यह सामान्य आंदोलनों में हस्तक्षेप करता है।
यदि क्रोनिक न्यूरोजेनिक लक्षण विकसित होते हैं, तो वे प्रकट होते हैं लगातार दर्दगर्दन और मांसपेशियों में। प्रगतिशील मांसपेशी कठोरता ग्रीवा क्षेत्र. किसी व्यक्ति के लिए अपने सिर को मोड़ने या उसे एक तरफ मोड़ने में असमर्थ होना असामान्य नहीं है। मेनिनजाइटिस और एन्सेफलाइटिस के लक्षण बढ़ जाते हैं। पर प्रयोगशाला निदानशराब में विशिष्ट परिवर्तनों की पहचान करें।
टिक काटने के बाद बोरेलियोसिस के उपचार की विशेषताएं
इस रोग के रोगी का उपचार जटिल और बहुआयामी होना चाहिए। रोग के एक विशिष्ट चरण में रोगी के रहने से एक महत्वपूर्ण भूमिका निभाई जाती है। उपचार के लिए दृष्टिकोण भी लक्षणों की अभिव्यक्ति पर निर्भर करता है।
जब किसी व्यक्ति को बेरेलियम टिक ने काट लिया हो, तो उपचार सबसे पहले लेने से शुरू होना चाहिए जीवाणुरोधी एजेंट. एरिथेमा एन्युलारे 1 महीने तक अनायास गायब हो सकता है। हालांकि, उचित चिकित्सा के साथ, इन अवधियों को काफी कम कर दिया जाता है, और सबसे महत्वपूर्ण बात यह है कि रोग का अगले चरण में संक्रमण अवरुद्ध हो जाता है।
लाइम बोरेलिओसिस के लिए पसंद की दवाएं हैं:
- टेट्रासाइक्लिन 2 सप्ताह के लिए प्रति दिन डेढ़ ग्राम की खुराक पर। यह दवारोग के प्रारंभिक चरण में विशेष रूप से प्रभावी। हालांकि, न्यूरोलॉजिकल और हृदय संबंधी लक्षणों की प्रगति के साथ, यह अपनी कुछ प्रासंगिकता खो देता है।
- डॉक्सोसाइक्लिन। रोगियों में उत्कृष्ट प्रदर्शन त्वचा की अभिव्यक्तियाँबीमारी। जिस दिन आपको इस एंटीबायोटिक का 2 गुना 0.1 ग्राम 10 दिनों के लिए उपयोग करने की आवश्यकता है।
- 8 वर्ष से कम उम्र के बच्चों में टिक काटने के बाद बोरेलियोसिस का उपचार प्रति दिन शरीर के वजन के 30 मिलीग्राम / किग्रा की खुराक पर अमोक्सिसिलिन के प्रशासन के साथ शुरू होता है। उपचार की अवधि वयस्कों के समान है।
समानांतर एंटीबायोटिक चिकित्सारोगसूचक उपचार करें। पैथोलॉजी के हृदय संबंधी अभिव्यक्तियों को दूर करने के लिए दवाओं का उपयोग किया जाता है। रोग की प्रतिरक्षात्मक अभिव्यक्तियों को दबाने के लिए डिसेन्सिटाइजिंग दवाओं का उपयोग करना सुनिश्चित करें।
एक तरह से या कोई अन्य, लेकिन लाइम बोरेलियोसिस - गंभीर बीमारीजिसका कभी-कभी निदान करना मुश्किल होता है। समय पर ढंग से इसकी उपस्थिति स्थापित करना और उचित उपचार शुरू करना महत्वपूर्ण है। ऐसे में बीमारी को मात दी जा सकती है।
टिक-जनित एन्सेफलाइटिस और बोरेलिओसिस (लाइम रोग)- यह खतरनाक है संक्रामक रोग. इसके अलावा, दोनों रोग समानांतर रूप से मनुष्यों में विकसित हो सकते हैं। मुख्य संक्रमण तंत्र पारगम्य है, अर्थात। जब उनके लार के साथ टिक द्वारा काटा जाता है, तो संक्रमण रक्तप्रवाह में प्रवेश करता है। बीमार जानवरों (आमतौर पर बकरियों) का गर्म दूध पीने पर संक्रमण के ज्ञात मामले भी हैं। विचार करें कि टिक-जनित एन्सेफलाइटिस और बोरेलिओसिस के लक्षण, निदान के तरीके और उपचार क्या हैं।
टिक-जनित एन्सेफलाइटिस और बोरेलिओसिस के लक्षण
टिक-जनित एन्सेफलाइटिस का प्रेरक एजेंट एक वायरस है, जो अंदर घुसता है मानव शरीर, पहले त्वचा में गुणा करना शुरू करता है, और फिर मुख्य रूप से दिमाग के तंत्रजिससे उसका नुकसान होता है। बोरेलियोसिस जीनस बोरेलिया के बैक्टीरिया के कारण होता है, जो जब शरीर में प्रवेश करते हैं, तो आंतरिक अंगों, लसीका ऊतकों, जोड़ों आदि में प्रवेश करते हैं, जिससे सूजन हो जाती है। दोनों रोगों के लिए ऊष्मायन अवधि लगभग 7-14 दिन है।
टिक - जनित इन्सेफेलाइटिसअक्सर दो चरणों में होता है, जो निम्नलिखित अभिव्यक्तियों की विशेषता है:
1. पहला चरण (2-4 दिनों तक रहता है):
- शरीर के तापमान में अचानक वृद्धि;
- कमज़ोरी;
- ठंड लगना;
- सरदर्द;
- जी मिचलाना;
- मांसपेशियों में दर्द।
2. दूसरा चरण (आठ दिन की छूट के बाद आता है):
- बुखार;
- तेज दर्दसिर में;
- गर्दन की मांसपेशियों का बढ़ा हुआ स्वर;
- आक्षेप;
- चेतना की गड़बड़ी;
- संवेदनशीलता विकार;
- मोटर विकार, आदि।
यह ध्यान देने योग्य है कि ज्यादातर मामलों में, टिक-जनित एन्सेफलाइटिस के साथ काटने की जगह सूजन, सूजन रहती है।
बोरेलीयोसिसआमतौर पर तीन चरणों में आगे बढ़ता है और इसके निम्नलिखित लक्षण होते हैं:
1. सामान्य संक्रामक चरण (4-5 सप्ताह तक रहता है):
- सामान्य बीमारी;
- शरीर के तापमान में वृद्धि;
- मांसपेशियों में दर्द;
- गर्दन की मांसपेशियों की कठोरता;
- काटने की जगह के चारों ओर कुंडलाकार आकार के लाल होने के आकार में उपस्थिति और क्रमिक वृद्धि;
- चेहरे पर दाने, पित्ती;
- जिगर में दर्द, आदि।
2. स्नायविक और हृदय संबंधी जटिलताओं का चरण (22वें सप्ताह तक रहता है):
- सीरस मैनिंजाइटिस;
- न्युरैटिस कपाल की नसें;
- रेडिकुलोन्यूरिटिस;
- पेरिकार्डिटिस;
- विभिन्न उल्लंघनहृदय गतिविधि, आदि।
3. आर्टिकुलर, त्वचा और अन्य सूजन संबंधी विकारों का चरण (छह महीने बाद):
- जोड़ों की सूजन;
- लिम्फ नोड्स की सूजन;
- एट्रोफिक एक्रोडर्माटाइटिस;
- फोकल स्क्लेरोडर्मा, आदि।
टिक-जनित एन्सेफलाइटिस और बोरेलिओसिस के लिए रक्त परीक्षण
निदान की पुष्टि करने के लिए, काटने के 10 दिनों से पहले नहीं, आप पीसीआर विधि (पोलीमरेज़ चेन रिएक्शन) का उपयोग करके रक्त परीक्षण कर सकते हैं, जो संक्रामक एजेंटों की पहचान करता है। इसके अलावा, काटने के दो सप्ताह बाद, टिक-जनित एन्सेफलाइटिस वायरस के एंटीबॉडी के लिए एक रक्त परीक्षण किया जाता है, और एक महीने के बाद - बोरेलिया के एंटीबॉडी के लिए।
टिक-जनित एन्सेफलाइटिस और बोरेलिओसिस का उपचार
इन रोगों का उपचार संक्रामक रोगों के विभागों में किया जाता है, जबकि विभिन्न विशिष्टताओं के विशेषज्ञ शामिल होते हैं - चिकित्सक, रुमेटोलॉजिस्ट, न्यूरोलॉजिस्ट, हृदय रोग विशेषज्ञ, आदि। उपचार रोगजनकों पर प्रभाव पर आधारित है। उपयुक्त रोगसूचक उपचार भी किया जाता है, फिजियोथेरेप्यूटिक प्रक्रियाएं निर्धारित की जाती हैं, कुछ मामलों में मालिश, भौतिक चिकित्सा, मनोचिकित्सा।
टिक-जनित एन्सेफलाइटिस के साथ, निम्नलिखित दवाएं निर्धारित की जा सकती हैं:
लाइम बोरेलिओसिस(लाइम रोग, लाइम बोरेलिओसिस, ixodid टिक-जनित बोरेलिओसिस।) वर्तमान में, लाइम रोग (बीएल) (लाइम रोग - अंग्रेजी, ला मैलाडी डे लाइम - फ्रेंच, डाई लाइम-क्रैंकिट - जर्मन) को एक प्राकृतिक फोकल, संक्रामक माना जाता है। एक जटिल रोगजनन के साथ पॉलीसिस्टमिक रोग, जिसमें प्रतिरक्षा-मध्यस्थता प्रतिक्रियाओं का एक जटिल शामिल है।
पीडी की विभिन्न नैदानिक अभिव्यक्तियों को लंबे समय से स्वतंत्र रोगों या सिंड्रोम के रूप में जाना और वर्णित किया गया है। अस्पष्ट एटियलजि: क्रोनिक माइग्रेटरी एरिथेमा, अफजेलियस एरिथेमा, टिक-बोर्न एरिथेमा एन्युलेरे, एक्रोडर्माटाइटिस, क्रोनिक एट्रोफिक एक्रोडर्माटाइटिस, स्किन लिम्फोडेनोसिस, सीरस मेनिन्जाइटिस, रेडिकुलोन्यूराइटिस, बैनवार्ट्स लिम्फोसाइटिक मेनिंगोराडिकुलोन्यूराइटिस (बैनवार्ट्स इन 1981), क्रोनिक गठिया, आदि। स्थापित किया गया, जिसके बाद विभिन्न नैदानिक अभिव्यक्तियों के साथ रोग को एक नोसोलॉजिकल रूप के रूप में बोलना पहले से ही संभव था।
लाइम रोग को पहली बार 1975 में लाइम, कनेक्टिकट (यूएसए) में गठिया के स्थानीय प्रकोप के रूप में वर्णित किया गया था; बोरेलिया से संक्रमित ixodid टिक्स के काटने के बाद विकसित होता है। बाद के वर्षों में, अनुसंधान के परिणामस्वरूप, यह पता चला कि इस संक्रमण के प्रसार का भौगोलिक स्पेक्ट्रम बहुत व्यापक है। यह रोग न केवल उत्तरी अमेरिका में बल्कि यूरोप और एशिया के कई देशों में भी होता है।
टिक-जनित लाइम बोरेलिओसिस भी रूस में व्यापक है। बीएल को पहली बार 1985 में हमारे देश में सीरोलॉजिकल रूप से सत्यापित किया गया था, और 1991 में इसे रूस में उपलब्ध नोसोलॉजिकल रूपों की आधिकारिक सूची में शामिल किया गया था। इस संक्रमण के अध्ययन और संचित अनुभव के प्रसार पर बहुत सारे काम रिपब्लिकन सेंटर फॉर द स्टडी ऑफ बोरेलियोसिस (एन। एफ। गमलेया रिसर्च इंस्टीट्यूट ऑफ ईएम, रूसी एकेडमी ऑफ मेडिकल साइंसेज) में ई। आई। कोरेनबर्ग के नेतृत्व में किए गए थे।
Spirochaetaceae परिवार, जीनस Borrelia, में मानव और पशु रोगजनकों की एक महत्वपूर्ण संख्या शामिल है। 1984 में, आर. जॉनसन ने वर्णन किया नया प्रकारबोरेलिया - बोरेलिया बर्गडोरफेरी, जिसे अमेरिकी माइक्रोबायोलॉजिस्ट डब्ल्यू। बर्गडॉर्फर के सम्मान में अपना नाम मिला, जिन्होंने पहली बार 1981 में बोरेलिया को ixodid टिक्स की आंतों से अलग किया था। लाइम शहर में गठिया के प्रकोप को पृथक बोरेलिया से जोड़ा गया है।
स्पिरोचेट बोरेलिया बर्गडोरफेरी एक कॉर्कस्क्रू-आकार के मुड़ सर्पिल जैसा दिखता है, जिसमें एक अक्षीय धागा होता है जिसके चारों ओर साइटोप्लाज्म स्थित होता है, इसकी लंबाई 11 से 25 माइक्रोन तक होती है और इसकी चौड़ाई 0.18-0.25 माइक्रोन होती है; विभिन्न मेजबानों में और खेती के दौरान आकार भिन्न होते हैं। कर्ल असमान हैं, महत्वपूर्ण अवलोकन के साथ वे धीमी गति से घूर्णी गति करते हैं। दोनों डेक्सट्रोरोटेटरी और लीवरोटेटरी रूप पाए गए हैं (रोगजनक महत्व अभी भी अज्ञात है)। मॉर्फोलॉजिकल रूप से, ये स्पाइरोकेट्स ट्रेपोनिमा के समान होते हैं, लेकिन उनसे बड़े होते हैं। उनके पास सतह एंटीजन ओएसपी ए, ओएसपी बी और ओएसपी सी के समूह हैं, जो अलग-अलग उपभेदों के बीच अंतर निर्धारित करते हैं। वे ग्राम-नकारात्मक बैक्टीरिया से संबंधित हैं। एनिलिन डाई ट्रेपोनिमा की तुलना में अधिक तीव्रता से दागती है, और अन्य बोरेलिया की तुलना में कुछ हद तक कमजोर होती है। अन्य बोरेलिया की तरह, इनकी खेती संशोधित केली माध्यम में की जाती है।
कुछ समय पहले तक, यह माना जाता था कि लाइम रोग का प्रेरक एजेंट एक एकल बोरेलिया है - बोरेलिया बर्गडोरफेरी। हालांकि, बोरेलिया की प्रोटीन संरचना में कुछ अंतर विभिन्न प्राकृतिक फ़ॉसी से अलग होते हैं, जिससे हमें शुरू में यह मानने की अनुमति मिलती है कि लाइम बोरेलियोसिस एटिओलॉजिकल रूप से विषम है।
वर्तमान में, बोरेलिया बर्गडोरफेरी सेंसु लेटो कॉम्प्लेक्स से संबंधित 10 से अधिक जीनोमिक समूहों की पहचान की गई है, जो दुनिया भर में असमान रूप से वितरित किए जाते हैं। बी. बर्गडॉर्फ़ेरी सेंसु स्ट्रिक्टो, बी. गारिनी, बी. गारिनी (टाइप एनटी29), बी. अफज़ेली, बी. वैलिसियाना (समूह वीएस116), बी. लुसिटानिया (समूह पोटीबी2), बी. जपोनिका, बी. तनुकी और बी के समूह टर्डे, और अमेरिका में, बोरेलिया बर्गडोरफेरी एस के समूह। s., B. andersonii (समूह DN127), 21038, CA55 और 25015। जापान में पाए जाने वाले B. जपोनिका के लिए, यह मनुष्यों के लिए रोगजनक नहीं लगता है। यह ध्यान दिया जाना चाहिए कि वीएस116 (बी। वैलिसियाना) समूह की रोगजनक क्षमता भी आज तक अज्ञात है। हाल के वर्षों के अध्ययनों और नैदानिक टिप्पणियों के परिणाम बताते हैं कि एक रोगी में अंग घावों की प्रकृति बोरेलिया के प्रकार पर निर्भर हो सकती है। इस प्रकार, बी। गारिनी और न्यूरोलॉजिकल अभिव्यक्तियों, बी। बर्गडॉर्फ़ेरी एस के बीच संबंध के अस्तित्व पर डेटा प्राप्त किया गया था। एस। और लाइम गठिया, बी। अफजेली और पुरानी एट्रोफिक जिल्द की सूजन। नतीजतन, रोगियों में लाइम रोग के पाठ्यक्रम की नैदानिक तस्वीर में अंतर देखा गया विभिन्न बिंदुइस संक्रमण का नोसोरियल बी. बर्गडोरफेरी सेंसु लेटो कॉम्प्लेक्स की आनुवंशिक विविधता पर आधारित हो सकता है। इन सभी तथ्यों को देखते हुए, वर्तमान में, "लाइम रोग" शब्द का उपयोग एटिओलॉजिकल रूप से स्वतंत्र ixodid टिक-जनित बोरेलिओसिस के एक पूरे समूह के लिए किया जाता है।
बोरेलियोसिस के बारे में ज्ञान संचय के चरण में, सामान्य महामारी विज्ञान, रोगजनन की समानता और नैदानिक अभिव्यक्तियों को देखते हुए, उन्हें सामान्य नाम "ixodid टिक-जनित बोरेलिओसिस", या "लाइम रोग" के तहत संयोजन करना काफी स्वीकार्य है। पहले वर्णित टिक-जनित ixodid borreliosis।
संक्रमित होने पर, त्वचा में सूजन-एलर्जी परिवर्तन का एक जटिल आमतौर पर टिक सक्शन की साइट पर विकसित होता है, जो बीएल की एक विशिष्ट एरिथेमा विशेषता के रूप में प्रकट होता है। एक निश्चित अवधि में रोगज़नक़ की स्थानीय दृढ़ता नैदानिक तस्वीर की विशेषताओं को निर्धारित करती है - स्वास्थ्य की अपेक्षाकृत संतोषजनक स्थिति, एक हल्का सामान्य नशा सिंड्रोम, पीडी की अन्य अभिव्यक्तियों की अनुपस्थिति और प्रतिरक्षा प्रतिक्रिया में देरी।
रोग की प्रगति के साथ (या बिना स्थानीय चरण के रोगियों में), लक्षण परिसरों के रोगजनन में, आंतरिक अंगों, जोड़ों और लसीका संरचनाओं के परिचय के स्थल से बोरेलिया के प्रसार के हेमटोजेनस, संभवतः लिम्फोजेनस मार्ग। मायने रखता है; मेनिन्जेस की सूजन प्रक्रिया में शामिल होने के साथ पेरिन्यूरल और बाद में रोस्ट्रल। जब रोगज़नक़ प्रवेश करता है विभिन्न निकायऔर ऊतक, प्रतिरक्षा प्रणाली की एक सक्रिय जलन होती है, जो एक सामान्यीकृत और स्थानीय हास्य और सेलुलर हाइपरइम्यून प्रतिक्रिया की ओर ले जाती है। रोग के इस स्तर पर, आईजीएम एंटीबॉडी और फिर आईजीजी का उत्पादन 41 केडी बोरेलिया फ्लैगेलर फ्लैगेलर एंटीजन की उपस्थिति के जवाब में होता है। रोगजनन में एक महत्वपूर्ण इम्युनोजेन सतह प्रोटीन ओएसपी सी है, जो मुख्य रूप से यूरोपीय उपभेदों की विशेषता है। रोग की प्रगति (उपचार की कमी या अपर्याप्त उपचार) के मामले में, स्पाइरोचेट एंटीजन (16 से 93 kD तक पॉलीपेप्टाइड्स के लिए) के एंटीबॉडी का स्पेक्ट्रम फैलता है, जिससे IgM और IgG का लंबे समय तक उत्पादन होता है। परिसंचारी प्रतिरक्षा परिसरों की संख्या बढ़ जाती है। प्रभावित ऊतकों में इम्यून कॉम्प्लेक्स भी बन सकते हैं, जो सूजन के मुख्य कारकों को सक्रिय करते हैं - ल्यूकोटैक्टिक उत्तेजनाओं और फागोसाइटोसिस की पीढ़ी। एक विशिष्ट विशेषता त्वचा में पाए जाने वाले लिम्फोप्लाज्मिक घुसपैठ की उपस्थिति है, चमड़े के नीचे ऊतक, लिम्फ नोड्स, प्लीहा, मस्तिष्क, परिधीय गैन्ग्लिया। रोग के बढ़ने पर कोशिकीय प्रतिरक्षा प्रतिक्रिया का निर्माण होता है, लक्ष्य ऊतकों में मोनोन्यूक्लियर कोशिकाओं की सबसे बड़ी प्रतिक्रियाशीलता प्रकट होती है। टी-हेल्पर्स और टी-सप्रेसर्स का स्तर, रक्त लिम्फोसाइटों की उत्तेजना का सूचकांक बढ़ जाता है। यह स्थापित किया गया है कि प्रतिरक्षा प्रणाली के सेलुलर लिंक में परिवर्तन की डिग्री रोग के पाठ्यक्रम की गंभीरता पर निर्भर करती है।
गठिया के रोगजनन में अग्रणी भूमिका लिपोसेकेराइड द्वारा निभाई जाती है, जो बोरेलिया का हिस्सा हैं, जो मोनोसाइट-मैक्रोफेज श्रृंखला, कुछ टी-लिम्फोसाइट्स, बी-लिम्फोसाइट्स, आदि की कोशिकाओं द्वारा इंटरल्यूकिन -1 के स्राव को उत्तेजित करते हैं। इंटरल्यूकिन -1 , बदले में, श्लेष ऊतक द्वारा प्रोस्टाग्लैंडीन और कोलेजनेज़ के स्राव को उत्तेजित करता है, अर्थात, यह जोड़ों में सूजन को सक्रिय करता है, जिससे हड्डी का पुनर्जीवन होता है, उपास्थि का विनाश होता है, और पैनस के गठन को उत्तेजित करता है।
अपेक्षाकृत देर से और हल्के बोरेलिया से जुड़ी धीमी प्रतिरक्षा प्रतिक्रिया, ऑटोइम्यून प्रतिक्रियाओं का विकास और रोगज़नक़ के इंट्रासेल्युलर दृढ़ता की संभावना पुराने संक्रमण के मुख्य कारणों में से हैं।
लक्षण और पाठ्यक्रम।लाइम रोग के पाठ्यक्रम को प्रारंभिक और देर की अवधि में विभाजित किया गया है। पर शुरुआती समयवे एक स्थानीय संक्रमण के चरण I में अंतर करते हैं, जब एक टिक को चूसने के बाद रोगज़नक़ त्वचा में प्रवेश करता है, और चरण II - विभिन्न अंगों में बोरेलिया का प्रसार (स्पाइरोकेट्स के उन्मूलन से उत्पन्न होने वाली नैदानिक अभिव्यक्तियों की एक विस्तृत श्रृंखला द्वारा विशेषता) विभिन्न अंगऔर कपड़े)। देर की अवधि (चरण III) किसी भी अंग या ऊतक में संक्रमण की दृढ़ता से निर्धारित होती है (चरण II के विपरीत, यह किसी एक अंग या प्रणाली के प्रमुख घाव से प्रकट होता है)। चरणों में विभाजन बल्कि मनमाना है और केवल बीमारी पर ही लागू होता है। कभी-कभी स्टेजिंग बिल्कुल भी नहीं देखी जा सकती है, कुछ मामलों में केवल मैं ही उपस्थित हो सकता हूं, और कभी-कभी रोग देर से सिंड्रोम में से एक के रूप में शुरू होता है। प्रारंभिक अवधि में, रोग के एरिथेमल और गैर-एरिथेमिक रूपों को आवंटित करने की सलाह दी जाती है। सबसे पहले, यह रोग के निदान में महत्वपूर्ण है, और दूसरी बात, नैदानिक तस्वीरटिक काटने की साइट पर एरिथेमा की उपस्थिति या अनुपस्थिति के आधार पर इसकी अपनी विशेषताएं हैं और अंत में, मैक्रो- और सूक्ष्मजीव के बीच संबंधों की विशेषताओं को दर्शाती हैं। रोगज़नक़ के प्रसार के चरण में, जो नैदानिक अभिव्यक्तियों के बहुरूपता की विशेषता है, प्रचलित की पहचान करना अभी भी संभव है लक्षणों का समूह, जो विकल्प निर्धारित करते हैं नैदानिक पाठ्यक्रम: ज्वरनाशक, तंत्रिकाशूल, मस्तिष्कावरणीय, हृदय, मिश्रित। पाठ्यक्रम के प्रकार और गंभीरता की डिग्री का अलगाव नैदानिक सिंड्रोमरोग प्रक्रिया की गंभीरता को निर्धारित करने में मदद करें: हल्के, मध्यम, गंभीर और अत्यंत गंभीर (शायद ही कभी) रूप।
ऊष्मायन अवधि 1 से 20 दिनों (आमतौर पर 7-10) तक होती है, जिसकी विश्वसनीयता टिक सक्शन के तथ्य को स्थापित करने की सटीकता पर निर्भर करती है। 30% तक रोगियों को इस वाहक द्वारा काटे जाने के इतिहास को याद या इनकार नहीं किया जाता है। रोग आमतौर पर टिक के काटने की जगह पर दर्द, खुजली, सूजन और लाली की उपस्थिति के साथ शुरू होता है। मरीजों को मध्यम सिरदर्द की शिकायत होती है, सामान्य कमज़ोरी, अस्वस्थता, मतली, जकड़न की भावना और टिक काटने के क्षेत्र में संवेदनशीलता का उल्लंघन। इसी समय, विशेषता त्वचा एरिथेमा प्रकट होती है (70% रोगियों तक)। शरीर का तापमान अधिक बार 38 डिग्री सेल्सियस तक बढ़ जाता है, कभी-कभी ठंड लगने के साथ। बुखार की अवधि 2-7 दिनों तक रहती है, शरीर के तापमान में कमी के बाद, सबफ़ब्राइल तापमान कभी-कभी कई दिनों तक नोट किया जाता है।
|
एरिथेमा माइग्रेन - रोग का मुख्य नैदानिक मार्कर - 3-32 दिनों (मतलब 7) के बाद एक टिक काटने के स्थान पर लाल मैक्युला या पप्यूले के रूप में प्रकट होता है। काटने की जगह के चारों ओर लालिमा का क्षेत्र फैलता है, एक चमकदार लाल सीमा के साथ अप्रभावित त्वचा से परिसीमन; घाव के केंद्र में, परिवर्तनों की तीव्रता कम स्पष्ट होती है। एरिथेमा का आकार कुछ सेंटीमीटर से लेकर दसियों (3-70 सेंटीमीटर) तक हो सकता है, लेकिन बीमारी की गंभीरता उनके आकार से संबंधित नहीं होती है। प्रारंभिक घाव की साइट पर, कभी-कभी तीव्र एरिथेमा मनाया जाता है, पुटिका और परिगलन दिखाई देते हैं (प्राथमिक प्रभाव)। फैलते हुए त्वचा के घाव की रंग तीव्रता एक समान होती है; बाहरी सीमा के भीतर, कई लाल छल्ले दिखाई दे सकते हैं, जिनका मध्य भाग समय के साथ फीका पड़ जाता है। पूर्व एरिथेमा के स्थान पर, त्वचा की रंजकता में वृद्धि और त्वचा का झड़ना अक्सर बना रहता है। कुछ रोगियों में, रोग की अभिव्यक्तियाँ एक टिक काटने और हल्के के स्थान पर त्वचा के घावों तक सीमित होती हैं सामान्य लक्षण, कुछ रोगियों में, जाहिरा तौर पर, हेमटोजेनस और लिम्फोजेनस बोरेलिया त्वचा के अन्य क्षेत्रों में फैल सकता है, माध्यमिक एरिथेमा होता है, लेकिन मुख्य के विपरीत, कोई प्राथमिक प्रभाव नहीं होता है। त्वचा के अन्य लक्षण भी प्रकट हो सकते हैं: चेहरे पर एक दाने, पित्ती, क्षणिक बिंदीदार और छोटे रिंग के आकार के चकत्ते, नेत्रश्लेष्मलाशोथ। कुछ रोगियों में, विकसित एरिथेमा समान होता है विसर्प, और प्राथमिक प्रभाव और क्षेत्रीय लिम्फैडेनाइटिस की उपस्थिति टिक-जनित की अभिव्यक्तियों के समान है टाइफ़सऔर टुलारेमिया। त्वचा के लक्षणअक्सर सिरदर्द, गर्दन में अकड़न, बुखार, ठंड लगना, प्रवासी मांसपेशियों और हड्डियों में दर्द, जोड़ों का दर्द, गंभीर कमजोरी और थकान के साथ। शायद ही कभी देखा गया सामान्यीकृत लिम्फैडेनोपैथी, गले में खराश, सूखी खाँसी, नेत्रश्लेष्मलाशोथ, वृषण शोफ। रोग के पहले लक्षण आमतौर पर कम हो जाते हैं और उपचार के बिना भी कुछ दिनों (सप्ताह) के भीतर पूरी तरह से गायब हो जाते हैं।
स्टेज II प्राथमिक फोकस से विभिन्न अंगों तक बोरेलिया के प्रसार से जुड़ा है। गैर-एरिथेमिक रूपों में, रोग अक्सर रोग के इस चरण की अभिव्यक्तियों के साथ प्रकट होता है और एरिथेमा के रोगियों की तुलना में अधिक गंभीर होता है।
मेनिन्जेस के संभावित घाव का संकेत देने वाले संकेत जल्दी प्रकट हो सकते हैं, जब त्वचा एरिथेमा अभी भी बनी रहती है, लेकिन इस समय वे आमतौर पर एक सिंड्रोम के साथ नहीं होते हैं भड़काऊ परिवर्तनमस्तिष्कमेरु द्रव। रोग की शुरुआत से कुछ हफ्तों (शायद ही कभी 10-12 दिनों से पहले) या महीनों के भीतर, 15% रोगियों में क्षति के स्पष्ट लक्षण विकसित होते हैं। तंत्रिका प्रणाली. इस अवधि के दौरान, सीरस मेनिन्जाइटिस, मेनिंगोएन्सेफलाइटिस और परिधीय तंत्रिका तंत्र को नुकसान के सिंड्रोम के सिंड्रोम को आवंटित करने की सलाह दी जाती है:
- संवेदी, मुख्य रूप से एल्गिक सिंड्रोम के रूप में myalgia, नसों का दर्द, plexalgia, radiculoalgia;
- सीमित खंडीय रेडिकुलोन्यूरिटिस, पृथक न्यूरिटिस के कारण एमियोट्रोफिक सिंड्रोम चेहरे की नस, मोनोन्यूरिटिस, टिक्स के चूषण के स्थान पर क्षेत्रीय, व्यापक पॉलीराडिकुलोन्यूरिटिस (बैनवार्ट सिंड्रोम), मायलाइटिस; कभी-कभी परिधीय तंत्रिका तंत्र के घावों के पक्षाघात सिंड्रोम को अलग करना संभव है, लेकिन, एक नियम के रूप में, यह अलग नहीं है।
संक्रमण के कुछ हफ्तों के भीतर, हृदय की क्षति के लक्षण दिखाई दे सकते हैं। अधिक बार यह एक एट्रियोवेंट्रिकुलर ब्लॉक (I या II डिग्री, कभी-कभी पूर्ण), इंट्रावेंट्रिकुलर चालन गड़बड़ी, ताल गड़बड़ी है। कुछ मामलों में, अधिक फैलाना हृदय संबंधी घाव विकसित होते हैं, जिनमें मायोपरिकार्डिटिस, फैला हुआ मायोकार्डियोपैथी या पैनकार्डिटिस शामिल हैं। इस स्तर पर, हड्डियों, मांसपेशियों, टेंडन, पेरीआर्टिकुलर बैग में क्षणिक दर्द होता है। एक नियम के रूप में, सूजन और संयुक्त सूजन के अन्य स्पष्ट लक्षण रोग के इस चरण में नहीं होते हैं। लक्षण कई हफ्तों तक देखे जाते हैं, रिलैप्स हो सकते हैं।
चरण III में, रोग की शुरुआत से कई महीनों से कई वर्षों की अवधि के भीतर, लाइम रोग की देर से अभिव्यक्तियां प्रकट हो सकती हैं। बड़े जोड़ों का आवर्तक ओलिगोआर्थराइटिस विशिष्ट है, लेकिन छोटे जोड़ भी प्रभावित हो सकते हैं। सिनोवियल बायोप्सी से फाइब्रिन जमा, विलस हाइपरट्रॉफी, संवहनी प्रसार, और चिह्नित प्लास्मेसीटिक और लिम्फोसाइटिक घुसपैठ का पता चलता है। श्लेष द्रव में ल्यूकोसाइट्स की संख्या 500 से 110,000 प्रति 1 मिमी तक होती है। उनमें से ज्यादातर खंडित हैं। अक्सर नोट किया जाता है बढ़ी हुई सामग्रीप्रोटीन (3 से 8 ग्राम/लीटर) और ग्लूकोज। लाइम गठिया अपने पाठ्यक्रम में प्रतिक्रियाशील गठिया के समान है। समय के साथ, जोड़ विशिष्ट दिखाई देते हैं जीर्ण सूजनपरिवर्तन: ऑस्टियोपोरोसिस, कार्टिलेज का पतला होना और नुकसान, कॉर्टिकल और सीमांत यूसुरा, कभी-कभी अपक्षयी परिवर्तन: सबआर्टिकुलर स्केलेरोसिस, ऑस्टियोफाइटोसिस।
तंत्रिका तंत्र के देर से घाव क्रोनिक एन्सेफेलोमाइलाइटिस, स्पास्टिक पैरापैरेसिस, गतिभंग, मिटाए गए स्मृति विकारों, क्रोनिक एक्सोनल रेडिकुलोपैथी, मनोभ्रंश द्वारा प्रकट होते हैं। अक्सर रेडिकुलर दर्द या डिस्टल पेरेस्टेसिया के साथ पोलीन्यूरोपैथी होती है। मरीजों को सिरदर्द, थकान, सुनवाई हानि की सूचना है। बच्चों में, विकास और यौन विकास में मंदी होती है।
|
चरण III में त्वचा के घाव व्यापक जिल्द की सूजन, एट्रोफिक एक्रोडर्माटाइटिस और स्क्लेरोडर्मा जैसे परिवर्तनों के रूप में प्रकट होते हैं।
जटिलताओंलाइम बोरेलिओसिस के साथ, वे बहुत दुर्लभ हैं और अक्सर अवशिष्ट घटना के रूप में प्रकट होते हैं।
निदानलाइम रोग विशेष रूप से कठिन है देर से अवधिस्पष्ट नैदानिक बहुरूपता और की लगातार अनुपस्थिति के कारण विशिष्ट अभिव्यक्तियाँबीमारी। निदान मुख्य रूप से नैदानिक तस्वीर, महामारी विज्ञान के आंकड़ों पर आधारित है और एक सीरोलॉजिकल अध्ययन के परिणामों से इसकी पुष्टि की जाती है। नैदानिक निदानकेवल उन मामलों में विश्वसनीय माना जा सकता है जहां एरिथेमा माइग्रेन का इतिहास था, बीमारी का नैदानिक मार्कर। बोरेलिया संस्कृतियों को एक बीमार व्यक्ति से अलग करना मुश्किल है। निदान की पुष्टि के लिए सीरोलॉजिकल विधियों का व्यापक रूप से उपयोग किया जाता है। हमारे देश में, बोरेलिया के प्रति एंटीबॉडी का पता लगाने के लिए, अप्रत्यक्ष इम्यूनोफ्लोरेसेंस प्रतिक्रिया (एन-आरआईएफ) और एंजाइम-लेबल एंटीबॉडी (एलिसा) के साथ प्रतिक्रिया का उपयोग किया जाता है। हालांकि, रोग के पाठ्यक्रम के सेरोनगेटिव रूप हैं। अक्सर असत्य सकारात्मक नतीजेउपदंश में मनाया जाता है। डार्क-फील्ड माइक्रोस्कोपी का उपयोग करके चूसने वाली टिक की आंतों की तैयारी में बोरेलिया का पता लगाने से संभावित संक्रमण का अंदाजा लगाया जा सकता है। प्रभावित अंगों और ऊतकों में, बोरेलिया का पता इलेक्ट्रॉन माइक्रोस्कोपी, विशेष चांदी के धुंधलापन और मोनोक्लोनल एंटी-बोरेलिओसिस एंटीबॉडी का उपयोग करके लगाया जा सकता है। एक आशाजनक विधि पोलीमरेज़ चेन रिएक्शन (पीसीआर) है, जिसके उपयोग से आप शरीर में कम संख्या में माइक्रोबियल निकायों के साथ निदान की पुष्टि कर सकते हैं।
पीडी में परिधीय रक्त परिवर्तन गैर-विशिष्ट हैं और मुख्य रूप से अंगों में भड़काऊ परिवर्तनों की डिग्री को दर्शाते हैं।
विभेदक निदान टिक-जनित एन्सेफलाइटिस के साथ किया गया, एक समूह सीरस मैनिंजाइटिसऔर मेनिंगोएन्सेफलाइटिस, प्रतिक्रियाशील और रूमेटाइड गठिया, तीव्र गठिया, न्यूरिटिस, रेडिकुलोन्यूरिटिस, चालन और ताल गड़बड़ी के साथ हृदय रोग, मायोकार्डिटिस, विभिन्न एटियलजि के जिल्द की सूजन।
इलाजएक परिसर शामिल है चिकित्सा उपाय, जिसमें प्रमुख भूमिका एटियोट्रोपिक थेरेपी को दी जाती है। नैदानिक तस्वीर और रोग की अवधि के आधार पर दवाओं को मौखिक रूप से या माता-पिता द्वारा निर्धारित किया जाता है।
मौखिक तैयारी से, टेट्रासाइक्लिन श्रृंखला के एंटीबायोटिक दवाओं को वरीयता दी जाती है। दवाओं को रोग की पहली अवधि में टिक सक्शन, बुखार और सामान्य नशा के लक्षणों पर एरिथेमा की उपस्थिति में निर्धारित किया जाता है, बशर्ते कि तंत्रिका तंत्र, हृदय, जोड़ों को नुकसान के कोई संकेत न हों। टेट्रासाइक्लिन 0.5 ग्राम दिन में 4 बार या डॉक्सीसाइक्लिन (वाइब्रैमाइसिन) - 0.1 ग्राम दिन में 2 बार असाइन करें, उपचार का कोर्स 10 दिन है। 8 वर्ष से कम उम्र के बच्चों को एमोक्सिसिलिन (एमोक्सिल, फ्लेमॉक्सिन) मौखिक रूप से 30-40 मिलीग्राम / (किगोसुट) 3 खुराक में या पैरेन्टेरली 50-100 मिलीग्राम / (किगोसुट) 4 इंजेक्शन में निर्धारित किया जाता है। कम नहीं किया जा सकता एक खुराकदवा और दवा प्रशासन की आवृत्ति को कम करें, क्योंकि चिकित्सीय प्रभाव प्राप्त करने के लिए, रोगी के शरीर में एंटीबायोटिक की पर्याप्त बैक्टीरियोस्टेटिक एकाग्रता को लगातार बनाए रखना आवश्यक है।
यदि रोगियों में तंत्रिका तंत्र, हृदय, जोड़ों (तीव्र और सूक्ष्म पाठ्यक्रम वाले रोगियों में) को नुकसान के लक्षण पाए जाते हैं, तो टेट्रासाइक्लिन दवाओं को निर्धारित करने की सलाह नहीं दी जाती है, क्योंकि कुछ रोगियों में उपचार के बाद रिलैप्स होता है, देर से जटिलताएं, रोग जीर्ण हो गया। पेनिसिलिन या सेफ्ट्रिएक्सोन का उपयोग आमतौर पर न्यूरोलॉजिकल, कार्डियक और आर्टिकुलर घावों की पहचान के लिए किया जाता है। पेनिसिलिन थेरेपी की अनुशंसित योजनाओं के विपरीत, हमने दवा की एक खुराक, इसके प्रशासन की आवृत्ति और उपचार के दौरान की अवधि निर्दिष्ट की। बेंज़िलपेनिसिलिन (पेनिसिलिन जी) 500 हजार इकाइयों को इंट्रामस्क्युलर रूप से दिन में 8 बार (कड़ाई से 3 घंटे के अंतराल के साथ) निर्धारित किया जाता है। कोर्स की अवधि 14 दिन। के साथ बीमार चिक्तिस्य संकेतमेनिनजाइटिस (मेनिंगोएन्सेफलाइटिस), पेनिसिलिन की एक खुराक शरीर के वजन के आधार पर 2-3 मिलियन यूनिट तक बढ़ जाती है, और मस्तिष्कमेरु द्रव के सामान्य होने के बाद घटकर 500 हजार यूनिट हो जाती है। पेनिसिलिन का बार-बार प्रशासन रक्त और प्रभावित ऊतकों में एक निरंतर जीवाणुनाशक एकाग्रता बनाए रखता है। पेनिसिलिन थेरेपी की एक समान योजना का परीक्षण किया गया है और सिफलिस के उपचार में सफलतापूर्वक उपयोग किया गया है, जिसका रोगजनन कई तरह से लाइम रोग के रोगजनन के समान है। इस प्रकार, एक समान तंत्र है जल्दी हारइन संक्रमणों में केंद्रीय तंत्रिका तंत्र, प्रतिरक्षाविज्ञानी प्रक्रियाओं की सामान्य विशेषताएं और दोनों संक्रमणों के प्रेरक एजेंटों की समानता।
वर्तमान में, लाइम रोग के उपचार के लिए सबसे प्रभावी दवा सेफ्ट्रिएक्सोन (लॉन्गसेफ, रोसेफिन) है, रोज की खुराक 1-2 ग्राम पाठ्यक्रम की अवधि 14-21 दिन।
रोग के पुराने पाठ्यक्रम में, उसी योजना के अनुसार पेनिसिलिन के साथ उपचार का कोर्स 28 दिनों तक जारी रहता है। ऐसा लगता है कि लंबे समय तक काम करने वाले पेनिसिलिन एंटीबायोटिक्स - एक्स्टेंसिलिन (रिटारपेन) का उपयोग 3 सप्ताह के लिए सप्ताह में एक बार 2.4 मिलियन यूनिट की एकल खुराक में किया जाता है।
एक अलग त्वचा के घाव के साथ एक पुराने पाठ्यक्रम में, टेट्रासाइक्लिन एंटीबायोटिक दवाओं के उपचार से सकारात्मक परिणाम प्राप्त किए जा सकते हैं।
मिश्रित संक्रमण (लाइम रोग और टिक-जनित एन्सेफलाइटिस) के मामलों में, एंटीबायोटिक दवाओं के साथ एंटी-टिक गामा ग्लोब्युलिन का उपयोग किया जाता है।
निवारक उपचारबोरेलिया से संक्रमित एक टिक के काटने के शिकार (डार्क-फील्ड माइक्रोस्कोपी द्वारा आंत की सामग्री और टिक के हेमोलिम्फ की जांच करें) टेट्रासाइक्लिन के साथ 5 दिनों के लिए दिन में 4 बार 4 बार या बाइसिलिन -3 1 मिलियन 200 हजार के साथ इलाज किया जाता है - 2 लाख 400 हजार यूनिट इंट्रामस्क्युलर एक बार। साथ ही इस उद्देश्य के लिए, सैन्य चिकित्सा अकादमी के संक्रामक रोग विभाग में अच्छा परिणामएक बार इंट्रामस्क्युलर रूप से 2.4 मिलियन यूनिट की खुराक पर रिटारपेन (एक्स्टेंसिलिन) का उपयोग करें, 10 दिनों के लिए दिन में 2 बार डॉक्सीसाइक्लिन 0.1 ग्राम, 5 दिनों के लिए दिन में 4 बार एमोक्सिक्लेव 0.375 ग्राम। काटने के क्षण से 5 वें दिन बाद में उपचार नहीं किया जाता है। रोग विकसित होने का जोखिम 80% तक कम हो जाता है।
एंटीबायोटिक चिकित्सा के साथ प्रयोग किया जाता है रोगजनक उपचार. यह नैदानिक अभिव्यक्तियों और पाठ्यक्रम की गंभीरता पर निर्भर करता है। तो, तेज बुखार के साथ, गंभीर नशा, विषहरण समाधान पैरेन्टेरली निर्धारित किए जाते हैं, मेनिन्जाइटिस के साथ - निर्जलीकरण एजेंट, कपाल के न्यूरिटिस के साथ और परिधीय तंत्रिकाएं, आर्थ्राल्जिया और गठिया - फिजियोथेरेपी उपचार। दिल की क्षति के लक्षण वाले मरीजों को पैनांगिन या एस्पार्कम 0.5 ग्राम दिन में 3 बार, राइबोक्सिन 0.2 ग्राम दिन में 4 बार निर्धारित किया जाता है। इम्युनोडेफिशिएंसी का पता लगाने के मामलों में, थाइमेलिन को 10-15 दिनों के लिए प्रति दिन 10-30 मिलीग्राम निर्धारित किया जाता है। ऑटोइम्यून अभिव्यक्तियों के लक्षणों वाले रोगियों में, उदाहरण के लिए, अक्सर आवर्तक गठिया, डेलागिल को गैर-स्टेरायडल विरोधी भड़काऊ दवाओं (इंडोमेथेसिन, मेटिंडोल, ब्रुफेन, आदि) के संयोजन में प्रति दिन 0.25 ग्राम 1 बार निर्धारित किया जाता है। उपचार का कोर्स 1-2 महीने है।
भविष्यवाणीलाइम रोग के लिए अच्छा है। देर से या अपर्याप्त एटियोट्रोपिक चिकित्सा के साथ, रोग बढ़ता है, अक्सर आवर्तक हो जाता है और क्रोनिक कोर्स. काम करने की क्षमता में कमी और, कुछ मामलों में, विकलांगता लगातार अवशिष्ट घटनाओं के कारण होती है। जो लोग बीमार रहे हैं वे वर्ष के दौरान गतिशील चिकित्सा पर्यवेक्षण के अधीन हैं (एक संक्रामक रोग विशेषज्ञ, चिकित्सक, न्यूरोपैथोलॉजिस्ट द्वारा परीक्षा, हर 3 महीने में एक अप्रत्यक्ष इम्यूनोफ्लोरेसेंस प्रतिक्रिया की स्थापना), जिसके बाद अनुपस्थिति या जीर्णता के बारे में निष्कर्ष निकाला जाता है। संक्रमण।
बीएल के लिए विशिष्ट प्रोफिलैक्सिस अभी तक विकसित नहीं किया गया है। गैर-विशिष्ट रोकथाम के उपाय टिक-जनित एन्सेफलाइटिस के समान हैं। बहुत प्रभावी तरीकासंक्रमण की रोकथाम - टिकों को चूसने की अनुमति न दें (सुरक्षात्मक कपड़ों और विकर्षक का उपयोग)।
मनुष्यों में बोरेलियोसिस के लक्षणों की अभिव्यक्ति सीधे रोग के चरण पर निर्भर करती है। टिक के संपर्क में आने के एक से दो सप्ताह बाद इसके लक्षण दिखाई देते हैं।
प्रथम चरणरोग स्वयं प्रकट होता है:
- तीव्र और सूक्ष्म शुरुआत;
- ठंड लगना और बुखार;
- गर्दन की मांसपेशियों की कठोरता;
- (लिम्फाडेनोपैथी);
- काटने की जगह पर अंगूठी के आकार की लाली की उपस्थिति - कुंडलाकार प्रवासी पर्विल, विशिष्ट विशेषताबोरेलियोसिस
पर्विल कुंडलाकार लगातार लक्षणपहली डिग्री का बोरेलियोसिस, मुख्य रूप से पैरों पर स्थानीयकृत होता है, लेकिन शरीर के किसी भी हिस्से में खुद को प्रकट कर सकता है। एक नियम के रूप में, पेट, पीठ के निचले हिस्से, गर्दन, बगल और कमर पर, यह पहले फोकस की तुलना में आकार में छोटा होता है। अन्य लक्षण भी विशेषता हैं - चकत्ते के रूप में त्वचा की अभिव्यक्तियाँ, जैसे या चेहरे पर दाने।
- सिरदर्द, मतली और उल्टी;
- उत्तेजनाओं के लिए बढ़ी हुई प्रतिक्रिया;
- फोटोफोबिया।
गठिया, और हेपेटाइटिस (पीलिया की अभिव्यक्तियों के बिना) की अभिव्यक्तियों के मामले हैं। लक्षण, पहले चरण में, पूरी तरह से अनुपस्थित हो सकते हैं या एक महीने तक बने रह सकते हैं। समय पर एंटीबायोटिक उपचार के अभाव में भी सामान्य तापमानऔर एरिथेमा की अनुपस्थिति, बोरेलिओसिस धीरे-धीरे अगले, अधिक गंभीर चरण में चली जाएगी।
दूसरे चरण।दूसरे चरण के बोरेलियोसिस की नैदानिक अभिव्यक्तियाँ बहुत विविध हैं, क्योंकि रोगज़नक़ लगभग सभी मानव अंगों को प्रभावित करता है:
सीएनएस- वयस्कों में, यह चेहरे की तंत्रिका को नुकसान द्वारा व्यक्त किया जाता है।
कार्डियोवास्कुलर सिस्टम- एक्सट्रैसिस्टोलिक अतालता, बिगड़ा हुआ एट्रियोवेंट्रिकुलर चालन और पेरिकार्डिटिस प्रकट होता है।
मेनिंगोएन्सेफलाइटिस की अभिव्यक्ति- इंट्राक्रैनील नसों, कठोर गर्दन, सिरदर्द और भावनात्मक अस्थिरता के पैरेसिस के रूप में। साथ ही चेहरे की तंत्रिका को नुकसान होता है, जिसके परिणामस्वरूप श्रवण बाधित होता है, चेहरे की विषमता और लैक्रिमेशन दिखाई देते हैं।
तीसरा चरण।छह महीने से दो साल के अंतराल में, जीर्ण का विकास भड़काऊ प्रक्रियाएंगठिया, त्वचा विकृति और सीएनएस क्षति के रूप में जोड़ों में।
अप्रभावी उपचार या ऐसा बिल्कुल नहीं होने पर, लगातार, जीर्ण रूपबोरेलियोसिस - एक अभिव्यक्ति की विशेषता है - और छूट, और रिलेप्स, या रोग का लगातार आवर्तक रूप।
रोग लंबे समय तक रिलैप्स के परिणामस्वरूप हड्डी और कार्टिलाजिनस ऊतकों (गठिया) के विनाश द्वारा व्यक्त किया जाता है। संरचना और घनत्व का उल्लंघन हड्डी का ऊतक (), अपक्षयी परिवर्तन(उपास्थि का पतला होना)। त्वचा के घावों के क्षेत्र में, दर्दनाक अभिव्यक्तियों के साथ, गांठदार घुसपैठ (लिम्फोसाइटोमा) का उल्लेख किया जाता है। एक्रोडर्माटाइटिस के परिणामस्वरूप, मानव त्वचा का शोष होता है।
बोरेलियोसिस का निदान
महामारी विज्ञान के इतिहास, नैदानिक तस्वीर, प्रयोगशाला अनुसंधानऔर उपलब्धता नैदानिक चरणरोग टिक-जनित बोरेलिओसिस के निदान का एक महत्वपूर्ण घटक है।
- रोगी के ऊतकों और साइनस द्रव से बोरेलिया का अलगाव - एरिथेमा का सीमांत क्षेत्र।
- माइक्रोस्कोप के तहत स्पाइरोटेक की जांच;
- रक्त में एंटीबॉडी का पता लगाने के लिए, आरएनएफ प्रतिक्रियाओं, एलिसा विश्लेषण का उपयोग किया जाता है, पूरे माइक्रोबियल कोशिकाओं को एंटीजन के रूप में उपयोग किया जाता है;
- सीरोलॉजिकल अध्ययन, एंटीबॉडी टाइटर्स निर्धारित करने के लिए
बोरेलियोसिस का उपचार
 टिक-जनित बोरेलिओसिस का एंटीबायोटिक दवाओं के साथ सफलतापूर्वक इलाज किया जा सकता है। पसंद दवाईखुराक और प्रशासन की अवधि रोग की गंभीरता, रूप और अवस्था पर निर्भर करती है। यह विशेष रूप से एक डॉक्टर द्वारा निर्धारित किया जाता है।
टिक-जनित बोरेलिओसिस का एंटीबायोटिक दवाओं के साथ सफलतापूर्वक इलाज किया जा सकता है। पसंद दवाईखुराक और प्रशासन की अवधि रोग की गंभीरता, रूप और अवस्था पर निर्भर करती है। यह विशेष रूप से एक डॉक्टर द्वारा निर्धारित किया जाता है।
बीमारी के किसी भी समय मध्यम गंभीरता की बीमारी वाले मरीजों को अनिवार्य रूप से एक संक्रामक रोग क्लिनिक में अस्पताल में भर्ती कराया जाता है। एक नियम के रूप में, संक्रमण के दो से तीन सप्ताह बाद, एलिसा परीक्षण के अनुसार एंटीबॉडी प्रतिक्रिया सकारात्मक परिणाम देती है।
विशिष्ट त्वचा अभिव्यक्तियों के साथ बोरेलिओसिस के साथ, चिकित्सा लगभग दो सप्ताह तक चलती है। प्रसार संक्रमण के उपचार की अवधि लगभग एक महीने है।
कुछ समय पहले तक, बोरेलियोसिस के उपचार के लिए टेट्रासाइक्लिन एंटीबायोटिक दवाओं की सिफारिश की जाती थी, लेकिन कई अध्ययनों से पता चला है कि ऐसी दवाएं अतिसंवेदनशीलतासौर विकिरण के लिए, बस वह अवधि जब टिक एक सक्रिय जीवन शैली का नेतृत्व करते हैं। और सुरक्षा-दक्षता अनुपात दवा के पक्ष में बिल्कुल भी नहीं है।
असरदार दवाबोरेलिओसिस के उपचार में - Ceftriaxone। बच्चों के अभ्यास में व्यापक रूप से उपयोग किया जाता है, सबसे सुरक्षित। सबसे छोटी सूची के साथ दुष्प्रभाव. Ceftriaxone के साथ उपचार लैक्टोबैसिली और बिफीडोबैक्टीरिया, एंटिफंगल दवाओं से युक्त दवाओं के साथ होना चाहिए। नशा को रोकने के लिए, प्रतिरक्षा-मजबूत करने वाली चिकित्सा का एक कोर्स आवश्यक है।
लाइम बोरेलिओसिस की जटिलताओं
बीमारी के प्रति लापरवाह रवैया पूरी तरह से गंभीर जटिलताएं पैदा कर सकता है:
- मनोभ्रंश का विकास: बिगड़ा हुआ मानसिक कार्यों के कारण;
- तंत्रिका पक्षाघात;
- दृष्टि और श्रवण की हानि;
- भारी;
- गठिया और त्वचा रोग।
टिक-जनित बोरेलिओसिस की रोकथाम
बीमारी के खिलाफ कोई टीका नहीं है, और कोई विशेष रोकथाम तैयार नहीं की गई है। यह उन जगहों पर सामान्य, प्राथमिक एहतियाती नियमों पर आधारित है जहां टिक और कीड़े रहते हैं:
- लंबी आस्तीन और पतलून वाले कपड़े;
- उच्च जूते और हेडवियर;
- कपड़ों पर सुरक्षात्मक उपकरण लगाना;
- संलग्न टिक को घुमाकर हटा दें;
- आप इसे दबा नहीं सकते हैं और इसे लंबवत खींच सकते हैं।
- हटाने के बाद, घाव और हाथों का इलाज करें।
टहलने से लौटते हुए, डॉक्टर के पास जाने के लिए बहुत आलसी न हों।
प्रथम चरण.
- अधिक के साथ काटने वाली जगह पर एक समान लालिमा दिखाई देती है काला धब्बाबीच में, हल्की फुफ्फुस/सूजन। धीरे-धीरे, स्पॉट का विस्तार होता है, किनारे स्पष्ट, चमकीले, लाल हो जाते हैं, स्तर से ऊपर उठ जाते हैं स्वस्थ त्वचा(एक अंगूठी के आकार का रूप लें)। लाली आकार में 1 से 60 सेमी व्यास तक बढ़ जाती है। पर दुर्लभ मामलेत्वचा की प्रतिक्रिया अनुपस्थित हो सकती है।
- खुजली, मध्यम दर्द, साथ ही जकड़न और बिगड़ा हुआ संवेदनशीलता की भावना हो सकती है। लाली का क्षेत्र स्पर्श करने के लिए गर्म या गर्म होता है।
- नशा के लक्षण: सिरदर्द, बुखार, कमजोरी।
- मांसपेशियों में लहर जैसा दर्द, जोड़ों में दर्द।
- गले में खराश, सूखी खांसी।
- काटने वाले क्षेत्र के पास बढ़े हुए लिम्फ नोड्स।
- , उल्टी करना।
अन्यथा यह विकसित होता है दूसरे चरणबीमारी।
टिक काटने के कुछ हफ्तों या महीनों बाद, रोगज़नक़ प्राथमिक घाव से रक्तप्रवाह के माध्यम से विभिन्न अंगों में फैलता है।
- केंद्रीय तंत्रिका तंत्र (सीएनएस) को नुकसान के संकेत।
- सजगता का नुकसान और बिगड़ा हुआ संवेदनशीलता (दर्द, गर्मी और अन्य उत्तेजनाओं के प्रति प्रतिक्रिया और संवेदनशीलता का नुकसान)।
- स्वैच्छिक आंदोलनों का कमजोर होना (अर्थात, मस्तिष्क के केंद्रों द्वारा नियंत्रित सभी प्रकार के आंदोलन, जैसे, उदाहरण के लिए, चलते, दौड़ते समय अंगों की गति)।
- कपाल तंत्रिका विकार:
- गंध / स्वाद की परिवर्तित धारणा;
- चबाने, निगलने या बोलने में कठिनाई;
- चक्कर आना / बेहोशी;
- कंधों की चूक (ऊपरी छोरों के बेल्ट के क्षेत्र में मांसपेशियों की टोन में कमी);
- अपना सिर घुमाने में असमर्थता;
- प्रकाश या ध्वनि संवेदनशीलता का उल्लंघन, आदि।
- नींद में खलल (अनिद्रा)।
- एकाग्रता का उल्लंघन, ध्यान।
- हार के संकेत कार्डियो-वैस्कुलर सिस्टम के(उदाहरण के लिए, आवेगों के अंतर्गर्भाशयी चालन का उल्लंघन, हृदय अतालता, हृदय क्षेत्र में दर्द, आदि)।
- मस्कुलोस्केलेटल सिस्टम से: हड्डियों, मांसपेशियों, टेंडन, पेरीआर्टिकुलर बैग में क्षणिक दर्द।
- पूरे शरीर पर लाल धब्बे दिखाई देना।
पहले दो चरणों की समाप्ति के 1-3 महीने बाद (कभी-कभी 6-12 महीने या उससे अधिक के बाद), रोग मुख्य रूप से किसी एक अंग या प्रणाली की हार से प्रकट होता है (मंच जीर्ण संक्रमण, या देर से चरण):
- केंद्रीय तंत्रिका तंत्र को नुकसान थकान में वृद्धि से प्रकट होता है, अतिउत्तेजनाया अवसाद;
- मस्कुलोस्केलेटल सिस्टम को नुकसान (उदाहरण के लिए, चाल में बदलाव, मांसपेशियों की टोन, पॉलीआर्थराइटिस का विकास (जोड़ों की कई सूजन));
- त्वचा के घाव व्यापक जिल्द की सूजन (सूजन) के रूप में प्रकट होते हैं त्वचा), त्वचा क्षेत्रों के शोष के आगे विकास के साथ त्वचा पर मुहरों (घुसपैठ) की उपस्थिति (एट्रोफिक एक्रोडर्माटाइटिस - पैर की उंगलियों और हाथों की युक्तियों को नुकसान, लाली द्वारा प्रकट, थोड़ी सूजन के बाद, और फिर पीछे हटना; सीमित स्क्लेरोडर्मा - फोकल रोग संयोजी ऊतक, जिसमें ऊतक संघनन प्रकट होता है, उसके बाद हाथीदांत तक रंग परिवर्तन होता है और ऊतक प्रत्यावर्तन / शोष /);
- इस स्तर पर, रोग को एक लंबे पाठ्यक्रम की विशेषता होती है जिसमें बारी-बारी से एक्ससेर्बेशन और रिमिशन (कम होने वाले लक्षणों की अवधि) की अवधि होती है।
उद्भवन
आमतौर पर 1-2 सप्ताह, कभी-कभी कई दिन या महीने।
फार्म
प्रवाह के साथरोग निम्नलिखित रूपों द्वारा प्रतिष्ठित हैं।
- एक्यूट (बीमारी की अवधि 3 महीने तक) और सबस्यूट कोर्स (3-6 महीने):
- एरिथेमा रूप (काटने के क्षेत्र में लाली विकसित होती है, समय के साथ व्यास में वृद्धि होती है);
- गैर-एरिथेमिक रूप (यह काटने के क्षेत्र में लालिमा के बिना आगे बढ़ता है, तंत्रिका तंत्र, हृदय, जोड़ प्रभावित होते हैं)।
- जीर्ण पाठ्यक्रम:
- निरंतर;
- आवर्तक (तंत्रिका तंत्र, जोड़ों, त्वचा, हृदय के प्राथमिक घाव के साथ रोग के बार-बार होने वाले एपिसोड)।
- हल्की डिग्री;
- औसत डिग्री;
- गंभीर डिग्री।
कारण
- रोग संचरित रूप से फैलता है, अर्थात, संक्रमित टिक के काटने के माध्यम से, और जब टिक मल त्वचा पर लग जाता है, तो खरोंच के दौरान उन्हें रगड़ कर।
- यदि टिक को काटने वाली जगह से ठीक से नहीं हटाया जाता है तो संक्रमण भी संभव है (रोगजनक घाव में प्रवेश कर सकता है)।
- संक्रमित जानवर का कच्चा दूध पीते समय।
- चरम घटना मई से सितंबर की अवधि में होती है, जो इस अवधि के दौरान ixodid टिक्स की अधिकतम गतिविधि से जुड़ी होती है।
- रोगी दूसरों के लिए संक्रामक नहीं है।
निदान
- महामारी विज्ञान के इतिहास का विश्लेषण: ixodid टिक्स (वसंत और गर्मियों में) की गतिविधि की अवधि के दौरान एक टिक द्वारा काटे जाने या वन पार्क क्षेत्र में होने के तथ्य का पता लगाना।
- शिकायतों और रोग के इतिहास का विश्लेषण: जब सिरदर्द दिखाई देता है, काटने वाले क्षेत्र में लालिमा आदि।
- सामान्य परीक्षा: काटने, मतली, उल्टी, मांसपेशियों में दर्द, जोड़ों में दर्द के क्षेत्र में विशेषता लालिमा की उपस्थिति।
- रक्त, मूत्र, मस्तिष्कमेरु द्रव में पीसीआर डायग्नोस्टिक्स (पोलीमरेज़ चेन रिएक्शन) द्वारा रोगज़नक़ डीएनए का पता लगाना।
- रोगी के रक्त में रोगज़नक़ के प्रति एंटीबॉडी के निर्धारण के लिए सीरोलॉजिकल डायग्नोस्टिक तरीके। एंटीबॉडी मानव प्रतिरक्षा प्रणाली के विशिष्ट प्रोटीन हैं, जिसका मुख्य कार्य रोगज़नक़ (वायरस या बैक्टीरिया) को पहचानना और इसके आगे उन्मूलन है। सेरोपोसिटिव हैं (इस स्तर पर, एंटीबॉडी पहले से ही मानव रक्त में मौजूद हैं) और सेरोनिगेटिव चरण (इस स्तर पर, रोगी के रक्त में एंटीबॉडी का अभी तक पता नहीं चला है, एक पुन: निदान की आवश्यकता है)।
- यह याद रखना चाहिए कि सभी टिक लाइम रोग (वाहक) से संक्रमित नहीं होते हैं। इसलिए, जब एक टिक द्वारा काटा जाता है, तो जल्द से जल्द संपर्क करना आवश्यक है चिकित्सा संस्थानटिक को हटाने के लिए और फिर टिक-जनित बोरेलिओसिस (लाइम रोग) की उपस्थिति के लिए प्रयोगशाला में इसका परीक्षण करें।
- उपचार की अवधि के दौरान, डॉक्टर रोगी को फोर्टिफाइंग एजेंट और एडाप्टोजेन्स (प्राकृतिक या का एक समूह) निर्धारित करता है कृत्रिम मूलशरीर के प्रतिरोध को बढ़ाने में सक्षम एक विस्तृत श्रृंखला हानिकारक प्रभाव), विटामिन ए, सी, समूह बी।
- उपचार की अवधि रोग के चरण पर निर्भर करती है और 2 सप्ताह से लेकर कई महीनों तक रहती है।
- जो लोग बीमार हैं वे 2 साल के लिए चिकित्सा पर्यवेक्षण के अधीन हैं, जिसके बाद संक्रमण की पूरी वसूली या पुरानीता के बारे में निष्कर्ष निकाला जाता है, यानी बीमारी के पुराने रूप में संक्रमण।
टिक-जनित बोरेलिओसिस की रोकथाम
- जंगल, पार्क या देश के घर में जाकर, आपको यह करना होगा:
- लंबी आस्तीन वाली चीजें पहनें, टोपी पहनना सुनिश्चित करें, पतलून को जूते में बांधें;
- तरल पदार्थ, एरोसोल, मलहम का उपयोग करें जो टिक्स और अन्य कीड़ों को पीछे हटाते हैं;
- झाड़ियों से दूर रहें और ऊंची घासक्योंकि यहीं पर टिक छिपना पसंद करते हैं।
- जंगल से लौटने पर, ध्यान से अपने आप को जांचें, किसी अन्य व्यक्ति को आपकी जांच करने के लिए कहें (खोपड़ी की सीमा, प्राकृतिक त्वचा की सिलवटों (कांख, नितंब) पर विशेष ध्यान दें)।
- आपातकालीन रोकथाम (एक संक्रमित टिक के संपर्क के तथ्य को स्थापित करने के मामले में) जीवाणुरोधी दवाओं को लेकर किया जाता है।
इसके साथ ही
काटने की जगह पर, टिक लार के साथ बोरेलिया त्वचा में प्रवेश करते हैं, जहां वे सक्रिय रूप से गुणा करते हैं। फिर, संचार और लसीका चैनलों के माध्यम से, रोगज़नक़ अंदर प्रवेश करता है लिम्फ नोड्स, केंद्रीय तंत्रिका तंत्र के आंतरिक अंग, जोड़ और संरचनाएं। बोरेलिया फैलने की प्रक्रिया उनकी आंशिक मृत्यु के साथ होती है। बोरेलिया की मृत्यु के साथ, एक एक्सोटॉक्सिन निकलता है, जो नशा की घटना का कारण बनता है:
- अस्वस्थता;
- सरदर्द;
- भूख की कमी;
- शरीर के तापमान में वृद्धि।

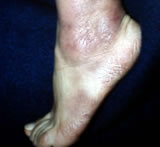 क्रोनिक एट्रोफिक एक्रोडर्माटाइटिस।
क्रोनिक एट्रोफिक एक्रोडर्माटाइटिस।


