Cosa causa la scarlattina nei bambini. Cause di infezione da scarlattina. • Controllo medico.
la scarlattina è piccante malattia infettiva, manifestato da una piccola eruzione cutanea puntata, intossicazione generale del corpo, febbre, tonsillite. L'agente eziologico della malattia è lo streptococco di gruppo A.
La malattia è altamente contagiosa e viene trasmessa da pazienti e portatori. da goccioline aerodisperse(quando si starnutisce, si tossisce, si parla) e attraverso oggetti per la casa (giocattoli, stoviglie, biancheria). Allo stesso tempo, è quasi impossibile prevenire l'infezione.
Una volta lavati, questi articoli sono sicuri per gli altri. Una persona con la scarlattina di solito non è in grado di diffondere i batteri ad altri dopo aver assunto l'antibiotico corretto per 24 ore o più. Se ti è stata diagnosticata la scarlattina, devi rimanere a casa per lavoro, scuola o asilo fino a quando non hai più la febbre e prendi antibiotici da almeno 24 ore in modo da non diffondere l'infezione ad altri.
I tumori infantili, inclusa la leucemia, hanno le loro caratteristiche, in primo luogo che il bambino è portatore di questa malattia. Ciò comporta un grande onere psicologico sia per i genitori stessi che per il medico curante. La leucemia è tumore maligno sangue, dove l'ematopoiesi è danneggiata. Ciò significa che il tumore colpisce i globuli, compresi i globuli rossi, i globuli bianchi e le piastrine. Sebbene queste cellule del sangue siano prodotte nel midollo osseo, sono completamente inoperabili e quindi causano sintomi specifici questa malattia.
• Scarlattina: le cause della malattia
L'agente eziologico della malattia, come già accennato, è lo streptococco di gruppo A, che è anche la causa di altre infezioni da streptococco: tonsillite, tonsillite cronica, reumatismi, glomerulonefrite acuta, streptoderma, erisipela e altre malattie altrettanto pericolose.
• Come funziona la scarlattina?
I tumori variano notevolmente nei bambini e il loro trattamento è diverso. Tumori dentro infanzia molto maligni, così maligni che crescono molto rapidamente, ma rispondono al trattamento rispetto ai tumori adulti. La storia dell'oncologia pediatrica si scrive poco dopo il sec.
Le cause della leucemia nei bambini sono un cambiamento nel numero o nella struttura dei cromosomi cellule cancerogene sangue. Il primo cambiamento può avvenire dopo lo IUD, che però non è sufficiente per la malattia. Il più comune di questi primi cambiamenti è virale o malattie batteriche, che può approfondire i cambiamenti nei cromosomi.
Lo streptococco beta-emolitico di gruppo A tossico di solito colonizza il rinofaringe, a volte la pelle, provocando alterazioni infiammatorie locali (tonsillite, linfoadenite regionale). L'esotossina da esso prodotta provoca sintomi di intossicazione generale (avvelenamento) ed esantema nel corpo.
In condizioni favorevoli per la crescita e la riproduzione dei microbi, lo streptococco provoca una componente settica, che si manifesta con otite, linfoadenite, setticemia. Un ruolo importante nello sviluppo delle patologie della malattia è svolto dai meccanismi allergici coinvolti nell'insorgenza e nello sviluppo di complicanze manifestate in periodo tardo malattie. Spesso, lo sviluppo di complicanze della scarlattina è direttamente correlato alla reinfezione o alla superinfezione da streptococco.
Sfortunatamente, la leucemia appartiene al posto della presunta lista di tumori che si verificano nei bambini. La leucemia nei bambini, come negli adulti, può essere suddivisa in decorso clinico per tipi cellulari acuti e cronici e mieloidi e linfoblastici. Le statistiche mostrano che fino al 95% di tutte le leucemie nei bambini lo sono leucemia acuta. Il tipo più comune di leucemia nei bambini è la leucemia linfoblastica acuta. Ogni anno nella Repubblica Ceca vengono diagnosticati e curati da 60 a 70 bambini di età compresa tra 2 e 5 anni.
Fattori di rischio per la leucemia infantile
Il secondo posto è occupato da acuto leucemia mieloide. Queste forme di leucemia si verificano rapidamente, cioè in modo acuto, spesso in piena salute entro giorni o settimane. Leucemia cronica raro nella popolazione pediatrica. I fattori di rischio per la leucemia infantile nei bambini sono noti da molto tempo e dovrebbero pertanto essere evitati. I fattori di rischio includono radiografie ripetute durante la gravidanza e alcuni sostanze chimiche come citostatici, pesticidi, insetticidi, benzene e solventi organici.
• Dov'è la fonte dell'infezione?
"Reservoir", la fonte dell'infezione è una persona malata di tonsillite, scarlattina o altro forme cliniche infezione respiratoria da streptococco. E, inoltre, la scarlattina, le ragioni della sua diffusione sono portatori "sani" dell'infezione - streptococchi di gruppo A.
Per altri, il paziente è più pericoloso nei primi giorni della malattia. Il contatto con lui diventa relativamente sicuro il più delle volte dopo 3 settimane dall'inizio della malattia, cioè tutte e 3 le settimane è contagioso per gli altri. Per quanto riguarda i portatori di streptococco di gruppo A, questo è un fenomeno diffuso tra la popolazione (secondo le statistiche, il 15-20% della popolazione media sana è portatore). Molti dei portatori, senza nemmeno sospettarlo, sono in grado di isolare l'agente eziologico dell'infezione per un periodo di tempo molto lungo - mesi e persino anni, essendo venditori ambulanti.
I sintomi della leucemia nei bambini sono molto simili a quelli negli adulti. Tipico affaticamento, perdita di peso, intensa sudorazione notturna anche se il bambino non ha un'infezione e prestazioni ridotte. Altri sintomi includono pelle pallida e membrane mucose, sintomi di sanguinamento, perdita di appetito, febbre, dolore intenso nelle articolazioni e nelle ossa. Potrebbe esserci anche dolore all'addome dovuto all'ingrossamento del fegato e della milza. Tipico è l'ingrossamento dei linfonodi, che sono palpabili sotto le ascelle, all'inguine e nella gola.
I ragazzi spesso sperimentano un doloroso ingrossamento dei testicoli, spesso solo uno. Le infezioni sono molto gravi e difficilmente rispondono al trattamento antibiotico. La prima linea di trattamento per la leucemia infantile è costituita da regimi chemioterapici intensivi, una combinazione di diversi citostatici efficaci e cure di supporto. I citostatici sono farmaci che bloccano la crescita e la crescita delle cellule tumorali. Tuttavia, distrugge anche le cellule dei tessuti sani, che sono alla base di numerosi effetti collaterali. Questi farmaci sono spesso combinati con corticosteroidi.
• Meccanismo di distribuzione della scarlattina.
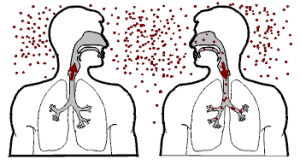
Il meccanismo di trasmissione dell'infezione è l'aerosol, nell'aria. Di norma, l'infezione si verifica in caso di contatto ravvicinato prolungato con un portatore o un paziente. L'infezione è possibile anche per contatto (attraverso oggetti domestici e mani contaminate) e per via alimentare dell'infezione (attraverso il cibo).
Questo trattamento richiede solitamente due anni. A causa del rischio di lesioni cerebrali traumatiche da cellule del sangue tumorali, gli agenti chemioterapici vengono iniettati direttamente nel liquido cerebrospinale e il paziente viene sottoposto a radioterapia alla testa. Se il trattamento fallisce, è disponibile un donatore adatto per il trapianto di midollo osseo.
Conseguenze della terapia leucemica nei bambini
A causa della gravità della malattia e del trattamento intensivo, spesso aggressivo, le conseguenze del trattamento possono verificarsi prima o poi. Questo è fondamentalmente un ritardo della crescita durante il trattamento. Tuttavia, il bambino soffrirà di questa carenza non appena avrà terminato il trattamento. A causa dell'uso dei corticosteroidi, ma soprattutto dell'immobilità del paziente, l'obesità è più comune in questi bambini. Pertanto, gli sport ricreativi sono raccomandati per questi bambini. Inoltre, potremmo riscontrare fratture più frequenti o trombosi venosa a causa dell'inserimento a lungo termine di un catetere venoso centrale.
La scarlattina ha un'alta prevalenza, perché la naturale suscettibilità delle persone a questa infezione è molto alta. La scarlattina si verifica in persone che non hanno un'immunità antitossica quando "catturano" ceppi tossigeni di batteri che producono tossine eritrogene come i tipi A, B e C. Dopo infezione passata Nel corpo viene prodotta l'immunità specifica del tipo, cioè una persona non sarà più infettata da questa infezione. Tuttavia, se c'è un'infezione da streptococchi di gruppo A, ma un sierotipo leggermente diverso, come si suol dire, è possibile una reinfezione.
I ragazzi spesso soffrono anche di infertilità. Consigliato per le ragazze preparazioni ormonali durante il trattamento. Fino al 90% dei casi può essere trattato con successo terapia intensiva. La terapia aggressiva danneggia non solo le cellule malate, ma anche le cellule sane. Pertanto, è importante monitorare il bambino del bambino per il resto della sua vita. Sono essenziali controlli regolari sullo stato di salute e sullo stato di salute di un midollo osseo sano.
I tumori durante l'infanzia sono rari, ma nonostante il successo medicina moderna, è una delle cause di mortalità infantile nei paesi sviluppati, proprio dietro gli infortuni. I bambini con leucemia acuta, se non curati, sopravvivono solo pochi mesi. È importante non sottovalutare i cambiamenti nella salute di tuo figlio. È necessaria una diagnosi rapida, come una visita tempestiva dal medico e un semplice prelievo di sangue da cui è possibile diagnosticare la leucemia. Il trattamento è individuale e viene effettuato in centri specializzati di oncologia pediatrica.
• Principali segni epidemiologici della scarlattina.
La malattia è onnipresente, ma più comune nelle regioni dove il clima è temperato e freddo, cioè alle nostre latitudini. Fondamentalmente, il livello generale della malattia e la sua dinamica, valutando l'incidenza a lungo termine e mensile della scarlattina, determina esattamente la scarlattina nei bambini. età prescolare che frequentano gruppi organizzati: asili nido, gruppi educativi, circoli, ecc. Ogni anno, la scarlattina nei bambini che frequentano gli istituti per bambini si verifica più spesso 3-4 volte rispetto ai bambini cresciuti a casa. Questa differenza è più pronunciata nei bambini dei primi 2 anni della loro vita: il livello della malattia è 6-15 volte più alto e già tra i bambini di 3-6 anni è meno evidente. In questi stessi gruppi di età si osservano anche gli indicatori più alti del cosiddetto portatore di batteri "sano".
La fonte dell'infezione può essere una persona malata, un orfano o un portatore, quindi se compare la scarlattina, tutti i membri della famiglia dovrebbero essere controllati per vedere se sono portatori. Spesso un bambino viene infettato da un adulto o da un altro bambino, anche lui con mal di gola.
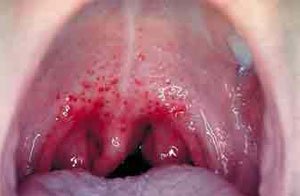
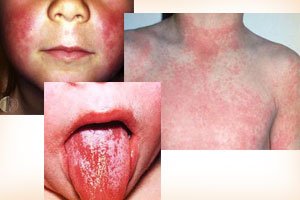
Scarlattina - un'eruzione cutanea caratteristica
Nella prima fase della malattia, l'angina pectoris è spesso la prima diagnosi del medico. Il tempo di incubazione va da 2 a 4 giorni dopo il contatto con il paziente - dopo questo tempo compaiono i primi sintomi, molto vicini ai sintomi dell'angina pectoris. Mal di gola tonsillite febbre alta fino a 40 gradi circondata dalla lingua, che dopo 2-3 giorni di colore cremisi può svilupparsi male alla testa, stomaco e vomito. La tipica scarlattina, che si manifesta solo 2-3 giorni dopo l'inizio della febbre, è un'eruzione cutanea. Puntini rossi sulla pelle compaiono dai perni.
Caratteristica della scarlattina è la connessione con malattie che la precedono, in particolare con tonsillite e altre infezioni respiratorie da streptococco. Più alto livello l'incidenza si verifica nel periodo autunno-inverno-primavera.
• Cosa succede quando vieni infettato dalla scarlattina
Attraverso le membrane mucose del rinofaringe e della faringe, questo agente patogeno entra nel corpo umano, in casi rari l'infezione si verifica attraverso la pelle danneggiata o le mucose degli organi genitali.
L'eruzione cutanea è come il velluto e può essere pruriginosa, con vesciche sul petto, sui gomiti e sulle ginocchia. È più evidente sul petto, sull'addome, sui glutei e sull'inguine. L'eruzione cutanea sembra che qualcuno abbia strofinato la pelle colpendola con una spazzola metallica. Eruzione cutanea dal rosa chiaro al rosso. L'eritema appare sulle guance, ma la pelle intorno alla bocca e al naso rimane pallida, caratteristica della scarlattina.
Un altro caratteristica l'eruzione cutanea con scarlattina è la fragilità dei piccoli vasi - linee di pasta formate in pieghe naturali. L'intensità e la durata dell'eruzione cutanea varia. Quando l'eruzione cutanea scompare, la pelle inizia a staccarsi prima sul viso, poi sul petto e infine sulle braccia e sulle gambe - a volte capita che l'esfoliazione della pelle confermi la diagnosi. A quel tempo, la pelle è solitamente secca.
Un focolaio infiammatorio-necrotico si forma nel sito di colonizzazione dei batteri. L'intossicazione infettiva (avvelenamento) si sviluppa principalmente a causa dell'ingresso nel sangue della tossina streptococcica eritrogena (in medicina, la tossina di Dick) e dell'azione del peptidoglicano parete cellulare. Successivamente, questo porta a un'espansione in tutti gli organi dei piccoli vasi, comprese le mucose e la pelle, con conseguente eruzione cutanea caratteristica.
Scarlattina - trattamento, quale antibiotico
La scarlattina ti tratta con gli antibiotici. È importante somministrare al bambino gli antibiotici esattamente come prescritto dal medico e alla dose completa. Quando un bambino è molto febbricitante, somministragli paracetamolo o ibuprofene come indicato dal medico o dal produttore. A volte, nonostante la terapia medica, la temperatura persiste: questo può essere provato con rimedi casalinghi, come preparare salviettine umidificate a una temperatura di due o più volte al di sotto della temperatura corporea. Questa copertura è coperta con un asciugamano o una coperta e dopo circa 20 minuti si cambia.
In futuro, il corpo sintetizza e accumula anticorpi antitossici che legano le tossine dell'infezione e le manifestazioni di tossicosi diminuiscono e l'eruzione cutanea scompare gradualmente. Nei punti dell'eruzione cutanea, la pelle diventa cornea, si forma una crosta e, dopo l'estinzione dell'eruzione scarlattina, la pelle si stacca. La connessione delle cellule cheratinizzate negli strati spessi della pelle è piuttosto forte, quindi il peeling sui palmi delle mani e sulle piante dei piedi ha un carattere lamellare di grandi dimensioni.
Alla fine del trattamento, il medico deve consultare un medico - dopo possibili complicazioni visita di controllo richiesta. Poiché la scarlattina ha un forte effetto tossico, l'eruzione cutanea può essere accompagnata da disturbi cardiaci, miocardite, perdita di coscienza e soffio al cuore; Il fegato e la milza sono ingrossati e il mal di gola è difficile da vedere. Al contrario, la scarlattina settica è caratterizzata da grandi cambiamenti nella gola, infiammazione dei linfonodi cervicali. Possono comparire convulsioni alla bocca, germi orali, batteri e sepsi.
Scarlet: prendersi cura di un bambino malato
Complicazioni della scarlattina includono. Glomerulonefrite artrite febbre reumatica linfoadenite. . La febbre è spesso molto sudata, quindi sia il pigiama che la biancheria da letto vengono cambiati frequentemente. Non dimenticare di arieggiare regolarmente l'appartamento. Se tuo figlio non ha appetito, non costringerlo a mangiare. È importante che tuo figlio beva importo richiesto liquidi. Possono essere, ad esempio, tisane addolcito con miele o zuppa leggermente riscaldata. I liquidi non devono essere né troppo caldi né troppo freddi.
• Scarlattina negli adulti e nei bambini: possibili complicanze della malattia
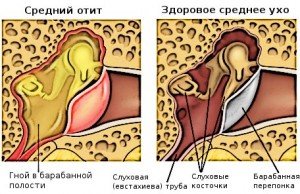
Più complicazioni frequenti la scarlattina è una linfoadenite necrotica e purulenta, otite media purulenta, e inoltre, complicazioni allergiche infettive, che spesso si verificano quando la scarlattina nei pazienti adulti, nella forma glomerulonefrite diffusa, miocardite. Possibile ulteriore infiammazione dei seni paranasali, orecchio medio, reumatismi.
Quando il tuo bambino non soffre più di mal di gola, dagli pasti nutrienti dalla consistenza semiliquida e cremosa. La scarlattina è un diverso tipo di acne. Infettivo acuto malattia infettiva associato all'infanzia. Nel periodo autunno-inverno la scarlattina è prevalentemente prescolare. La malattia provoca sintomi tossici, e nel periodo tardivo può anche portare a disturbi immunologici.
La scarlattina classica si sviluppa solo nelle persone che sono suscettibili alle tossine, il che significa che non hanno resistenza contro di loro. I pazienti con infezione insufficiente sono angioedema da streptococco. La scarlattina colpisce principalmente i bambini in età prescolare e età scolastica, e il picco della malattia si osserva principalmente in autunno, inverno e all'inizio della primavera. Le epidemie locali si verificano molto spesso negli asili e nelle scuole. La scarlattina non si osserva nei bambini di età inferiore ai 6 mesi, poiché hanno un'immunità passiva dovuta al trasferimento di anticorpi specifici durante la gravidanza.
Di conseguenza, la scarlattina negli adulti e nei bambini provoca spesso lo sviluppo di ipersensibilità, fissazione e formazione di complessi immunitari, reazioni autoimmuni, disturbi del sistema emostatico. Nella maggior parte dei casi, queste manifestazioni sono la causa dello sviluppo di arterite, glomerulonefrite, endocardite e altre complicanze immunopatologiche.
Dalle formazioni linfatiche situate nella membrana mucosa dell'orofaringe, i patogeni streptococcici entrano nel vasi linfatici a regionale I linfonodi. Lì si accumulano, accompagnando la loro riproduzione con reazioni infiammatorie con focolai necrotici e focolai di infiltrazione leucocitaria. Se non si interrompe lo sviluppo della malattia in questa fase, in alcuni casi ciò può portare alla penetrazione agenti patogeni v vari organi e sistemi corporei, alla formazione di processi purulento-necrotici in essi. Tutto ciò alla fine può provocare linfoadenite purulenta, otite media, lesioni tessuto osseo nella zona delle tempie, seni temporali, solido meningi, eccetera.
• Scarlattina: sintomi di cura
Il periodo di incubazione della scarlattina può durare da 1 a 10 giorni. Sintomi tipici la scarlattina è un esordio acuto della malattia, a volte nelle primissime ore della malattia la temperatura corporea sale a numeri elevati, fino a 40 gradi. I segni di accompagnamento della scarlattina sono malessere, mal di testa, debolezza, tachicardia e talvolta dolore addominale. In caso di febbre alta nei primi giorni di malattia, i pazienti sono eccessivamente eccitati, mobili ed euforici, o, al contrario, incredibilmente letargici, assonnati e apatici. A causa della grave intossicazione del corpo, si verifica spesso il vomito. Tuttavia, va sottolineato che il decorso moderno della scarlattina può differire in assenza alta temperatura corpo.
• Scarlattina: sintomi di infiammazione della laringe.
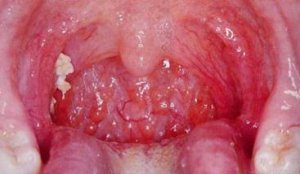
Molto rapidamente c'è un dolore alla gola durante la deglutizione. Segni pronunciati di scarlattina, che non consentono di confonderla con mal di gola e altre malattie simili nei sintomi, sono una brillante iperemia diffusa delle tonsille, degli archi, del palato molle, dell'ugola e parete posteriore faringe, la cosiddetta "faringe fiammeggiante", che è impossibile non notare quando si esaminano i pazienti. L'iperemia è molto più intensa nella scarlattina nei bambini e negli adulti che nei casi di angina catarrale ordinaria, mentre è nettamente limitata dove le mucose passano al palato duro.
È anche possibile formare tonsillite follicolare-lacunare: su tonsille allargate, molto allentate e iperemiche, si formano depositi mucopurulenti, a volte fibrinosi o addirittura necrotici, sotto forma di focolai separati e diffusi. Allo stesso tempo, si sviluppa la linfoadenite regionale; alla palpazione, i linfonodi cervicali anteriori sono densi e dolorosi.
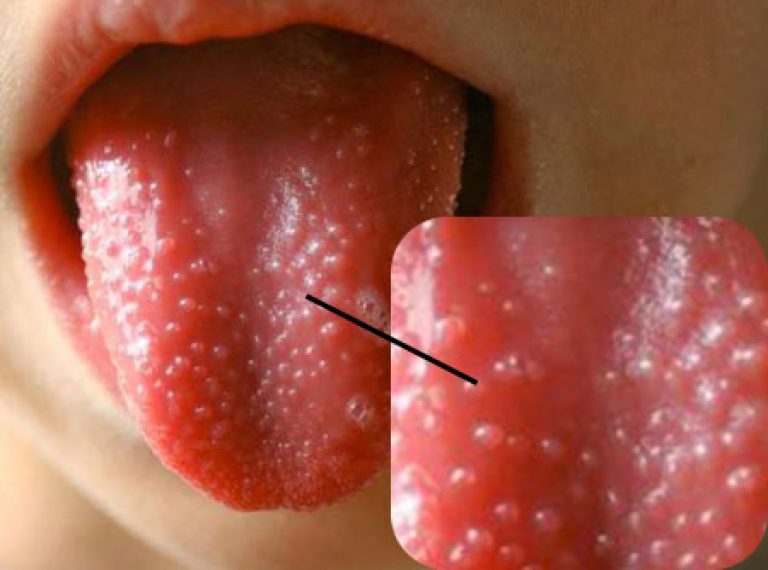
La diagnosi di scarlattina non pone alcuna difficoltà entro il 4-5° giorno di malattia. Poiché la lingua, che era stata inizialmente ricoperta da un rivestimento bianco-grigiastro, a questo punto è schiarita, diventando di un rosso brillante, piuttosto uniforme di lampone, con papille ipertrofiche. Cioè, il sintomo più sorprendente della scarlattina è la "lingua cremisi". Nei casi flusso pesante la scarlattina, un tale colore "lampone" si nota anche sulle labbra del paziente. Nello stesso periodo di tempo, i segni dell'angina iniziano a regredire, sebbene la scomparsa delle incursioni necrotiche avvenga molto più lentamente.
Appare la scarlattina e sistema cardiovascolare, accompagnato da tachicardia sullo sfondo di moderatamente elevata pressione sanguigna.
• Sintomi della scarlattina: esantema scarlattina.
L'esantema scarlatto, come lo chiamano i medici, o semplicemente un'eruzione cutanea, appare nel 1-2° giorno di malattia. Un'eruzione cutanea è un segno diagnostico molto importante della scarlattina. In primo luogo, sulla pelle del viso, del collo e anche della parte superiore del corpo compaiono piccoli elementi puntinati, dopodiché l'eruzione cutanea si diffonde rapidamente a tutte le superfici delle pieghe degli arti, a superficie interna cosce, ai lati dell'addome e del torace. Nella maggior parte dei casi, il dermografismo bianco è chiaramente visibile.
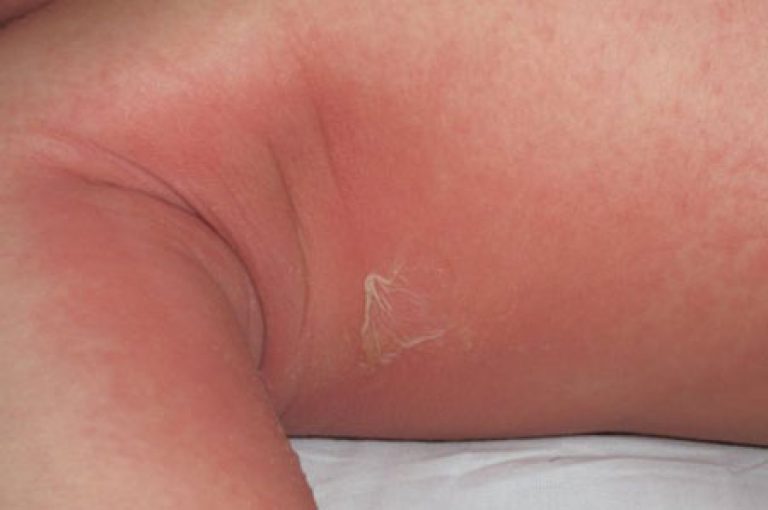
Una caratteristica della scarlattina è un ispessimento dell'eruzione cutanea in punti di pieghe naturali sulle pieghe della pelle sotto forma di strisce rosso scuro, ad esempio nei gomiti, nelle ascelle, nelle pieghe inguinali (sintomo di Pastia). In alcuni punti, elementi abbondanti finemente punteggiati possono fondersi completamente, creando un'immagine di eritema continuo.
L'eruzione cutanea sul viso si trova solitamente sulle guance e, in misura molto minore, sulle tempie e sulla fronte. Allo stesso tempo, il triangolo nasolabiale è assolutamente privo di eruzioni cutanee ed è caratterizzato da pallore (sintomo di Filatov).
Un segno caratteristico della scarlattina è anche un "sintomo del palmo" - se premuto con il palmo della mano sulla pelle, l'eruzione cutanea scompare temporaneamente in questo punto.
Come risultato della maggiore fragilità dei vasi sanguigni, sono possibili piccole emorragie puntiformi sulla pelle nei punti delle pieghe articolari e attrito o schiacciamento della pelle da parte degli indumenti. Per la scarlattina sono caratteristici anche i sintomi della gomma e del laccio emostatico (Konchalovsky-Rumpel-Leede). In alcuni casi, la tipica eruzione cutanea da scarlattina può essere riempita da piccole vescicole ed elementi maculo-papulari.
Tra le altre cose, l'eruzione cutanea può apparire in ritardo, solo nel 3-4° giorno di malattia, o non apparire affatto.
Di norma, entro il 3-5 ° giorno lo stato di salute del paziente migliora in modo significativo, la temperatura corporea inizia gradualmente a diminuire. L'eruzione cutanea diventa pallida, scompare gradualmente e cambia entro la fine della prima settimana, l'inizio della 2a, desquamazione finemente squamosa della pelle (peeling a lamelle larghe sulla pianta dei piedi e sui palmi delle mani).
L'intensità dell'eruzione cutanea e la tempistica della sua scomparsa variano. A volte, nei casi di un decorso lieve della malattia, un'eruzione cutanea scarsa scompare poche ore dopo la sua comparsa. Per quanto riguarda la gravità del peeling cutaneo e la sua durata, dipende direttamente dall'abbondanza dell'eruzione cutanea precedente.
• Forme "speciali" di scarlattina
Esistono tre forme principali di scarlattina, che differiscono per focolai, sintomi e decorso della malattia da una malattia comune.
• Scarlattina extrabuccale.
Attualmente, questa forma della malattia è piuttosto rara. Le porte dell'infezione in questo caso sono i luoghi delle lesioni cutanee: ferite, ustioni, focolai di streptoderma e così via. L'eruzione cutanea si diffonde in tutto il corpo dal punto in cui l'agente patogeno ha messo radici. Un'altra caratteristica di questa forma della malattia è l'assenza alterazioni infiammatorie nell'orofaringe e nei linfonodi cervicali.
• Forme cancellate di scarlattina.
Tale scarlattina negli adulti è più comune. Le forme cancellate della malattia sono caratterizzate da lievi sintomi tossici generali, alterazioni dell'orofaringe di natura catarrale, un'eruzione cutanea scarsa, pallida e che scompare rapidamente. Allo stesso tempo, la scarlattina negli adulti a volte può manifestarsi in una forma molto grave, la cosiddetta tossico-settica.
• Scarlattina tossico-settica.
Questa forma della malattia si sviluppa raramente, fortunatamente, e, di regola, negli adulti è la scarlattina. È caratterizzato da una rapida insorgenza con ipertermia, rapido sviluppo insufficienza vascolare(polso filettato, calo della pressione sanguigna, toni cardiaci attutiti, estremità fredde), spesso con comparsa di emorragie sulla pelle. Nei giorni successivi a questi sintomi si aggiungono complicanze infettive-allergiche (danni al cuore, ai reni, alle articolazioni) o complicanze settiche (otite media, linfoadenite, tonsillite necrotica, ecc.).
• Scarlattina e gravidanza
Durante la gravidanza, una donna può anche essere infettata dalla scarlattina, come in qualsiasi altro periodo della sua vita, perché è abbastanza probabile il contatto con un portatore o pazienti con scarlattina. La scarlattina durante la gravidanza minaccia qualsiasi donna che non ha un'immunità specifica a questa infezione.
• Scarlattina e gravidanza: sintomi.

Per quanto riguarda la domanda "scarlattina e gravidanza, sintomi", sono le stesse di tutti gli altri casi. E dipendono dal grado, dalla complessità dell'infezione e dal decorso di una particolare forma della malattia. Questo è:
- 1. febbre, febbre;
- 2. malessere, cefalea, debolezza, tachicardia;
- 3. intossicazione del corpo (la scarlattina durante la gravidanza è spesso caratterizzata da vomito);
- 4. mal di gola, "gola fiammeggiante";
- 5. sviluppo di sintomi di tonsillite purulenta;
- 6. "lingua cremisi";
- 7. eruzione cutanea caratteristica.
• Effetto della scarlattina sulla gravidanza.
La scarlattina durante la gravidanza è un fenomeno spiacevole e pericoloso. Innanzitutto perché la scarlattina viene trattata principalmente con antibiotici, cosa del tutto inaccettabile durante la gravidanza, soprattutto nel primo trimestre. Durante la formazione del feto, gli antibiotici sono rigorosamente controindicati, poiché sono possibili deviazioni patologiche nello sviluppo degli organi del futuro uomo.
L'effetto della scarlattina sulla gravidanza nelle sue fasi iniziali spesso si traduce in un aborto spontaneo o semplicemente in un aborto spontaneo. Scarlattina durante la gravidanza per di più date successive procede con previsioni più ottimistiche. Nel secondo trimestre gli antibiotici sono già consentiti, ma in un modo o nell'altro, dopo il recupero della potenziale madre, saranno necessari ulteriori esami e ultrasuoni fetali.
L'impatto negativo della scarlattina sulla gravidanza può causare problemi come gravidanza prematura, ipossia intrauterina del feto, complicazioni durante il parto, polmonite nel neonato.
Tuttavia, la sensibilità a questo patogeno, cioè il rischio di ammalarsi, diminuisce significativamente dopo 20 anni. Inoltre, l'immunità dopo la scarlattina una volta sofferta è abbastanza persistente, il che significa che se una donna era malata di scarlattina, in effetti, non ha nulla di cui aver paura: lo stesso agente patogeno non la prenderà una seconda volta.
• Scarlattina e gravidanza: trattamento.
Il trattamento della scarlattina viene effettuato con antibiotici della serie delle penicilline, l'eritromicina, che non sono controindicati nelle donne in gravidanza dopo un periodo di 12 settimane.
Di norma, il trattamento della scarlattina durante la gravidanza consiste in un rigido riposo a letto nella prima settimana di malattia e una dieta parsimoniosa. È indispensabile bere molta acqua in modo che le tossine vengano rimosse dal corpo il prima possibile. Anche per il trattamento della scarlattina durante la gravidanza è prescritto terapia locale sotto forma di gargarismi con una soluzione di furacilina, calendula, decotto di camomilla, eucalipto e altre sostanze naturali.
Se necessario, viene prescritto il trattamento della scarlattina durante la gravidanza con antibiotici, il più sicuro per l'uso durante la gravidanza. Inoltre, è consigliato ammissione obbligatoria preparati vitaminici e fortificanti.
La stessa scarlattina non influisce sulle condizioni del feto, inoltre, la malattia forma lieve, non minaccia nulla e anche le condizioni di una donna incinta.
Pertanto, per la salute di una donna e di un bambino, nella stragrande maggioranza dei casi, la prognosi è favorevole. Tuttavia, sono necessarie la supervisione obbligatoria di uno specialista e la determinazione delle tattiche di terapia e gestione della gravidanza in futuro.
• Diagnosi di scarlattina
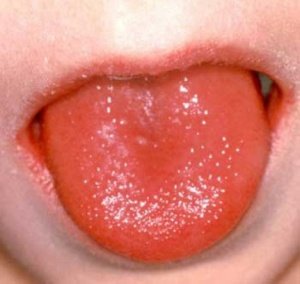
È importante distinguere la scarlattina da morbillo, rosolia, dermatite medicinale, pseudotubercolosi. In rari casi è necessario differenziare lo sviluppo dei depositi fibrinosi, soprattutto quando vanno oltre le tonsille, dalla difterite.
• Controllo medico.
Principale caratteristiche la scarlattina per la visita medica è:
- 1. "faringe fiammeggiante" (iperemia diffusa e luminosa dell'orofaringe), che presenta una forte limitazione nel punto in cui la mucosa passa al palato duro;
- 2. "lingua cremisi" - lingua rossa brillante, uniforme cremisi con papille ipertrofiche;
- 3. gli elementi dell'eruzione cutanea sono a punta, ispessimento dell'eruzione cutanea nei punti delle pieghe e sulle pieghe della pelle sotto forma di strisce rosso scuro;
- 4. pronunciato dermografismo nettamente bianco;
- 5. "sintomo del palmo" - quando si preme con il palmo della mano sulla pelle, l'eruzione cutanea scompare per un po', sintomi endoteliali positivi;
- 6. pallore del triangolo nasolabiale;
- 7. dopo la scomparsa dell'eruzione cutanea, al suo posto appare un peeling cutaneo finemente squamoso o a lamelle larghe sulle piante dei piedi e sui palmi delle mani.
• Diagnosi di laboratorio della scarlattina.
La diagnosi di scarlattina in laboratorio viene effettuata utilizzando un esame del sangue. Si notano cambiamenti nell'emogramma, che sono tipici di un'infezione batterica: leucocitosi, aumento della VES, neutrofilia con uno spostamento a sinistra della formula dei leucociti.
L'isolamento diretto del patogeno è estremamente raro, poiché il quadro clinico della malattia è molto caratteristico e notevole e la diffusione dei batteri in persone sane e pazienti con altre forme infezione da streptococco molto ampio. Per la diagnosi rapida della scarlattina, viene utilizzato RCA, che rileva gli antigeni streptococcici.
• Trattamento della scarlattina

Il trattamento viene effettuato principalmente a casa, allo stesso modo dell'angina. Puoi conoscere in dettaglio i metodi per trattare la scarlattina nell'articolo:.
Solo i pazienti che hanno una forma grave e moderata della malattia sono soggetti al ricovero. Vengono ricoverati anche coloro che hanno bambini dai 3 mesi ai 7 anni di età e bambini delle scuole elementari che non hanno precedentemente avuto la scarlattina. Questo viene fatto al fine di prevenire e prevenire l'infezione da scarlattina in famiglia.
Un paziente con scarlattina deve essere isolato in una stanza separata dal resto della famiglia. Dovrebbe avere stoviglie separate, asciugamani, ecc.
L'isolamento del paziente può essere interrotto dopo il recupero, ma non prima di 10 giorni dall'inizio della malattia. Per quanto riguarda i bambini in visita che hanno avuto la scarlattina, le scuole dell'infanzia e primarie, è consentita solo dopo un ulteriore isolamento del bambino a casa per 12 giorni dopo la guarigione.
I bambini che erano in contatto con il paziente, ma non soffrivano di scarlattina, non possono entrare nell'équipe per una settimana dopo il contatto e, se sono rimasti con il paziente per l'intero periodo della malattia, l'isolamento dall'équipe dovrebbe durano fino a 17 giorni.
Qualcosa in più sulla scarlattina nei bambini:
Cos'è? La scarlattina nei bambini lo è malattia infantile relativo alla classe infezioni batteriche. È caratterizzato da processi infiammatori nel tessuto linfoide delle tonsille palatine, disturbi aspecifici nel sistema di termoregolazione del corpo e sindrome da intossicazione, abbondante eruzione cutanea su zone del corpo e del viso (vedi foto).
La malattia è causata da un patogeno appartenente alla classificazione dei batteri beta-emolitici della classe Streptococcus, caratterizzato da grande aggressività. Una volta all'interno del corpo, produce eritrotossine molto velenose, soprannominate in medicina "veleno rosso". Le conseguenze dell'esposizione sono uniche per questa classe di streptococco e sono dovute a processi patologici che modificano la mucosa e la pelle.
La prima descrizione della malattia risale al 1675. Il medico inglese Thomas Sydenham descrisse i sintomi dettagliati della scarlattina, ma chiamò la malattia febbre viola. E solo nel tempo iniziarono a chiamarla con il bel nome "Scarlattina" (scarlattina) scarlattina, che significa scarlatto o rosso.
I bambini sotto i 16 anni di età sono suscettibili alla malattia - neonati e bambini di un anno ammalarsi molto raramente. La malattia è trasmessa dalla più veloce e più comune di tutte le vie di infezione: quella aerea. Un bambino infetto è particolarmente pericoloso nei primi giorni di malattia.
Il batterio è in grado di rimanere attivo per molto tempo. ambiente Pertanto, tutti gli oggetti con cui il paziente è entrato in contatto possono essere contagiosi. I vettori possono essere completamente bambini sani ma sono portatori del patogeno.
Il periodo di incubazione della scarlattina varia da 2 a 7 giorni, a seconda del benessere del bambino per il periodo di infezione: presenza di infezioni respiratorie acute o patologie ORL, segni di ipotermia. Il periodo di latenza può essere esteso fino a due settimane. Ad esempio, durante il periodo di qualsiasi malattia, nel trattamento di cui vengono utilizzati gli antibiotici.
Segni di scarlattina in un bambino, eruzione cutanea
I sintomi della scarlattina nei bambini e Segni clinici dipende dalla forma della sua manifestazione:
- Foringiale o extrafaringeo, ciascuno dei quali può presentarsi con sintomi pronunciati (forma tipica) e una forma latente (atipica).
- Il processo infettivo di una tipica scarlattina può essere espresso in una forma lieve, moderata e grave del decorso, che a sua volta può manifestarsi con una predominanza di componenti espressi separatamente: tossici, settici o misti (tossici-settici).
- La forma atipica dell'infezione è caratterizzata da una manifestazione "sfocata" (subclinica) e residua (rudimentale).
Carattere generale sintomi di scarlattina nei bambini è l'inizio della malattia in forma acuta. Le prime ore sono caratterizzate da un rapido aumento della temperatura fino a 40 e oltre. Allo stesso tempo, compaiono i segni dell'effetto delle tossine dell'infezione sul corpo: nausea, vomito, sudore e mal di gola. Il tutto è accompagnato da:
- deterioramento delle condizioni del bambino;
- emicrania e debolezza;
- tachicardia e dolore addominale.
All'inizio della malattia, la febbre alta può causare eccessiva eccitabilità, mobilità, una sensazione di euforia in un bambino o viceversa - letargia, sonnolenza e apatia. Letteralmente dopo un po', le prime eruzioni cutanee compaiono sul viso e sul collo, diffondendosi gradualmente su corpo, braccia e gambe. In alcuni casi, l'eruzione cutanea potrebbe non apparire immediatamente, ma persistere per un paio di giorni.
Sintomi eruzione cutanea infettiva ha una sua particolarità, manifestandosi come eruzioni cutanee esantemiche puntate sulla pelle iperemica. È più pronunciato nell'addome inferiore, ai lati del corpo, nelle zone di flessione delle braccia e delle gambe, nelle pieghe della pelle - brillantemente saturate. Può sembrare focolai a piccole macchie o fondersi in punti eritematosi continui.
Questo è molto chiaramente espresso sulla superficie della pelle delle guance: le eruzioni cutanee fuse rosso vivo sembrano molto contrastanti rispetto alla pelle chiara del triangolo nasolabiale, che è anche ricoperta da una piccola eruzione cutanea puntata. Facendo scorrere il dito (premendo leggermente sulla guancia), puoi vedere una traccia biancastra a forma di striscia, che cambia gradualmente colore al colore della luminosità scarlatta originale (dermagrofismo bianco - sintomo caratteristico malattia).
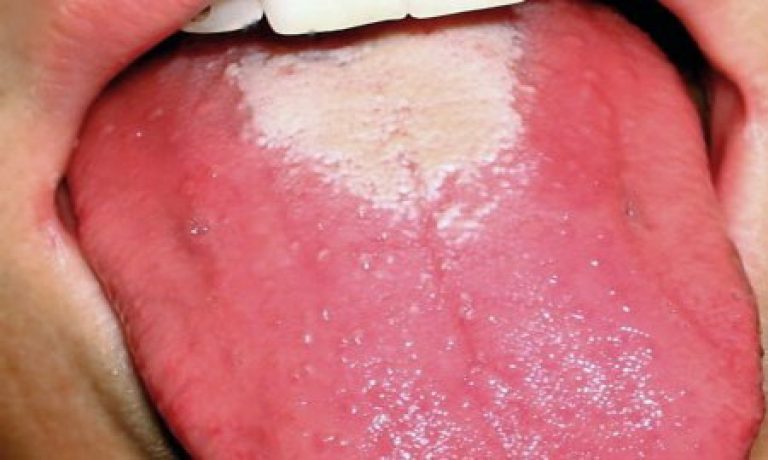
Eruzione cutanea nella scarlattina nei bambini può manifestarsi in vari modi. Piccoli tubercoli bianchi con contenuto torbido all'interno (rash miliare), in grado di fondersi e formare grandi vesciche. Localizzazione frequente - mani.
Eruzione papulare, a piccole macchie o emorragica. Con una forma latente della malattia (atipica), le eruzioni cutanee potrebbero non esserlo. Tutto dipende dalla gravità della patologia e dal grado di esposizione alle tossine streptococciche.
Dopo 5-7 giorni, lo stato di salute del paziente migliora, la temperatura inizia a diminuire, le eruzioni cutanee impallidiscono e scompaiono. Il processo di peeling fine inizia nei punti della pelle delicata (sulle pieghe, sul collo, sui lobi delle orecchie, sull'inguine), diffondendosi costantemente su tutto il corpo.
Sui palmi e piedi, l'esfoliazione è più intensa, lasciando in grandi strati. Nei bambini molto piccoli, il peeling può essere completamente assente.
Quasi sempre scarlattina accompagnata da angina, poiché la gola e il tessuto linfoide delle tonsille sono le principali vie di infezione. Ma anche se l'infezione colpisce il corpo in modo diverso, lo sviluppo dell'angina è garantito nel 99% dei casi. Una differenza speciale è dovuta a un processo infiammatorio limitato che non si estende alla membrana mucosa del palato duro e al completamento del processo entro una settimana.
Lo sviluppo della tonsillite necrotica è accompagnato da focolai necrotici di placca grigio-verde nelle aree delle tonsille. Entro la fine del 10° giorno, la condizione torna alla normalità, ma la secchezza persiste a lungo. membrana mucosa bocca, facendo sì che il bambino sia costantemente assetato. In esame cavità orale la lingua è ricoperta da un rivestimento giallo sporco.
Il terzo giorno di malattia, la placca si sposta al centro e alla lingua e acquisisce un ricco colore scarlatto con papille edematose cremisi. Questi sintomi persistono per 7-12 giorni.
Sintomi di scarlattina nei bambini, foto
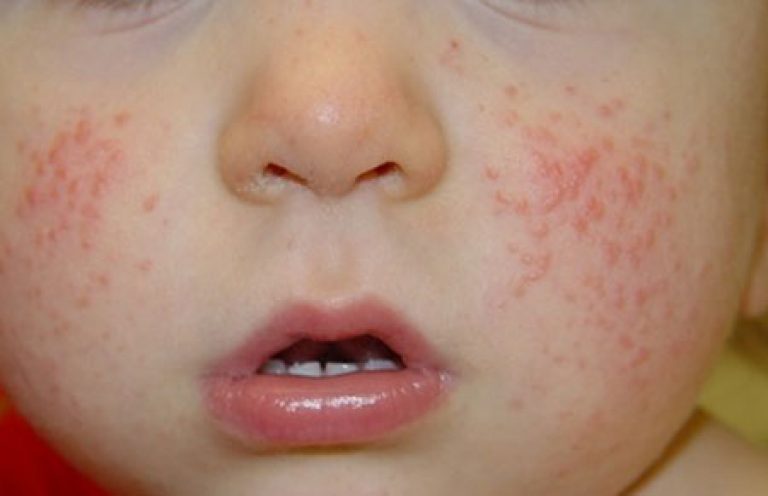
sintomi di scarlattina nei bambini piccoli, foto 4
Forma leggera
Sono caratterizzati da una condizione subfebrile moderata. I segni di ubriachezza e le eruzioni sono espressi poco. Sono accompagnati dai principali sintomi della malattia per sette giorni.
Scarlattina moderata
fluire con la manifestazione complesso completo sintomi accompagnati da grave esantema, catarrale o. I sintomi sono caratterizzati da:
- febbre forte;
- malessere e dolore alla testa;
- apatia per il cibo e vomito frequente;
- battito cardiaco accelerato;
- incursioni e necrosi in tessuti linfoidi tonsille;
- dolore durante la deglutizione;
- scarlattina abbondante.
La malattia non si sviluppa ulteriormente, dopo una settimana e mezza la condizione e la temperatura tornano alla normalità, i sintomi iniziali scompaiono.
Forme tossiche gravi, settiche e miste
Nella forma tossica grave della malattia, i sintomi si manifestano con la temperatura iperpiretica, che va fuori scala sul termometro. I pazienti perdono molto peso, si notano disturbi mentali che si manifestano:
- sintomi di sovraeccitazione, o viceversa, i pazienti sono gravemente inibiti;
- celebre vomito grave, talvolta accompagnato da convulsioni;
- sintomi meningei e sincope neurogena;
- aumento persistente della pressione sanguigna e tachicardia;
- elementi di esantema emorragico;
- tonsillite catarrale-purulenta;
- manifestazioni di ITS (shock tossico-infettivo).
Con gravi sintomi di tossicosi, si nota uno svenimento profondo: l'eruzione scarlattina diventa pallida, lasciando il posto alla cianosi della pelle, alle estremità fredde e al polso filiforme. Con la diagnosi precoce della malattia e un trattamento adeguato, sindrome da intossicazione agganciato rapidamente.
La forma settica della malattia è aggiunta da componenti asettici: fenomeni necrotici di angina con la diffusione di processi necrotici dal tessuto tonsillare al tessuto palato fine, mucosa della bocca e rinofaringe. Sviluppo accompagnatorio:
- periadenite - infiammazione dei tessuti adiacenti ai linfonodi;
- suppurazione dei linfonodi - adenoflemmone.
Il processo di deglutizione è accompagnato da un forte dolore, il bambino non è in grado di deglutire cibi e bevande. Le crepe compaiono sulle labbra a causa della secchezza della bocca e della torbidità della lingua. La respirazione attraverso il naso è difficile a causa della forte formazione di purulento secrezione mucosa. Come risultato della diffusione dell'infezione dalla gola, è possibile sviluppare sinusite purulenta e otite media, sintomi di un cuore ingrossato (cuore scarlatto).
Il recupero è lento. Dopo una settimana e mezza o la quarta, a causa dello sviluppo di ascessi metastatici (setticopiemia) o complicazioni purulente, è possibile un esito fatale.
Con una forma mista, dal quarto giorno di malattia, il decorso è accompagnato da segni misti gravi di scarlattina tossica e settica.
Forma rapida e ipertossica della malattia
La scarlattina rapida nei bambini giustifica pienamente il suo nome, sviluppandosi in modo catastrofico rapidamente, manifestandosi:
- sindrome da intossicazione grave;
- febbre con tassi elevati temperatura;
- gravi disturbi mentali;
- svenimento e stati deliranti;
- vomito abbondante e convulsioni;
- tachicardia e coma.
La vita di un bambino che è caduto in coma può essere interrotta nei primi giorni e persino nelle ore di malattia. A volte, sullo sfondo della cianosi della pelle, i principali sintomi della scarlattina sono invisibili, il che contribuisce a una falsa diagnosi.
Ipertossico - varietà emorragica - malattia rara. Eruzioni cutanee emorragiche e un'eruzione cutanea sulle mucose si uniscono alla sindrome da intossicazione. La combinazione di queste manifestazioni spesso porta alla morte.

Questo gruppo comprende diversi tipi di scarlattina, che si verificano senza sintomi evidenti della malattia, segni minori o la loro rapida scomparsa. Tali pazienti sono i più pericolosi. La diagnosi difficile contribuisce alla diffusione senza ostacoli dell'infezione. Pertanto, la probabilità di incontrare una patologia è molto più alta di quanto venga rilevata tempestivamente.
Secondo manifestazioni cliniche tali patologie di forme cancellate sono suddivise nel tipo di manifestazione residua (rudimentale), una malattia senza eruzioni cutanee e tonsillite scarlattina.
Forma residua, rudimentale è caratterizzato dal più clinico lieve foto. I sintomi principali sono lievi. Possono essere presenti i primi due giorni di malattia leggera temperatura o rimanere normale per tutta la malattia.
Nei linfonodi è possibile un leggero aumento e segni di una leggera tachicardia, seguiti da una diminuzione entro la fine della settimana. frequenza cardiaca. Di tutti i sintomi della scarlattina, la malattia può essere identificata dalla condizione della faringe, dal suo intenso rossore puntato e dal moderato sintomi del dolore durante la deglutizione del cibo.
eruzioni cutanee pelle scarso e pallido, può essere localizzato solo in alcune aree: l'addome e le superfici flessorie degli arti sotto forma di emorragie petecchiali. La pelle del triangolo nasolabiale può essere normale o leggermente pallida.
Di norma, i segni scarlatti scompaiono rapidamente. Il peeling può essere ritardato o completamente assente. I bambini che hanno avuto questo tipo di malattia possono successivamente sviluppare complicazioni sotto forma di nefrite, otite e altre malattie.
Scarlattina senza eruzione cutanea
È caratterizzato dall'assenza o dalla scarsa manifestazione del sintomo principale - eruzioni cutanee, ma con una grave manifestazione di tutti gli altri sintomi, lo sviluppo di tonsillite necrotica con complicanze purulente precoci.
Tipo di malattia extrafaringea
Molto vista rara patologia, a differenza di altre forme di scarlattina nei bambini, l'infezione si verifica a causa della penetrazione dell'agente patogeno attraverso i passaggi della ferita della pelle o della mucosa - traumi, ustioni, ferite postoperatorie, durante il parto o durante complicazioni con focolai purulenti aperti. Questi bambini non sono pericolosi per gli altri, poiché non emettono l'agente patogeno quando tossiscono o starnutiscono.
Veloce periodo di latenza(diverse ore, giorni) complica la diagnosi tempestiva. La clinica della malattia ha le sue caratteristiche: l'assenza di segni di tonsillite, reazioni infiammatorie e la manifestazione di eruzioni cutanee proprio nelle zone di penetrazione dell'agente patogeno.
Segni clinici di scarlattina nei bambini piccoli
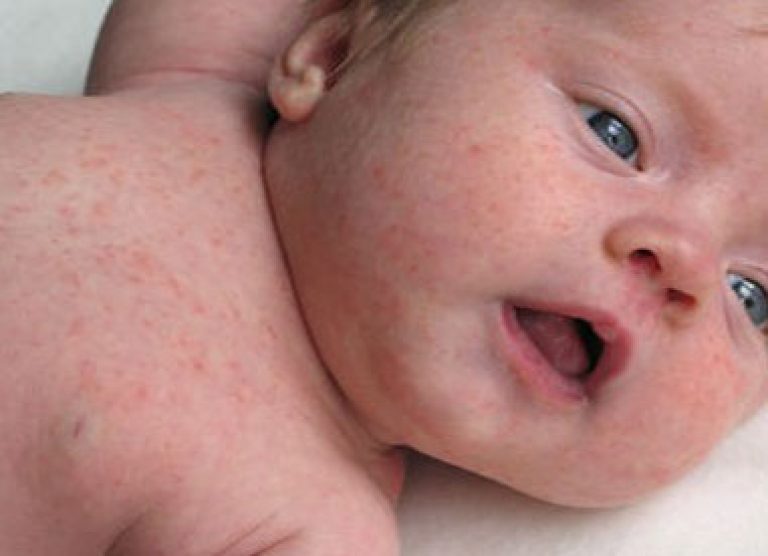
I piccoli pazienti e i bambini sono inclini alle manifestazioni del tipo settico della malattia, ma allo stesso tempo la sindrome da intossicazione si manifesta male. In alcuni casi, la malattia procede con una leggera condizione subfebrilare, scarsi segni di tonsillite e un'eruzione cutanea pallida.
Ma, in altre circostanze simili, può essere espresso da segni di tonsillite necrotica o nasofaringite, molteplici conseguenze purulento-necrotiche.
Complicazioni della scarlattina
Più gravi conseguenze la scarlattina trasferita dai bambini - sotto forma di sepsi da streptococco, adenoflemmone e mastoidite, con l'inclusione di farmaci etiotropici a base di benzilpenicillina nel programma di trattamento, è praticamente ridotta a zero. Oggi questi possono essere:
- o ;
- miocardite tossica, che si sviluppa in una fase iniziale della malattia;
- nefrite, manifestata nella seconda settimana con segni moderati di proteinuria, leucocituria, eritrocituria o cilindruria;
- e broncopolmonite;
- processi infettivi nel tessuto osseo e nel cervello.
La diagnosi precoce quando vengono rilevati i sintomi della scarlattina nei bambini, il trattamento e la prevenzione aiutano a prevenire complicazioni più gravi nel tempo.
Metodi di esame diagnostico
Per una diagnosi accurata della malattia, è necessario condurre una serie di esami diagnostici.
- Una clinica del sangue ampliata che aiuta a identificare la causa: gli indicatori della reazione di VES, leucocitosi e neutrofilia confermano o confutano la natura batterica dell'infezione.
- L'esame batteriologico conferma la diagnosi isolando il patogeno in colture di secrezione mucosa dall'orofaringe.
- Il metodo express è la tecnica più promettente che rileva, utilizzando la reazione di coagulazione, l'antigene patogeno entro mezz'ora.
Trattamento della scarlattina nei bambini, prevenzione
Con un lieve decorso della scarlattina nei bambini, il trattamento viene effettuato in regime ambulatoriale. Nei casi difficili, per evitare possibili complicazioni, i bambini vengono ricoverati in ospedale.
Sono prescritti un regime di limitazione dell'attività e una dieta fortificata equilibrata con lavorazione termica e meccanica degli alimenti. Dovrebbe essere pulito in modo morbido, non contenere componenti irritanti e non in grado di causare reazione allergica. La dieta è dominata da una dieta lattiero-vegetariana.
Come terapia farmacologica i farmaci sono ampiamente utilizzati gruppo delle penicilline. Vengono presi in considerazione il dosaggio dell'età e la tollerabilità di un particolare farmaco. Il corso del trattamento della scarlattina con antibiotici dura fino a 7 giorni.
Nelle forme tossiche con sintomi pronunciati di intossicazione, il siero antitossico viene somministrato nei primi due giorni. Per aumentare la protezione funzioni immunitarieè prescritta gamma globulina.
Quando si verificano complicazioni, trattamento terapeutico malattia causata dalla complicanza.
Prevenzione
La prevenzione della scarlattina nei bambini oggi non viene effettuata mediante vaccinazione. La profilassi specifica è la gamma globulina, che viene applicata ai bambini indeboliti che sono stati in contatto con pazienti con scarlattina.
Se il trattamento della scarlattina in un bambino con antibiotici è stato prescritto in modo tempestivo, il tempo di isolamento può durare fino a 10 giorni.
Il bambino viene dimesso dall'ospedale dopo aver fermato tutto processi infiammatori nel rinofaringe e recupero finale. I bambini sono ammessi alle istituzioni per l'infanzia dopo 12 giorni. Inoltre, nei gruppi di bambini a contatto con il paziente, viene introdotta una quarantena di una settimana.




