Патологии на сърдечно-съдовата система: видове, симптоми и лечение. Сърдечни заболявания - списък
Кръвоносната система е една от интегриращите системи на тялото. Обикновено той оптимално осигурява нуждите на органите и тъканите в кръвоснабдяването. При което нивото на системното кръвообращение се определя от:
- дейност на сърцето;
- съдов тонус;
- състоянието на кръвта - величината на нейната обща и циркулираща маса, както и реологични свойства.
Нарушенията на функцията на сърцето, съдовия тонус или промените в кръвоносната система могат да доведат до циркулаторна недостатъчност - състояние, при което кръвоносната система не отговаря на нуждите на тъканите и органите при доставката на кислород и метаболитни субстрати към тях с кръв , както и транспортирането на въглероден диоксид и метаболити от тъканите.
Основните причини за недостатъчност на кръвообращението:
- патология на сърцето;
- нарушения в тонуса на стените кръвоносни съдове;
- промени в масата на циркулиращата кръв и / или нейните реологични свойства.
Според тежестта на развитието и естеството на курса се разграничава остра и хронична циркулаторна недостатъчност.
Остра циркулаторна недостатъчност се развива в продължение на часове или дни. Най-честите причини за това могат да бъдат:
- остър миокарден инфаркт;
- някои видове аритмии;
- остра загуба на кръв.
Хронична недостатъчност на кръвообращението се развива в продължение на няколко месеца или години и причините за него са:
- хронични възпалителни заболявания на сърцето;
- кардиосклероза;
- сърдечни дефекти;
- хипер- и хипотензивни състояния;
- анемия.
Според тежестта на признаците на циркулаторна недостатъчност се разграничават 3 етапа. В стадий I, признаци на циркулаторна недостатъчност (задух, сърцебиене, венозен застой) липсват в покой и се откриват само по време на тренировка. Във II стадий тези и други признаци на циркулаторна недостатъчност се откриват както в покой, така и особено при физическо усилие. На етап III се наблюдават значителни нарушения на сърдечната дейност и хемодинамиката в покой, както и развитието на изразени дистрофични и структурни промени в органите и тъканите.
ПАТОЛОГИЯ НА СЪРЦЕТО
Основната част от различните патологични процеси, които засягат сърцето, са три групи типични форми на патология: коронарна недостатъчност, аритмии и сърдечна недостатъчност .
1. коронарна недостатъчност характеризиращ се с прекомерно търсене на миокарда от кислород и метаболитни субстрати над притока им през коронарните артерии.
Видове коронарна недостатъчност:
- обратими (преходни) нарушения на коронарния кръвен поток; те включват стенокардия, характеризираща се със силна компресивна болка в гръдната кост, в резултат на миокардна исхемия;
- необратимо спиране на кръвния поток или дългосрочно значително намаляване на кръвния поток през коронарните артерии, което обикновено завършва с миокарден инфаркт.
Механизми на сърдечно увреждане при коронарна недостатъчност.
Липса на кислород и метаболитни субстрати в миокарда при коронарна недостатъчност (ангина пекторис, миокарден инфаркт) причинява развитието на редица общи, типични механизми на увреждане на миокарда:
- нарушение на процесите на енергоснабдяване на кардиомиоцитите;
- увреждане на техните мембрани и ензими;
- дисбаланс на йони и течност;
- нарушение на механизмите за регулиране на сърдечната дейност.
Промяната в основните функции на сърцето при коронарна недостатъчност се състои предимно в нарушения на неговата контрактилна активност, показател за което е намаляването на инсулта и сърдечния дебит.
2. аритмии - патологично състояние, причинено от нарушение на сърдечния ритъм. Те се характеризират с промяна в честотата и периодичността на генериране на импулси на възбуждане или последователност на възбуждане на предсърдията и вентрикулите. Аритмиите са усложнение на много заболявания на сърдечно-съдовата система и главната причинавнезапна смърт поради сърдечна патология.
Видове аритмии, тяхната етиология и патогенеза. Аритмиите са резултат от нарушение на едно, две или три основни свойства на сърдечния мускул: автоматизъм, проводимост и възбудимост.
Аритмии в резултат на нарушение на автоматизма, т.е. способността на сърдечната тъкан да генерира потенциал за действие („импулс на възбуждане“). Тези аритмии се проявяват чрез промяна в честотата и редовността на генериране на импулси от сърцето, те могат да се проявят като тахикардияи брадикардия.
Аритмии в резултат на нарушение на способността на сърдечните клетки да провеждат импулс на възбуждане.
Има следните видове нарушения на проводимостта:
- забавяне или блокиране на проводимостта;
- ускоряване на изпълнението.
Аритмии в резултат на нарушения във възбудимостта на сърдечната тъкан.
Възбудимост- способността на клетките да възприемат действието на дразнител и да реагират на него с реакция на възбуждане.
Тези аритмии включват екстрасистоли. пароксизмална тахикардия и фибрилация (трептене) на предсърдията или вентрикулите.
Екстрасистолия- извънреден, преждевременен импулс, предизвикващ свиване на цялото сърце или неговите отдели. В този случай правилната последователност на сърдечните удари е нарушена.
Пароксизмална тахикардия- пароксизмално, внезапно увеличаване на честотата на импулсите с правилния ритъм. В този случай честотата на ектопичните импулси е от 160 до 220 на минута.
Фибрилация (трептене) на предсърдията или вентрикулите е неравномерна, непостоянна електрическа активност на предсърдията и вентрикулите, придружена от спиране на ефективната помпена функция на сърцето.
3. Сърдечна недостатъчност - синдром, който се развива при много заболявания, които засягат различни органи и тъкани. В същото време сърцето не осигурява необходимостта им от кръвоснабдяване, адекватно на тяхната функция.
Етиология сърдечната недостатъчност се свързва главно с две групи причини: директно нараняване на сърцето- травма, възпаление на мембраните на сърцето, продължителна исхемия, инфаркт на миокарда, токсично увреждане на сърдечния мускул и др., или функционално претоварване на сърцетокато резултат:
- увеличаване на обема на кръвта, която тече към сърцето и повишаване на налягането в неговите вентрикули с хиперволемия, полицитемия, сърдечни дефекти;
- получената резистентност към изтласкването на кръвта от вентрикулите в аортата и белодробната артерия, която се проявява при артериална хипертония от всякакъв произход и някои сърдечни дефекти.
Видове сърдечна недостатъчност (схема 3).
Според преобладаващо засегнатата част на сърцето:
- лявокамерна, който се развива в резултат на увреждане или претоварване на миокарда на лявата камера;
- дясна камера, което обикновено е резултат от претоварване на миокарда на дясната камера, например при хронични обструктивни белодробни заболявания - бронхиектазии, бронхиална астма, емфизем, пневмосклероза и др.
Скорост на развитие:
- Остра (минути, часове). То е в резултат на сърдечно увреждане, остър миокарден инфаркт, белодробна емболия, хипертонична криза, остър токсичен миокардит и др.
- Хронична (месеци, години). То е следствие от хронична артериална хипертония, хронична дихателна недостатъчност, продължителна анемия, хронични сърдечни заболявания.
Нарушения на сърдечната функция и централната хемодинамика. Намаляването на силата и скоростта на свиване, както и отпускането на миокарда при сърдечна недостатъчност се проявява чрез промяна в показателите на сърдечната функция, централната и периферната хемодинамика.
Основните включват:
- намаляване на удара и минутния изход на сърцето, което се развива в резултат на потискане на контрактилната функция на миокарда;
- увеличаване на остатъчния систолен кръвен обем в кухините на вентрикулите на сърцето, което е следствие от непълна систола;
БОЛЕСТИ НА СЪРДЕЧНО-СЪДОВАТА СИСТЕМА.
Схема 3
- повишено крайно диастолно налягане във вентрикулите на сърцето. Причинява се от увеличаване на количеството кръв, натрупваща се в техните кухини, нарушение на миокардната релаксация, разтягане на сърдечните кухини поради увеличаване на крайния диастоличен кръвен обем в тях:
- повишаване на кръвното налягане в онези венозни съдове и сърдечни кухини, откъдето кръвта навлиза в засегнатите части на сърцето. И така, при левокамерна сърдечна недостатъчност се повишава налягането в лявото предсърдие, белодробната циркулация и дясната камера. При деснокамерна сърдечна недостатъчност налягането се повишава в дясното предсърдие и във вените на системното кръвообращение:
- намаляване на скоростта на систолното свиване и диастолното отпускане на миокарда. Проявява се главно чрез увеличаване на продължителността на периода на изометрично напрежение и систола на сърцето като цяло.
БОЛЕСТИ НА СЪРДЕЧНО-СЪДОВАТА СИСТЕМА
Групата от заболявания на сърдечно-съдовата система се състои от такива често срещани заболявания като атеросклероза, хипертония, исхемична болест на сърцето, възпалителни заболявания на сърцето и неговите дефекти. както и съдови заболявания. В същото време атеросклерозата, хипертонията и коронарната болест на сърцето (ИБС) се характеризират в световен мащаб с най-висока заболеваемост и смъртност, въпреки че това са сравнително „млади“ заболявания и те придобиха своето значение едва в началото на 20 век. И. В. Давидовски ги нарече „болести на цивилизацията“, причинени от неспособността на човек да се адаптира към бързо напредващата урбанизация и свързаните с нея промени в начина на живот на хората, постоянни стресови влияния, нарушения на околната среда и други характеристики на „цивилизовано общество“ .
Има много общи черти в етиологията и патогенезата на атеросклерозата и хипертонията. Въпреки това, IBS което сега се счита за самостоятелно заболяване, по същество е сърдечна форма на атеросклероза и хипертония. Но поради факта, че основната смъртност е свързана именно с инфаркт на миокарда, което е същността на ИБС. съгласно решението на СЗО придоби статут на самостоятелна нозологична единица.
АТЕРОСКЛЕРОЗА
атеросклероза- хронично заболяване на големи и средни артерии (еластичен и мускулно-еластичен тип), свързано с нарушение главно на метаболизма на мазнините и протеините.
Това заболяване е изключително разпространено в целия свят, тъй като признаци на атеросклероза се откриват при всички хора на възраст над 30-35 години, въпреки че се изразяват в различни степени. Атеросклерозата се характеризира с фокални отлагания в стените на големите артерии на липиди и протеини, около които расте съединителна тъкан, което води до образуване на атеросклеротична плака.
Етиология на атеросклерозата не е напълно разкрита, въпреки че общопризнато е, че това е полиетиологично заболяване, причинено от комбинация от промени в мастно-протеиновия метаболизъм и увреждане на ендотела на интимата на артериите. Причините за метаболитни нарушения, както и факторите, увреждащи ендотела, могат да бъдат различни, но обширни епидемиологични проучвания на атеросклерозата са позволили да се идентифицират най-значимите влияния, които се наричат рискови фактори .
Те включват:
- възраст,тъй като увеличаването на честотата и тежестта на атеросклерозата с възрастта е извън съмнение;
- етаж- при мъжете заболяването се развива по-рано, отколкото при жените, и е по-тежко, по-често се появяват усложнения;
- наследственост- доказано е наличието на генетично обусловени форми на заболяването;
- хиперлипидемия(хиперхолестеролемия)- водещият рисков фактор поради преобладаването на липопротеините с ниска плътност в кръвта над липопротеините с висока плътност, което се свързва предимно с хранителните навици;
- артериална хипертония , което води до повишаване на пропускливостта на съдовите стени, включително за липопротеините, както и до увреждане на ендотела на интимата;
- стресови ситуации - най-важният рисков фактор, тъй като те водят до психо-емоционално пренапрежение, което е причина за нарушения на невроендокринната регулация на мастно-протеиновия метаболизъм и вазомоторни нарушения;
- пушене- атеросклерозата при пушачите се развива 2 пъти по-интензивно и се среща 2 пъти по-често, отколкото при непушачите;
- хормонални фактори,тъй като повечето хормони засягат нарушенията на мастно-протеиновия метаболизъм, което е особено очевидно при захарен диабет и хипотиреоидизъм. Оралните контрацептиви са близки до тези рискови фактори, при условие че са били използвани повече от 5 години;
- затлъстяване и хипотермиядопринасят за нарушаването на мастно-протеиновия метаболизъм и натрупването на липопротеини с ниска плътност в кръвта.
Пато- и морфогенезаатеросклерозата се състои от няколко етапа (фиг. 47).
Долипиден стадий характеризиращ се с появата в интимата на артериите на мастно-протеинови комплекси в такива количества, които все още не могат да се видят с просто око и в същото време няма атеросклеротични плаки.
Етап на липоидоза отразява натрупването на мастно-протеинови комплекси в интимата на съдовете, които стават видими под формата на мастни петна и жълти ивици. Под микроскоп се определят безструктурни мастно-протеинови маси, около които са разположени макрофаги, фибробласти и лимфоцити.

Ориз. 47. Атеросклероза на аортата, а - мастни петна и ивици (оцветяване със Судан III); b - фиброзни плаки с язва; в - фиброзни плаки; d - улцерирани фиброзни плаки и калцификация; д - фиброзни плаки, язви, калцификация, кръвни съсиреци.
Етап на липосклероза се развива в резултат на разрастване на съединителна тъкан около мастно-белтъчни маси и се образува фиброзна плака,която започва да се издига над повърхността на интимата. Над плаката интимата се склерозира - оформя покритие на плака,които могат да хиалинизират. Фиброзните плаки са основната форма на атеросклеротично съдово заболяване. Те се намират в местата на най-голямо хемодинамично въздействие върху стената на артерията - в областта на разклоняването и огъването на съдовете.
Етап на сложни лезии включва три процеса: атероматоза, улцерация и калцификация.
Атероматозата се характеризира с разпадането на мастно-протеинови маси в центъра на плаката с образуването на аморфен кашест детрит, съдържащ остатъци от колаген и еластични влакна на съдовата стена, холестеролни кристали, осапунени мазнини и коагулирани протеини. Средната обвивка на съда под плаката често атрофира.
Улцерацията често се предшества от кръвоизлив в плаката. В този случай покритието на плаката се разкъсва и атероматозните маси попадат в лумена на съда. Плаката е атероматозна язва, която е покрита с тромботични маси.
Калцинозата завършва морфогенезата на атеросклерозата
плаки и се характеризира с утаяване на калциеви соли в него. Има калцификация, или петрификация, на плаката, която придобива камениста плътност.
Курсът на атеросклерозата вълнообразен. При натискане на заболяването се засилва липоидозата на интимата, при отшумяване на заболяването около плаките се увеличава пролиферацията на съединителната тъкан и отлагането на калциеви соли в тях.
Клинични и морфологични форми на атеросклероза. Проявите на атеросклероза зависят от това кои артерии са засегнати. За клинична практикае от най-голямо значение атеросклеротична лезияаорта, коронарните артерии на сърцето, артериите на мозъка и артериите на крайниците, предимно ниски.
Атеросклероза на аортата- най-честата локализация на атеросклеротичните промени, които тук са най-силно изразени.
Плаките обикновено се образуват в областта, където по-малките съдове произхождат от аортата. По-засегнати са дъгата и коремната аорта, където се разполагат големи и малки плаки. Когато плаките достигнат стадия на улцерация и атерокалциноза, на техните места възникват нарушения на кръвния поток и се образуват париетални тромби. Излизайки, те се превръщат в тромбоемболи, запушват артериите на далака, бъбреците и други органи, причинявайки инфаркти. Разязвяването на атеросклеротична плака и в резултат на това разрушаването на еластичните влакна на стената на аортата може да допринесе за образуването аневризми - торбовидно изпъкналост на съдовата стена, изпълнена с кръв и тромботични маси. Разкъсването на аневризма води до бърза масивна кръвозагуба и внезапна смърт.
Атеросклерозата на артериите на мозъка или мозъчната форма е характерна за възрастни и възрастни пациенти. При значителна стеноза на лумена на артериите от атеросклеротични плаки, мозъкът постоянно изпитва кислороден глад; и постепенно атрофира. Тези пациенти развиват атеросклеротична деменция. Ако луменът на една от церебралните артерии е напълно затворен от тромб, исхемичен мозъчен инфаркт под формата на огнища на сивото му омекотяване. Засегнати от атеросклероза, церебралните артерии стават крехки и могат да се разкъсат. Появява се кръвоизлив хеморагичен инсулт, при което загива съответната част от мозъчната тъкан. Протичането на хеморагичния инсулт зависи от неговата локализация и масивност. Ако настъпи кръвоизлив в областта на дъното на IV вентрикула или изтичането на кръв се счупи странични вентрикулимозък, тогава настъпва бърза смърт. При исхемичен инфаркт, както и при малки хеморагични инсулти, които не са довели пациента до смърт, мъртвата мозъчна тъкан постепенно се разтваря и на нейно място се образува кухина, съдържаща течност - киста на мозъка. Исхемичният инфаркт и хеморагичният мозъчен инсулт са придружени от неврологични разстройства. Оцелелите пациенти развиват парализа, говорът често е засегнат и се появяват други нарушения. Когато ко-
С подходящо лечение с течение на времето е възможно да се възстановят някои от загубените функции на централната нервна система.
Атеросклерозата на съдовете на долните крайници също е по-честа при възрастните хора. При значително стесняване на лумена на артериите на краката или краката от атеросклеротични плаки, тъканите на долните крайници се подлагат на исхемия. С увеличаване на натоварването на мускулите на крайниците, например при ходене, в тях се появява болка и пациентите са принудени да спрат. Този симптом се нарича интермитентно накуцване . Освен това се отбелязва охлаждане и атрофия на тъканите на крайниците. Ако луменът на стенотичните артерии е напълно затворен от плака, тромб или ембол, при пациентите се развива атеросклеротична гангрена.
AT клинична картинаатеросклерозата може да бъде най-изразено увреждане на бъбречните и чревните артерии, но тези форми на заболяването са по-рядко срещани.
ХИПЕРТОНИЧНА БОЛЕСТ
Хипертонична болест- хронично заболяване, характеризиращо се с продължително и постоянно повишаване на кръвното налягане (АН) - систолно над 140 mm Hg. Изкуство. и диастолно - над 90 mm Hg. Изкуство.
Мъжете боледуват малко по-често от жените. Заболяването обикновено започва на 35-45 години и прогресира до 55-58 години, след което кръвното налягане често се стабилизира при повишени стойности. Понякога при млади хора се развива постоянно и бързо нарастващо повишаване на кръвното налягане.
Етиология.
Хипертонията се основава на комбинация от 3 фактора:
- хронично психо-емоционално пренапрежение;
- наследствен дефект в клетъчните мембрани, водещ до нарушаване на обмена на Ca 2+ и Na 2+ йони;
- генетично обусловен дефект в бъбречния обемен механизъм за регулиране на кръвното налягане.
Рискови фактори:
- генетичните фактори не са под съмнение, тъй като хипертонията често се предава в семейството;
- повтарящ се емоционален стрес;
- диета с висок прием на сол;
- хормонални фактори - повишени пресорни ефекти на хипоталамо-хипофизната система, прекомерно освобождаване на катехоламини и активиране на системата ренин-ангиотензин;
- бъбречен фактор;
- затлъстяване;
- пушене;
- хиподинамия, заседнал начин на живот.
Пато- и морфогенеза.
Хипертонията се характеризира със стадийно развитие.
Преходният или предклиничен стадий се характеризира с периодично повишаване на кръвното налягане. Те се причиняват от спазъм на артериолите, по време на който стената на самия съд изпитва кислороден глад, което го кара да дистрофични промени. В резултат на това се увеличава пропускливостта на стените на артериолите. Те са импрегнирани с кръвна плазма (плазморагия), която излиза извън границите на съдовете, причинявайки периваскуларен оток.
След нормализиране на нивото на кръвното налягане и възстановяване на микроциркулацията, кръвната плазма от стените на артериолите и периваскуларните пространства се отстранява в лимфната система и кръвните протеини, които са влезли в стените на кръвоносните съдове, заедно с плазмата, се утаяват. Поради многократното увеличаване на натоварването на сърцето се развива умерена компенсаторна хипертрофия на лявата камера. Ако в преходния стадий се елиминират състоянията, които причиняват психо-емоционално пренапрежение, и се проведе подходящо лечение, началната хипертония може да бъде излекувана, тъй като на този етап все още няма необратими морфологични промени.
Клинично съдовият стадий се характеризира с постоянно повишаване на кръвното налягане. Това се дължи на дълбока дисрегулация на съдовата система и нейните морфологични промени. Преходът на преходно повишаване на кръвното налягане към стабилно е свързан с действието на няколко невроендокринни механизма, сред които най-важните са рефлекторни, бъбречни, съдови, мембранни и ендокринни. Честите покачвания на кръвното налягане водят до намаляване на чувствителността на барорецепторите на аортната дъга, което обикновено осигурява отслабване на активността на симпатико-надбъбречната система и понижаване на кръвното налягане. Засилването на влиянието на тази регулаторна система и спазмите на артериолите на бъбреците стимулират производството на ензима ренин. Последното води до образуването на ангиотензин в кръвната плазма, който стабилизира кръвното налягане чрез високо ниво. В допълнение, ангиотензинът засилва образуването и освобождаването на минералкортикоиди от надбъбречната кора, които допълнително повишават кръвното налягане и също така допринасят за стабилизирането му на високо ниво.
Повтарящите се с нарастваща честота спазми на артериолите, нарастващата плазморагия и нарастващото количество утаени протеинови маси в стените им водят до хиалиноза, или партиолосклероза. Стените на артериолите се удебеляват, губят своята еластичност, дебелината им се увеличава значително и съответно луменът на съдовете намалява.
Постоянно високото кръвно налягане значително увеличава натоварването на сърцето, което води до неговото развитие компенсаторна хипертрофия (Фиг. 48, b). В същото време масата на сърцето достига 600-800 г. Постоянното високо кръвно налягане също увеличава натоварването на големите артерии, в резултат на което мускулните клетки атрофират и еластичните влакна на стените им губят своята еластичност. В комбинация с промените в биохимичния състав на кръвта, натрупването на холестерол и големи молекулни протеини в нея, се създават предпоставки за развитие на атеросклеротични лезии на големите артерии. Освен това тежестта на тези промени е много по-голяма, отколкото при атеросклероза, която не е придружена от повишаване на кръвното налягане.
Етап на органни промени.
Промените в органите са вторични. Тяхната тежест, както и клиничните прояви, зависят от степента на увреждане на артериолите и артериите, както и от усложненията, свързани с тези промени. В основата на хроничните промени в органите не е кръвообращението им, нарастващият кислороден глад и условно! тях склероза на органа с намалена функция.
По време на хипертония е от съществено значение хипертонична криза , т.е. рязко и продължително повишаване на кръвното налягане поради спазъм на артериолите. Хипертоничната криза има свой собствен морфологичен израз: спазъм на артериолите, плазморагия и фибриноидна некроза на стените им, периваскуларни диапедезни кръвоизливи. Тези промени, които се случват в такива органи като мозъка, сърцето, бъбреците, често водят пациентите до смърт. Криза може да настъпи на всеки етап от развитието на хипертонията. Честите кризи характеризират злокачествения ход на заболяването, което обикновено се среща при млади хора.
Усложнения хипертония, проявяваща се със спазъм, тромбоза на артериоли и артерии или тяхното разкъсване, водят до инфаркти или кръвоизливи в органи, които обикновено са причина за смърт.
Клинични и морфологични форми на хипертония.
В зависимост от преобладаването на увреждането на тялото или други органи се разграничават сърдечни, церебрални и бъбречни клинични и морфологични форми на хипертония.
във формата на сърце, подобно на сърдечната форма на атеросклероза, е същността на коронарната болест на сърцето и се счита за самостоятелно заболяване.
Мозъчна или церебрална форма- една от най-честите форми на хипертония.
Обикновено се свързва с разкъсване на хиалинизиран съд и развитие на масивен мозъчен кръвоизлив (хеморагичен инсулт) под формата на хематом (фиг. 48, а). Пробивът на кръв във вентрикулите на мозъка винаги завършва със смъртта на пациента. Исхемични мозъчни инфаркти могат да възникнат и при хипертония, но много по-рядко, отколкото при атеросклероза. Тяхното развитие е свързано с тромбоза или спазъм на атеросклеротично променени средни церебрални артерии или артерии на основата на мозъка.
Бъбречна форма. При хроничния ход на хипертонията се развива артериолосклеротична нефросклероза, свързана с хиалиноза на аферентните артериоли. Намаляването на кръвния поток води до атрофия и хиалиноза на съответните гломерули. Тяхната функция се изпълнява от запазени гломерули, които претърпяват хипертрофия.

Ориз. 48. Хипертония. а - кръвоизлив в лявото полукълбо на мозъка; b - хипертрофия на миокарда на лявата камера на сърцето; c - първично набръчкан бъбрек (артериолосклеротична нефросклероза).

Ориз. 49. Артериолосклеротична нефросклероза. Хиалинизирани (GK) и атрофиращи (AK) гломерули.
Поради това повърхността на бъбреците придобива гранулиран вид: хиалинизирани гломерули и атрофирани, склерозирани, нефрони потъват, а хипертрофираните гломерули изпъкват над повърхността на бъбреците (фиг. 48, c, 49). Постепенно започват да преобладават склеротичните процеси и се развиват първично набръчкани бъбреци. В същото време се увеличава хроничната бъбречна недостатъчност, която завършва уремия.
Симптоматична хипертония (хипертония). Хипертония се нарича повишаване на кръвното налягане от вторичен характер - симптом при различни заболявания на бъбреците, жлезите с вътрешна секреция, кръвоносните съдове. Ако е възможно да се елиминира основното заболяване, хипертонията също изчезва. И така, след отстраняване на тумор на надбъбречната жлеза - феохромоцитом. придружен от значителна хипертония, нормализира кръвното налягане. Следователно хипертонията трябва да се разграничава от симптоматичната хипертония.
КОРОНАРНА БОЛЕСТ НА СЪРДЕЦЕТО (ИБС)
Исхемичната или коронарна болест на сърцето е група от заболявания, причинени от абсолютна или относителна недостатъчност на коронарната циркулация, която се проявява чрез несъответствие между миокардната нужда от кислород и доставката му до сърдечния мускул. В 95% от случаите коронарната артериална болест се причинява от атеросклероза на коронарните артерии. ИБС е основната причина за смърт сред населението. Скрита (предклинична) CAD се открива при 4-6% от хората над 35 години. Годишно в света се регистрират повече от 5 милиона пациенти. И B C и повече от 500 хиляди от тях умират. Мъжете се разболяват по-рано от жените, но след 70 години мъжете и жените страдат от коронарна артериална болест еднакво често.
Форми на исхемична болест на сърцето. Има 4 форми на заболяването:
- внезапна коронарна смърт поява поради сърдечен арест при лице, което не се е оплаквало от сърцето преди 6 часа;
- ангина пекторис - форма на коронарна артериална болест, характеризираща се с пристъпи на ретростернална болка с промени в ЕКГ, но без появата на характерни ензими в кръвта;
- инфаркт на миокарда - остра фокална исхемична (циркулаторна) некроза на сърдечния мускул, която се развива в резултат на внезапно нарушение на коронарната циркулация;
- кардиосклероза - хронична исхемична болест на сърцето (ХИБС)- резултат от ангина пекторис или инфаркт на миокарда; на базата на кардиосклероза може да се образува хронична аневризма на сърцето.
Протичането на исхемичната болест може да бъде остър или хроничен. Следователно, разпределете остра исхемична болест на сърцето(ангина пекторис, внезапна коронарна смърт, миокарден инфаркт) и хронична исхемична болест на сърцето(кардиосклероза във всичките й проявления).
Рискови факторисъщото като при атеросклероза и хипертония.
Етиология на ИБСпринципно същата като етиологията на атеросклерозата и хипертонията. Повече от 90% от пациентите с ИБС страдат от стенозираща атеросклероза на коронарните артерии със степен на стесняване на поне една от тях до 75% или повече. В същото време не може да се осигури кръвен поток, адекватен дори на малко физическо натоварване.
Патогенеза на различни форми на ИБС
Развитието на различни видове остра коронарна артериална болест е свързано с остро нарушение на коронарната циркулация, което води до исхемично увреждане на сърдечния мускул.
Степента на тези увреждания зависи от продължителността на исхемията.
- Ангина пекторис се характеризира с обратима миокардна исхемия, свързана със стенозираща коронарна склероза и е клинична форма на всички видове коронарна артериална болест. Характеризира се с пристъпи на стискаща болка и усещане за парене в лявата половина на гръдния кош с ирадиация към лявата ръка, областта на лопатката, шията, Долна челюст. Гърчовете се появяват при физическо натоварване, емоционален стрес и др. и се купират чрез прием на вазодилататори. Ако смъртта настъпи по време на ангина атака с продължителност 3-5 или дори 30 минути, морфологичните промени в миокарда могат да бъдат открити само чрез специални техники, тъй като сърцето не е макроскопски променено.
- Внезапната коронарна смърт се свързва с факта, че по време на остра исхемия в миокарда, вече 5-10 минути след атаката, архипогенни вещества- Вещества, които причиняват електрическа нестабилност на сърцето и създават предпоставки за фибрилация на неговите вентрикули. При аутопсията на починалия поради фибрилация на миокарда сърцето е отпуснато, с разширена кухина на лявата камера. Микроскопски изразена фрагментация на мускулни влакна.
- Инфаркт на миокарда.
Етиология Острият миокарден инфаркт е свързан с внезапно спиране на коронарния кръвен поток или поради запушване на коронарната артерия от тромб или ембол, или в резултат на продължителен спазъм на атеросклеротично променена коронарна артерия.
Патогенеза инфаркт на миокарда до голяма степен се определя от факта. че останалите лумени на трите коронарни артерии общо възлизат само на 34% от средната норма, докато „критичната сума“ на тези лумени трябва да бъде най-малко 35%, тъй като дори и в този случай общият кръвен поток в коронарните артерии пада до минимално допустимото ниво.
В динамиката на миокардния инфаркт се разграничават 3 стадия, всеки от които се характеризира със своите морфологични особености.
исхемичен стадий, или стадий на исхемична дистрофия, се развива през първите 18-24 часа след запушване на коронарната артерия от тромб. Макроскопски промени в миокарда на този етап не се виждат. Микроскопското изследване разкрива дистрофични промени в мускулните влакна под формата на тяхната фрагментация, загуба на напречна ивица, миокардна строма е едематозна. Нарушенията на микроциркулацията се изразяват под формата на стаза и застой в капилярите и венулите, има диапедезмични кръвоизливи. В зоните на исхемия липсват гликоген и редокс ензими. Електронно микроскопско изследване на кардиомиоцити от зоната на миокардна исхемия разкрива подуване и разрушаване на митохондриите, изчезване на гликогенови гранули, оток на саркоплазмата и свръхконтракция на миофиламентите (фиг. 50). Тези промени са свързани с хипоксия, електролитен дисбаланс и спиране на метаболизма в зоните на миокардна исхемия. В незасегнатите от исхемия области на миокарда през този период се развиват нарушения на микроциркулацията и стромален оток.
Смъртта в исхемичния стадий настъпва от кардиогенен шок, камерна фибрилация или сърдечен арест (асистолия).
Некротичен стадий миокарден инфаркт се развива в края на първия ден след пристъп на стенокардия. При аутопсия често се наблюдава фибринозен перикардит в областта на инфаркта. На участъка на сърдечния мускул ясно се виждат жълтеникави, неправилно оформени огнища на миокардна некроза, заобиколени от червена лента от хиперемични съдове и кръвоизливи - исхемичен инфаркт с хеморагична корона (фиг. 51). Хистологичното изследване разкрива огнища на некроза на мускулна тъкан, ограничена от незасегнатия миокард. демаркация(на границата) линия, представена от зона на левкоцитна инфилтрация и хиперемирани съдове (фиг. 52).
Извън зоните на инфаркта през този период се развиват нарушения на микроциркулацията, изразени дистрофични промени в кардиомиоцитите, разрушаване на много митохондрии едновременно с увеличаване на техния брой и обем.
Етап на организация на инфаркт на миокарда започва веднага след развитието на некроза. Левкоцитите и макрофагите изчистват полето на възпаление от некротични маси. В демаркационната зона се появяват фибробласти. произвеждащи колаген. Фокусът на некрозата първо се замества от гранулационна тъкан, която узрява в груба фиброзна съединителна тъкан в рамките на около 4 седмици. Инфарктът на миокарда се организира и на негово място остава белег (виж фиг. 30). Появява се широкоогнищна кардиосклероза. През този период миокардът около белега и миокардът на всички други части на сърцето, особено на лявата камера, претърпява регенеративна хипертрофия. Това ви позволява постепенно да нормализирате работата на сърцето.
Така острият миокарден инфаркт продължава 4 седмици. Ако през този период пациентът има нов миокарден инфаркт, тогава се нарича рецидивиращ . Ако се развие нов миокарден инфаркт 4 седмици или повече след първия инфаркт, тогава се нарича повтаря се .
Усложненияможе да възникне вече в некротичния стадий. И така, мястото на некрозата претърпява топене - миомалация , което води до разкъсване на стената на миокарда в областта на инфаркта, запълване на перикардната кухина с кръв - сърдечна тампонада водещ до внезапна смърт.

Ориз. 51. Инфаркт на миокарда (напречни разрези на сърцето). 1 - исхемичен инфаркт с хеморагична корона на задната стена на лявата камера; 2 - обструктивен тромб в низходящия клон на лявата коронарна артерия; 3 - разкъсване на стената на сърцето. В диаграмите (по-долу): а - инфарктната зона е защрихована (стрелката показва празнината); b - нивата на срезове са защриховани.

Ориз. 52. Инфаркт на миокарда. Областта на некроза на мускулната тъкан е заобиколена от демаркационна линия (DL). съставен от левкоцити.
Миомалацията може да доведе до издуване на камерната стена и образуване на остра аневризма на сърцето. Ако аневризма се спука, настъпва и сърдечна тампонада. Ако острата аневризма не се разкъса, в нейната кухина се образуват кръвни съсиреци, които могат да станат източник на тромбоемболия на съдовете на мозъка, далака, бъбреците и самите коронарни артерии. Постепенно, при остра аневризма на сърцето, тромбите се заместват от съединителна тъкан, но тромботичните маси остават или се образуват отново в получената кухина на аневризмата. Аневризма става хронична. Източникът на тромбоемболия може да бъде тромботични наслоявания върху ендокарда в областта на инфаркта. Смъртта в некротичния стадий може да настъпи и от камерно мъждене.

Ориз. 53. Хронична исхемична болест на сърцето. а - постинфарктна широкофокална кардиосклероза (показана със стрелка); b - дисеминирана фокална кардиосклероза (белезите са показани със стрелки).
Резултати. Остър инфарктмиокарден инфаркт може да доведе до остра сърдечна недостатъчност, често с развитие на белодробен оток и подуване на мозъчното вещество. Резултатът е също макрофокална кардиосклероза и хронична исхемична болест на сърцето.
4. Хронична исхемична болест на сърцето
Морфологичен изразхронична исхемична болест на сърцето са:
- изразена атеросклеротична дребнофокална кардиосклероза;
- постинфарктна макрофокална кардиосклероза;
- хронична аневризма на сърцето в комбинация с атеросклероза на коронарните артерии (фиг. 53). Това се случва, когато след обширен инфаркт на миокарда образувалата се белег тъкан започне да набъбва под кръвното налягане, изтънява и се образува торбовидна издатина. Поради завихрянето на кръвта в аневризмата се появяват кръвни съсиреци, които могат да станат източник на тромбоемболия. Хроничната аневризма на сърцето в повечето случаи е причина за нарастваща хронична сърдечна недостатъчност.
Всички тези промени са придружени от умерено изразена регенеративна хипертрофия на миокарда.
Клиничнохроничната исхемична болест на сърцето се проявява с ангина пекторис и постепенно развитие на хронична сърдечно-съдова недостатъчност, завършваща със смъртта на пациента. На всеки етап от хроничната коронарна артериална болест може да възникне остър или рецидивиращ миокарден инфаркт.
причинивъзпаление на сърцето е различни инфекциии интоксикация. Възпалителният процес може да засегне една от мембраните на сърцето или цялата му стена. възпаление на ендокарда ендокардит , възпаление на миокарда - миокардит, перикард - перикардит и възпаление на всички мембрани на сърцето - панкардит .
Ендокардит.
Възпалението на ендокарда обикновено се простира само до определена част от него, покривайки или клапите на сърцето, или техните акорди, или стените на сърдечните кухини. При ендокардита има комбинация от процеси, характерни за възпалението - алтерации, ексудации и пролиферация. Най-важното в клиниката е клапен ендокардит . По-често от други се засяга бикуспидалната клапа, малко по-рядко - аортната клапа, доста рядко възниква възпаление на клапите на дясната половина на сърцето. Или само повърхностните слоеве на клапата претърпяват промени, или тя е засегната изцяло, до пълна дълбочина. Доста често промяната на клапата води до нейната язва и дори перфорация. Тромботичните маси обикновено се образуват в областта на разрушаването на клапата ( тромбоендокардит) под формата на брадавици или полипи. Ексудативните промени се състоят в импрегниране на клапата с кръвна плазма и нейната инфилтрация с ексудатни клетки. В този случай клапата набъбва и става по-дебела. Продуктивната фаза на възпалението завършва със склероза, удебеляване, деформация и сливане на клапните платна, което води до сърдечно заболяване.
Ендокардитът рязко усложнява хода на заболяването, при което се е развил, тъй като функцията на сърцето е силно засегната. В допълнение, тромботичните наслагвания върху клапите могат да станат източник на тромбоемболизъм.
Изход клапен ендокардитса сърдечни дефекти и сърдечна недостатъчност.
Миокардит.
Възпалението на сърдечния мускул обикновено усложнява различни заболявания, като не е самостоятелно заболяване. При развитието на миокардит е важно инфекциозното увреждане на сърдечния мускул от вируси, рикетсии и бактерии, които достигат до миокарда с кръвен поток, т.е. по хематогенен път. Миокардитът протича остро или хронично. В зависимост от преобладаването на една или друга фаза миокардното възпаление може да бъде алтеративно, ексудативно, продуктивно (пролиферативно).
Острият ексудативен и продуктивен миокардит може да причини остра сърдечна недостатъчност. При хронично протичане те водят до дифузна кардиосклероза, която от своя страна може да доведе до развитие на хронична сърдечна недостатъчност.
Перикардит.
Възпалението на външната обвивка на сърцето възниква като усложнение на други заболявания и се проявява под формата на ексудативен или хроничен адхезивен перикардит.
Ексудативен перикардит в зависимост от естеството на ексудата, той може да бъде серозен, фибринозен, гноен, хеморагичен и смесен.
серозен перикардит характеризиращ се с натрупване на серозен ексудат в перикардната кухина, който често преминава без никакви специални последствия в случай на благоприятен изход от основното заболяване.
Фибринозен перикардит се развива по-често при интоксикация, например при уремия, както и при инфаркт на миокарда, ревматизъм, туберкулоза и редица други заболявания. В перикардната кухина се натрупва фибринозен ексудат и на повърхността на листовете му се появяват фибринови навивки под формата на косми („космато сърце“). При организиране на фибринозен ексудат се образуват плътни сраствания между слоевете на перикарда.
Гноен перикардит най-често възниква като усложнение на възпалителни процеси в съседни органи - бял дроб, плевра, медиастинум, лимфни възлимедиастинума, от който възпалението се разпространява към перикарда.
Хеморагичен перикардит се развива с метастази на рак в сърцето.
Резултатът от острия ексудативен перикардит може да бъде сърдечен арест.
Хроничен адхезивен перикардит характеризиращ се с ексудативно-продуктивно възпаление, често се развива при туберкулоза и ревматизъм. При този тип перикардит ексудатът не се разтваря, а се подлага на организация. В резултат на това се образуват сраствания между листовете на перикарда, след което перикардната кухина е напълно обрасла, склерозирана. стискане на сърцето. Често калциевите соли се отлагат в белега и се развива "бронирано сърце".
Изходтакъв перикардит е хронична сърдечна недостатъчност.
СЪРДЕЧНИ ДЕФЕКТИ
Сърдечните дефекти са често срещана патология, която обикновено подлежи само на хирургично лечение. Същността на сърдечните дефекти е да се промени структурата на отделните му части или големи съдове, излизащи от сърцето. Това е придружено от нарушена сърдечна дейност и общи нарушения на кръвообращението. Сърдечните дефекти могат да бъдат вродени или придобити.
Вродени прагове на сърцето са резултат от нарушения на ембрионалното развитие, свързани или с генетични промени в ембриогенезата, или със заболявания, претърпени от плода през този период (фиг. 54). Най-често срещаните сред тази група сърдечни дефекти са незатварянето на овалния отвор, дуктус артериозус, междукамерната преграда и тетралогията на Fallot.

Ориз. 54. Схема на основните форми на вродени сърдечни дефекти (според Я. Л. Рапопорт). А. Нормално съотношение на сърцето и големите съдове. Lp - ляво предсърдие; LV - лява камера; Rp - дясно предсърдие; Pzh - дясна камера; А - аорта; La - белодробна артерия и нейните клонове; Lv - белодробни вени. Б. Незатваряне на дуктус артериозус между белодробните артерии и аортата (посоката на кръвотока от аортата към белодробната артерия по дуктус артериозус е обозначена със стрелки). Б. Вентрикуларен септален дефект. Кръвта от лявата камера частично преминава в дясната (посочена със стрелка). Ж. Тетралогия на Фало. Дефект на горната част на междукамерната преграда непосредствено под началото на аортата; стесняване на белодробния ствол на изхода му от сърцето; аортата напуска двете вентрикули в областта на интервентрикуларния дефект, получавайки смесена артериално-венозна кръв (посочена със стрелка). Рязка хипертрофия на дясната камера и обща цианоза (цианоза).
Незатваряне на овалния прозорец. През този отвор в междупредсърдната преграда кръвта от лявото предсърдие навлиза в дясното, след това в дясната камера и в белодробното кръвообращение. В същото време десните части на сърцето се препълват с кръв и за да се изведе от дясната камера в белодробния ствол, е необходимо постоянно увеличаване на работата на миокарда. Това води до хипертрофия на дясната камера, което позволява на сърцето да се справи с нарушенията на кръвообращението в него за известно време. Въпреки това, ако овален прозорецне е затворен чрез операция, тогава ще се развие декомпенсация на миокарда на дясното сърце. Ако дефектът в междупредсърдната преграда е много голям, тогава венозната кръв от дясното предсърдие, заобикаляйки белодробната циркулация, може да навлезе в лявото предсърдие и да се смеси с артериалната кръв тук. В резултат на това в системното кръвообращение циркулира смесена кръв, бедна на кислород. Пациентът развива хипоксия и цианоза.
Незатваряне на артериалния (боталов) канал (Фиг. 54, A, B). При плода белите дробове не функционират и следователно кръвта от белодробния ствол навлиза в аортата директно от белодробния ствол през ductus arteriosus, заобикаляйки белодробното кръвообращение. Обикновено артериалният канал прераства 15-20 дни след раждането на детето. Ако това не се случи, тогава кръвта от аортата, в която има високо кръвно налягане, навлиза в белодробния ствол през ductus arteriosus. Количеството кръв и кръвното налягане в него се увеличават, в белодробното кръвообращение се увеличава количеството кръв, което навлиза в лявата страна на сърцето. Увеличава се натоварването на миокарда и се развива хипертрофия на лявата камера и лявото предсърдие. Постепенно се развиват склеротични промени в белите дробове, което допринася за повишаване на налягането в белодробната циркулация. Това кара дясната камера да работи по-интензивно, в резултат на което се развива нейната хипертрофия. При дълбоки промени в белодробната циркулация в белодробния ствол налягането може да стане по-високо, отколкото в аортата, и в този случай венозната кръв от белодробния ствол частично преминава през артериалния канал в аортата. Смесената кръв навлиза в системното кръвообращение, пациентът развива хипоксия и цианоза.
Вентрикуларен септален дефект. При този дефект кръвта от лявата камера навлиза в дясната, причинявайки нейното претоварване и хипертрофия (фиг. 54, C, D). Понякога интервентрикуларната преграда може напълно да липсва (трикамерно сърце). Такъв дефект е несъвместим с живота, въпреки че известно време новородените с трикамерно сърце могат да живеят.
Тетрада FALLO - дефект на интервентрикуларната преграда, който се комбинира с други аномалии в развитието на сърцето: стесняване на белодробния ствол, аортно изхвърляне от лявата и дясната камера едновременно и с хипертрофия на дясната камера. Този дефект се среща при 40-50% от всички сърдечни дефекти при новородени. При дефект като тетралогията на Fallot кръвта тече от дясната страна на сърцето вляво. В същото време по-малко кръв от необходимото навлиза в белодробната циркулация, а смесената кръв навлиза в системната циркулация. Пациентът развива хипоксия и цианоза.
Придобити сърдечни дефекти в по-голямата част от случаите те са резултат от възпалителни заболявания на сърцето и неговите клапи. Най-честата причина за придобитите сърдечни пороци е ревматизъм, понякога те са свързани с ендокардит с различна етиология.
Патогенеза.
В резултат на възпалителни промени и склероза на платната, клапите се деформират, уплътняват, губят еластичността си и не могат напълно да затворят атриовентрикуларните отвори или отвора на аортата и белодробния ствол. В този случай се образува сърдечен дефект, който може да има различни варианти.
Вентилна недостатъчностсе развива при непълно затваряне на атриовентрикуларния отвор. При недостатъчност на бикуспидалната или трикуспидалната клапа кръвта по време на систола се влива не само в аортата или белодробния ствол, но и обратно в предсърдията. Ако има недостатъчност на клапите на аортата или белодробната артерия, тогава по време на диастола кръвта частично се връща обратно във вентрикулите на сърцето.
стеноза,или стесняване на отвора,между атриума и вентрикулите се развива не само с възпаление и склероза на сърдечните клапи, но и с частично сливане на техните клапи. В този случай атриовентрикуларният отвор или отворът на белодробната артерия или отворът на аортния конус стават по-малки.
Комбинирано менгемесърце възниква, когато комбинация от стеноза на атриовентрикуларния отвор и клапна недостатъчност. Това е най-често срещаният вид придобито сърдечно заболяване. При комбиниран дефект на бикуспидалната или трикуспидалната клапа увеличеният обем кръв по време на диастола не може да влезе в вентрикула без допълнително усилие от предсърдния миокард, а по време на систола кръвта частично се връща от вентрикула в атриума, който прелива от кръв. За да се предотврати преразтягане на предсърдната кухина, както и да се осигури доставянето на необходимия обем кръв в съдовото легло, силата на свиване на предсърдния и камерния миокард се увеличава компенсаторно, което води до неговата хипертрофия. Въпреки това, постоянното преливане на кръв, например лявото предсърдие със стеноза на атриовентрикуларния отвор и недостатъчност на бикуспидалната клапа, води до факта, че кръвта от белодробните вени не може напълно да влезе в лявото предсърдие. Има застой на кръвта в белодробното кръвообращение и това затруднява навлизането й венозна кръвот дясната камера към белодробната артерия. За да се преодолее повишеното кръвно налягане в белодробното кръвообращение, силата на съкращаване на миокарда на дясната камера се увеличава и сърдечният мускул също хипертрофира. Развиване компенсаторна(работи) сърдечна хипертрофия.
Изходпридобити сърдечни дефекти, ако клапният дефект не е елиминиран хирургично, е хронична сърдечна недостатъчност и декомпенсация на сърцето, развиващи се след определено време, обикновено изчислено в години или десетилетия.
СЪДОВИ ЗАБОЛЯВАНИЯ
Съдовите заболявания могат да бъдат вродени или придобити.
ВРОДЕНИ СЪДОВИ ЗАБОЛЯВАНИЯ
Вродените съдови заболявания имат характер на малформации, сред които най-голямо значение имат вродените аневризми, коарктация на аортата, хипоплазия на артериите и атрезия на вените.
Вродени аневризми- фокални издатини на съдовата стена, причинени от дефект в нейната структура и хемодинамично натоварване.
Аневризмите изглеждат като малки торбовидни образувания, понякога множествени, с размери до 1,5 см. Сред тях особено опасни са аневризмите на интрацеребралните артерии, тъй като тяхното разкъсване води до субарахноидален или интрацеребрален кръвоизлив. Причините за аневризмите са вродената липса на гладкомускулни клетки в съдовата стена и дефект в еластичните мембрани. Артериалната хипертония допринася за образуването на аневризми.
Коарктация на аортата - вродено стесняване на аортата, обикновено в областта на прехода на дъгата в низходящата част. Дефектът се проявява чрез рязко повишаване на кръвното налягане в горните крайници и намаляването му в долните крайници с отслабване на пулсацията там. В същото време се развива хипертрофия на лявата половина на сърцето и колатерално кръвообращение през системите на вътрешните гръдни и междуребрени артерии.
Хипоплазия на артериите характеризиращ се с недоразвитие на тези съдове, включително аортата, докато хипоплазията на коронарните артерии може да е в основата на внезапната сърдечна смърт.
венозна атрезия - рядка малформация, състояща се във вродена липса на определени вени. Най-важната е атрезия на чернодробните вени, която се проявява с тежки нарушения на структурата и функцията на черния дроб (синдром на Budd-Chiari).
Придобито съдово заболяване са много чести, особено при атеросклероза и хипертония. Облитериращият ендартериит, придобитите аневризми и васкулитът също са от клинично значение.
Облитериращ ендартериит - заболяване на артериите, главно на долните крайници, характеризиращо се с удебеляване на интимата със стесняване на лумена на съдовете до неговото заличаване. Това състояние се проявява с тежка, прогресираща тъканна хипоксия с изход от гангрена. Причината за заболяването не е установена, но тютюнопушенето и хипертонията са най-важните рискови фактори. В патогенезата на страданието повишената активност на симпатико-надбъбречната система и автоимунните процеси играят определена роля.
ПРИДОБИТА АНЕВРИЗМА
Придобитите аневризми са локално разширяване на лумена на кръвоносните съдове поради патологични промени в съдовата стена. Те могат да бъдат торбовидни или цилиндрични. Причините за тези аневризми могат да бъдат увреждане на съдовата стена от атеросклеротичен, сифилитичен или травматичен характер. По-често аневризмите се появяват в аортата, по-рядко в други артерии.
атеросклеротични аневризми, като правило се развиват в аортата, увредена от атеросклеротичния процес с преобладаване на сложни промени, обикновено след 65-75 години, по-често при мъжете. Причината е разрушаването на мускулно-еластична рамка на сърдечната мембрана на аортата от атероматозни плаки. Типична локализация е коремната аорта. В аневризмата се образуват тромботични маси, които служат като източник на тромбоемболия.
Усложнения- разкъсване на аневризма с развитие на фатално кървене, както и тромбоемболия на артериите на долните крайници, последвана от гангрена.
Сифилитични аневризми- следствие от сифилитичен мезаортит, характеризиращ се с разрушаване на мускулно-еластичния скелет на средната обвивка на стената на аортата, като правило, в областта на възходящата дъга и нейната гръдна част.
По-често тези аневризми се наблюдават при мъжете, те могат да достигнат 15-20 см в диаметър. При продължително съществуване аневризмата оказва натиск върху съседните гръбначни тела и ребра, причинявайки тяхната атрофия. Клинични симптомиса свързани с притискане на съседни органи и се проявяват дихателна недостатъчност, дисфагия поради компресия на хранопровода, упорита кашлица поради компресия на рецидивиращия нерв, синдром на болка, декомпенсация на сърдечната дейност.
Васкулит- голяма и разнородна група възпалителни съдови заболявания.
Васкулитът се характеризира с образуване на инфилтрат в съдовата стена и в периваскуларната тъкан, увреждане и десквамация на ендотела, загуба на съдов тонус и хиперемия в острия период, склероза на стената и често заличаване на лумена в хроничния ход.
Васкулитът се разделя на системен,или основен,и втори.Първичните васкулити са голяма група заболявания, често срещани и имат самостоятелно значение. Вторичният васкулит се развива при много заболявания и ще бъде описан в съответните глави.
Заболявания на венитеса представени главно от флебит - възпаление на вените, тромбофлебит - флебит, усложнен от тромбоза, флеботромбоза - тромбоза на вени без предишно възпаление и разширени вени.
Флебит, тромбофлебит и флеботромбоза.
Флебитът обикновено е резултат от инфекция на венозната стена, може да усложни остри инфекциозни заболявания. Понякога флебитът се развива поради травма на вената или нейното химическо увреждане. Когато вената се възпали, ендотелът обикновено се уврежда, което води до загуба на фибринолитичната му функция и образуването на тромб в тази област. Възниква тромбофлебит. Проявява се болков симптом, тъканен оток дистално от оклузията, цианоза и зачервяване на кожата. В острия период тромбофлебитът може да бъде усложнен от тромбоемболизъм. При дълъг хроничен ход тромботичните маси претърпяват организация, но тромбофлебитът и флеботромбозата на главните вени могат да причинят развитието трофични язви,обикновено долните крайници.
Флеберизъм- необичайно разширение, изкривяване и удължаване на вените, което се случва в условия на повишено венозно налягане.
Предразполагащ фактор е вродената или придобита непълноценност на венозната стена и нейното изтъняване. В същото време се появяват огнища на хипертрофия на гладкомускулни клетки и склероза един до друг. По-често се засягат вените на долните крайници, хемороидалните вени и вените на долния хранопровод с блокиране на венозния отток в тях. Областите на разширените вени могат да имат нодуларна, подобна на аневризма форма на вретен. Често разширените вени се комбинират с венозна тромбоза.
Разширени вени- най-честата форма на венозна патология. Среща се предимно при жени над 50-годишна възраст.
Увеличаването на венозното налягане може да бъде свързано с професионални дейности и начин на живот (бременност, изправено положение, носене на тежки товари и др.). Повърхностните вени са предимно засегнати, клинично заболяването се проявява с оток на крайниците, трофични кожни нарушения с развитие на дерматит и язви.
Разширени хемороидални вени- също често срещана форма на патология. Предразполагащи фактори са запек, бременност, понякога портална хипертония.
Разширените вени се развиват в долния хемороидален плексус с образуване на външни възли или в горния плексус с образуване на вътрешни възли. Възлите обикновено тромбозират, изпъкват в чревния лумен, нараняват се, възпаляват се и се разязвяват с развитието на кървене.
Разширени вени на хранопровода се развива с портална хипертония, обикновено свързана с цироза на черния дроб или с туморна компресия на порталния тракт. Това се дължи на факта, че вените на хранопровода пренасочват кръвта от порталната система към кавалната система. При разширени вени се появяват изтъняване на стените, възпаление и ерозия. Разкъсване на стената разширена венахранопровода, което води до тежко, често фатално кървене.
Енциклопедия на терапевтичните движения за различни заболявания Олег Игоревич Асташенко
Най-често срещаните заболявания на сърдечно-съдовата система
Доста често лекарите определят такова патологично състояние, при което има нарушение на честотата, ритъма или последователността на сърдечните удари. Това са аритмии, които са част от голяма и много трудна за диагностика група сърдечни заболявания.
Аритмиите могат да се проявят като тахикардия(повишена сърдечна честота до 100 удара в минута), брадикардия(бавна сърдечна честота до 40 удара в минута), екстрасистоли(преждевременни контракции), предсърдно мъждене(дезорганизация на ритмичната дейност) и др.
Аритмията може да бъде резултат от заболявания на сърдечния мускул, неврози, наследствени малформации, алкохолна и никотинова интоксикация и др. Повечето аритмии могат да бъдат преодолени, ако се елиминира основната причина за заболяването.
атеросклероза
Атеросклерозата е хронично заболяване, характеризиращо се с увреждане на стените на кръвоносните съдове. Заболяването се основава на нарушения на метаболизма на протеините и мазнините (предимно метаболизма на холестерола). Атеросклерозата се проявява във факта, че съдовата стена се импрегнира с протеини и липиди, последвано от развитие на реактивни промени около тези отлагания.
Това е хронично заболяване на артериите, което постепенно води до стесняване на лумена им. В резултат на това се затруднява притока на кръв през артерията. Това означава, че кръвотокът през артерията на интензивно работещ орган става недостатъчен, когато в него се появи атеросклероза, което значително ограничава функционалността на органа.
По принцип атеросклерозата се наблюдава при хора, подложени на чести и продължителни стресови ситуации. Допринасят за развитието на атеросклероза и захарен диабет, затлъстяване, подагра, холелитиазаи някои черти на характера на човека (тревожност, подозрителност, срамежливост и др.). Но понякога предразположението към появата на атеросклероза може да бъде и наследствено.
В областите на артериалната стена, засегнати от атеросклероза, заедно с клетките на белега винаги се откриват натрупвания на холестерол. В човешкото тяло холестеролът е част от протеинови съединения, които лесно проникват през съдовата стена. Факторът, ускоряващ хода на заболяването, е повишаването на концентрацията на холестерол в кръвния серум.
Общоприето е, че атеросклерозата е нещо като присъда - необратима и неизбежна. Това обаче не е така. Атеросклерозата може да претърпи обратно развитие! В този случай холестеролът напуска артериите, абсорбира се и увредените участъци в съдовата стена се лекуват. Понякога увредените съдове се възстановяват напълно. Следователно, след като „получите диагноза“, човек не трябва да се отказва, трябва да действа. Но, разбира се, да се действа правилно и внимателно, като се има предвид, че трябва да се спазва мярката при лечението.
Промените в съдовата стена възникват в резултат на нарушения във функционирането на сложни нервни, хормонални и други биохимични механизми, които контролират дейността на сърдечно-съдовата система на човека. Разрушаването на тези регулаторни механизми настъпва при естествени, но непосилни за тях натоварвания. Нарушение нормална операцияНервната регулаторна функция възниква предимно под въздействието на фактори на околната среда: интензивен ритъм на живот, шум, определени специфични условия на труд и др. Пренапрежението на нервната система винаги е придружено от прекомерна активност на сърцето и съдовата система.
В допълнение, факторите, допринасящи за появата и развитието на атеросклероза и следователно коронарна болест на сърцето, са, както вече беше споменато, заседнал начин на живот, прекомерно хранене с много мазнини и въглехидрати, нарушение на витаминния и микроелементния баланс на храна, пушене, наднормено тегло. Пълнотата, наред с други неща, генерира повишаване на концентрацията на мазнини в кръвта и черния дроб, което вече затруднява резорбцията на атеросклеротичните отлагания (плаки) и, обратно, допринася за тяхното натрупване.
Много често атеросклерозата се развива в коронарните артерии на сърцето. Заболяването, причинено от коронарна склероза, се счита за самостоятелно и се нарича коронарна болест на сърцето. Болестта се развива бавно, понякога в продължение на десетилетия. Характеризира се с вълнообразен ход: периодите на обостряне на заболяването са последвани от периоди на затишие - ремисия.
Не е трудно да се разбере, че нарушението на кръвоснабдяването става все по-тежко и притокът на кръв към сърцето е недостатъчен: появяват се неприятни усещания по цялото тяло, главоболие, болка в сърцето, в краката.
Но в този случай не всичко е толкова мрачно, защото съдова системаима голям потенциал за възстановяване на нормалното кръвоснабдяване, нарушено от атеросклерозата и нейните усложнения. Например, ако е необходимо, се отварят заобиколни пътища за кръвоснабдяване на органа, съседни, „чисти“ съдове се свързват с работата. Разбира се, такова преструктуриране на съдовото легло отнема време. За да ускорите процеса, ще ви трябва специално хранене с увеличено количествовитамини, особено витамин Е.
Флеберизъм
Разширените вени са заболяване на вените, развива се постепенно, като се засягат предимно подкожните вени. Развитието на разширени вени на краката допринася за затрудненото изтичане на кръв поради запушване (тромбоза) на вената от кръвен съсирек в резултат на продължителен престой на краката. Най-често се засягат долните крайници. В този случай разширените вени са полупрозрачни или се издуват под кожата под формата на извити, така наречените разширени вени. В процеса на развитие на заболяването върху кожата в засегнатите области се появяват тъмнокафяви и кафяви петна. Недохранването на кожата в крайна сметка може да доведе до появата на трофични язви.
Разширените вени са по-чести при жените и има няколко причини за това. Жените са по-склонни от мъжете да имат наднормено тегло, което е опасно за здравето. По-специално, допълнителното тегло е това, което оказва натиск върху краката и това отслабва венозната стена. Много жени трябва да прекарват цял ден на крака, тъй като това се изисква от професионалните им дейности. Учители, фризьори и продавачи са на работа през цялото време. Те, както никой друг, рискуват вените на краката да не издържат на тежки физически натоварвания. Освен това, в желанието си да изглеждат "на сто процента", или, както казват американците, милион долара, жените често забравят за здравето и мислят само за външната красота.
Разширените вени преминават през седем етапа в своето развитие.
Първи етап. През този период няма външни признаци, но тежестта в краката тревожи.
Втори етап. Появяват се малки венчета, мрежи. През този период могат да се смущават нощни крампи на мускулите на прасеца.
Трети етап. Симптомите на предишните етапи се присъединяват към видими промени - разширени вени.
Четвърти етап. Има отоци по краката, които не преминават след почивка.
Пети етап. Подбедриците придобиват тъмнокафяв оттенък, появява се дерматит.
шести етап. Много напреднали разширени вени. Характеризира се с язви, които заздравяват с времето.
седми етап. Развитието на персистиращи (трофични) язви, обикновено в долната част на краката.
Съществуват опасни заболяванияпричинени от разширени вени и разрушаване на стените на кръвоносните съдове поради други заболявания.
тромбофлебит- възпаление на стената на вената с образуване на тромб, който запушва нейния лумен. Тромбофлебитът може да възникне при увреждане на съдовата стена, нейното възпаление, със забавяне на кръвния поток, с промяна в неговия състав. Най-често срещаният е тромбофлебит както на дълбоките, така и на повърхностните вени на долните крайници. Често тромбофлебитът е усложнение след раждане, различни операции, инфекциозни заболявания. Първоначалните признаци на тромбофлебит са счупване и болки при рисуванев мускулите на прасеца, болезненост при стискане на тези мускули с ръце, подуване, особено при увреждане на дълбоките вени. Тромбофлебитът на повърхностните вени се характеризира с болезнени уплътнения със зачервяване на кожата по вените. Гнойното разрушаване на кръвен съсирек и разпространението на инфекцията през кръвния поток се нарича септичен тромбофлебит. Може би хроничен ход на тромбофлебит с периодични обостряния.
Емболия- пренасяне с кръвния поток на така наречените емболи - частици, които могат да заседнат в лумена на кръвоносните съдове и да причинят тяхното запушване. Нарушенията на кръвообращението се влошават от рефлекторен съдов спазъм и вторична тромбоза.
Тромбоза- процесът на образуване на кръвен съсирек, водещ до затруднено или пълно спиране на кръвния поток. Тромбът е кръвен съсирек, който се образува приживе в кръвоносните съдове. Развитието на тромбоза се улеснява от увреждане на съдовата стена, забавяне на кръвния поток, повишена коагулация и вискозитет на кръвта.
Варикозна язва – трофична язва, кожна язва, която се образува, като правило, на подбедрицата със сериозно занемарени разширени вени. Варикозната язва се образува поради оток,
наречена стагнация на кръвта и по-нататъшно разрушаване на засегнатите тъкани.
Диабет- причинява разрушаване не само на венозни, но и на артериални стени, опасно е със силен оток, който може да причини гангрена.
Разширените вени в по-късните етапи се лекуват само хирургически, поради което е толкова важно да се предотврати това заболяване. Колкото по-рано забележите разширените вени и започнете да се борите с тях, толкова по-ефективна ще бъде тази борба. Не забравяйте, че шансовете ви да получите разширени вени се увеличават, ако ваш роднина, като майка или баба ви, страда от това заболяване. Разширените вени са наследствени в 60-85% от случаите. Ако попадате в тази рискова група, то превенцията трябва да започне, без да се чака появата на първите симптоми.
За да не пропуснете началото на заболяването, трябва внимателно да наблюдавате състоянието на краката си. В противен случай рискуваме да пропуснем времето, когато все още е възможно да се предотврати развитието на болестта, да се избегне хирургична интервенцияили дългосрочно лечение. За да направите това, трябва да знаете добре какви са признаците на началния стадий на заболяването и какви са рисковите фактори, които могат да предизвикат това заболяване у нас, нашите близки и приятели.
Основните признаци на началния стадий на заболяването:
болки в краката;
усещане за топлина и парене в краката по вените;
тежест в краката;
подуване на краката вечер;
нощни крампи в краката;
разширени вени;
потъмняване и удебеляване на кожата на краката;
трофични язви.
Причини за разширени вени:
обувки с висок ток (4-5 см и повече);
много тесни дънки, тесни чорапогащи, стегнати колани;
дълга поза "крак до крак";
дълго стоене;
наднормено тегло;
горещи бани, сауни, бани;
прегряване на слънце;
наранявания на краката;
силови тренировки, големи натоварвания;
увеличаване на дозата на хормони, контрацептиви;
дълго (часове) седене на работния плот, компютър.
Хипертония
Едно от най-често срещаните заболявания на сърдечно-съдовата система на човека е артериалната хипертония. Засяга хора в най-активна възраст, води до намаляване на стандарта на живот, допринася за появата на миокарден инфаркт и инсулт (мозъчен кръвоизлив), увреждане на бъбреците и очите.
Поради факта, че в много случаи началните стадии на хипертонията протичат безсимптомно, а също и поради развитието на тежки усложнения, артериалната хипертония се нарича "тихият убиец". Хипертонията е опасна и коварна. На този етап заболяването най-често остава незабелязано, а фактът, че човек е болен, най-често се разбира случайно, по време на медицински преглед.
Хипертонията се нарича правило на трите половини. От общия брой пациенти с GB само половината знаят за това. От тези, които знаят, само половината от пациентите се лекуват. И отново половината се третира правилно. Има един начин да се коригира този странен модел - образованието на гражданите.
Първата класификация на хипертонията принадлежи на немския лекар Волгард. В редица трудове от 1913 до 1920 г. той започва да подразделя болестта въз основа на външния вид на човек.
червена хипертония- по време на повишено налягане лицето и тялото стават червени, често с петна, което се обяснява с разширяването на капилярите на кожата.
Бледа хипертония- възниква спазъм на малки съдове, кожата на лицето и крайниците става бледа, става студена на допир.
До края на 30-те години G. F. Lang не само разработи дефиниция на хипертонията, но и направи опит да разграничи нейните варианти.
Това подчерта:
доброкачествен(бавно прогресиращ);
злокачествен(бързо прогресиращи) видове хипертония.
При бавен(доброкачествен) прогресията на заболяването преминава през 3 етапа, които се отличават от степента на стабилност на повишаването на кръвното налягане, както и от наличието и тежестта на патологични промени в други органи.
Злокачествена хипертониячесто започва в ранна възраст и дори детство. По правило тя има ендокринна природа и протича много трудно. Характеризира се с постоянно високо кръвно налягане, симптоми на хипертонична енцефалопатия (силно главоболие, повръщане, подуване на папилата на зрителния нерв и тежки лезии на съдовете на фундуса, преходна парализа, конвулсии, кома), сърдечна декомпенсация, прогресивна бъбречна недостатъчност. В момента злокачествената хипертония е рядка.
Основните причини за развитието на хипертония са често срещани и има няколко от тях.
Първое наследственост. Установено е, че хипертонията в семейства, където най-близките роднини страдат от високо кръвно налягане, се развива няколко пъти по-често, отколкото в членовете на други семейства. При родители с хипертония децата са 3,5 пъти по-склонни да страдат от това заболяване. И за да отложите този непривлекателен момент, трябва да започнете да следите кръвното си налягане 10 години по-рано от връстниците си, да се подложите на медицински преглед и да следвате препоръките на лекарите.
Трябва да се подчертае, че не самата хипертония може да бъде генетично наследена, а само предразположение към нея, характеристиките на метаболизма на определени вещества (по-специално мазнини и въглехидрати) и нервно-психичните реакции. Въпреки това, прилагането на генетично предразположение до голяма степен се дължи на външни влияния: условия на живот, хранене, неблагоприятни фактори.
Втората причина- заседнал начин на живот (диван - стол - стол - кола) и неправилно хранене (закуска - кафе, цигара; обяд - кафе, бисквити, сандвич; вечеря - много от всичко наведнъж плюс алкохол), и следователно наднормено тегло.
При почти 50% от пациентите с хипертония повишаването на кръвното налягане се дължи на наднормено тегло. Хипертонията се среща около 6 до 8 пъти по-често при хора с наднормено тегло. Установено е, че при намаляване на телесното тегло с 1 kg при такива пациенти систолното (горно) кръвно налягане намалява с 1–3 mm Hg. Чл., И диастолното (по-ниско) - с 1-2 mm Hg. Изкуство.
Трета причинахипертонията е тютюнопушене, алкохол, мазни и солени храни. Излишната сол в храната увеличава 10 пъти риска от заболяване. И всичко това заедно повишава количеството на липидите и лошия холестерол в кръвта и задейства механизма на възникване на атеросклероза на кръвоносните съдове. Луменът на артериите се стеснява поради "варовити" отлагания по стените, а кръвното налягане се повишава, което от своя страна води до бързо износване на сърдечния мускул.
Пушенето е един от водещите фактори за развитието на повечето заболявания на сърдечно-съдовата система - хипертония, исхемична болест на сърцето, атеросклероза.
При пушене на 20 и повече цигари дневно рискът от заболявания на сърдечно-съдовата система се увеличава 3 пъти в сравнение с непушачите. Пушенето увеличава риска от внезапна смърт и аритмии.
И накрая четвъртоСтресът остава провокиращ фактор за развитието на хипертония. При чести стресови ситуации, продължителна умора, прекомерен психически стрес настъпва промяна метаболитни процесив мозъка. Настъпва относителен кислороден глад нервни клеткикоето води до развитие на първи стадий на хипертония.
Ако вредни ефектиНапример, отрицателните емоции действат често и дълго време, компенсаторните и адаптивни възможности на тялото са изчерпани и способността за самостоятелно справяне с възникващите отклонения намалява. В допълнение, други защитни устройства се изчерпват, тонусът на огромна мрежа от кръвоносни съдове постоянно се увеличава, бъбречен кръвоток, работата на ендокринния апарат се променя, количеството на веществата, които повишават съдовия тонус, се увеличава в организма. Появява се хипертония.
Освен това има определен психологически тип личност, при който рискът от сърдечно-съдова патологиясе увеличава няколко пъти. Тези хора се стремят към напредък, към постигане на високо положение в обществото, характеризират се с постоянна съзнателна и интензивна дейност. След като постигнат целта си, те незабавно преминават към нова, така че състоянието на вътрешно напрежение никога не изчезва. Времето им винаги не достига, защото след всяка изпълнена задача веднага се задава нова, по-сериозна, често изискваща не по-малко нервно напрежение от предишната.
Сърдечна исхемия
Исхемията е заболяване, свързано с остра или хронична дисфункция на сърдечния мускул поради намаляване на снабдяването на миокарда с артериална кръв и съответно с кислород. Артериите, засегнати от атеросклероза, не могат да осигурят нормално кръвоснабдяване на сърцето, което води до сериозни промени в сърдечния мускул.
Исхемията може да се прояви под формата ангина пекторис, аритмия, сърдечна недостатъчност. В най-тежките случаи, при тежка и продължителна исхемия, поради липса на хранене и кислород, настъпва смърт и разрушаване (некроза) на участък от сърдечния мускул, т.е. инфаркт на миокарда. Въпреки това, коронарната болест на сърцето може да бъде безсимптомна за доста дълго време и човек се чувства доста здрав.
Рискови фактори за коронарна болест на сърцето, както и за атеросклероза, са: висок холестерол в кръвта, до голяма степен свързан с консумацията на висококалорични храни с високо съдържание на холестерол и наситени мастни киселини; наднормено тегло; хиподинамия; пушене; хипертония; емоционален стрес. Честотата на заболяването се увеличава с възрастта, достигайки максимум след 50 години, но в момента има известна тенденция към "подмладяване" на това заболяване и мъжете се разболяват по-често от жените.
Предотвратяването на исхемия се свежда главно до елиминирането на рисковите фактори, които допринасят за развитието на атеросклероза. Ранното диагностициране на това заболяване е изключително важно. Навременните терапевтични мерки и промените в начина на живот значително забавят прогресията на заболяването, подпомагат компенсаторните механизми на сърцето. Това значително намалява риска от развитие на последствията от исхемията - тежка стенокардия и миокарден инфаркт.
ангина пекторис
Основният симптом на ангина пекторис е внезапна пароксизмална болка в гърдите, която обикновено се локализира зад горната или средната част на гръдната кост (или малко вляво от нея) и излъчва към лявата лопатка, рамото, предмишницата, по-рядко към врата, долната челюст и дори към горната част на корема. Понякога атаката на ангина пекторис е придружена от слабост, потъмняване в очите, задух, аритмии; често придружени от страх от смъртта. Пряката причина за болката са специфични метаболитни продукти, образувани в миокарда по време на кислородно гладуване и активиране на рецепторите за болка. По правило ангина пекторис се развива на фона на атеросклероза, когато луменът на коронарните съдове намалява, те губят способността си да се разширяват и се повишава чувствителността им към различни вазоконстриктивни ефекти.
Пристъпът на ангина пекторис винаги е сигнал за недостиг на кислород в част от сърдечния мускул. Ако кислородното гладуване продължи дълго време, могат да настъпят необратими промени в миокарда - клетъчна смърт, т.е. инфаркт на миокарда. Ето защо, ако се появи сърдечна болка, трябва незабавно да се вземат всички мерки за облекчаване на атаката възможно най-бързо и напълно. Най-простият и най-надежден начин за спиране на пристъп на ангина е да спрете всяко натоварване и да вземете нитроглицерин или неговите аналози.
инфаркт на миокарда
Инфарктът на миокарда е остро сърдечно-съдово заболяване, характеризиращо се със смърт (некроза) на клетъчни структури в една или повече области на сърдечния мускул в резултат на нарушено коронарно кръвообращение.
През последния век се наблюдава много бързо нарастване на заболеваемостта и смъртността от инфаркт на миокарда. Подобно на коронарната болест на сърцето, инфарктът понякога се нарича "бичът на цивилизацията", но това не е съвсем вярно. Всичко е свързано с нарушаване на правилата здравословен начин на животживот и в лошите навици, които са развити до голяма степен благодарение на същата цивилизация.
Рисковите фактори за инфаркт на миокарда са същите, както при атеросклероза, исхемична болест на сърцето и ангина пекторис: нервно пренапрежение, негативни емоции, излишък на животински мазнини в храната и недостатъчна физическа активност (дефективност).
Основният симптом на остър миокарден инфаркт е рязко нарастваща, много силна болка зад гръдната кост, която не изчезва след прекратяване на физическата активност и приема на нитроглицерин. AT отделни случаиболката може почти да липсва или да е много лека. Често болката е придружена от обща слабост, гадене, страх от смъртта и често се появяват нарушения на сърдечния ритъм. Продължителността на болковия пристъп е от 20-30 минути до няколко часа.
Инфаркт на миокарда - опасна болестзаплаха за живота на пациента. Лечението във всеки отделен случай изисква индивидуален подход в зависимост от състоянието на пациента и особеностите на хода на заболяването.
Сърдечна недостатъчност
Сърдечната недостатъчност се счита за самостоятелно сърдечно заболяване, но това не е съвсем вярно. По-скоро това е състояние, при което помпената функция на сърцето е нарушена и то не може да се справи с натоварения върху него товар, като не е в състояние да осигури нормално кръвообращение.
Причината за сърдечна недостатъчност може да бъде отслабване контрактилностсамия сърдечен мускул поради възпалителни процеси в миокарда или коронарна болест на сърцето. От друга страна претоварването също може да бъде причина за сърдечна недостатъчност.
Един от най-характерните симптоми на сърдечна недостатъчност е задухът, понякога дори в покой. Друг важен симптом- оток - тъканни зони "напоени" с излишна вода. Освен това може да се наблюдава повишена сърдечна честота, повишена умора и силна слабост.
внимание!Състоянието на хронична сърдечна недостатъчност е пряка заплаха за човешкия живот! При най-малкото подозрение за развитието на това заболяване трябва незабавно да се свържете с кардиолог!
Лечението на сърдечна недостатъчност трябва да е насочено към премахване на основната причина, която е причинила неизправност на сърцето.
От книгата Водороден пероксид - естествена медицина автор Олга АфанасиеваСърдечно-съдови заболявания Атеросклероза Атеросклерозата или втвърдяването на стените на артериите значително намалява ефективността на кръвообращението. В същото време самите стени губят своята еластичност, което води до образуване на кръвни съсиреци и други негативни промени.
От книгата Ние се лекуваме с пиявици автор Нина Анатолиевна БашкирцеваЗаболявания на сърдечно-съдовата система Сърдечно-съдовите заболявания са много сериозни патологии, които не само значително влошават качеството на живот, но могат да доведат до много тежки последствия. Затова никога не пренебрегвайте лечението, което ви
От книгата Водорасли, които лекуват автор Владимир НикишинЗАБОЛЯВАНИЯ НА СЪРДЕЧНО-СЪДОВАТА СИСТЕМА Атеросклероза Атеросклерозата е най-често срещаното хронично заболяване на артериите с образуване на множество огнища на холестеролни отлагания по стените на кръвоносните съдове. Сред причините за смърт в световен мащаб това заболяване
От книгата Енциклопедия на лечебния чай от W. WeiXinЗаболявания на сърдечно-съдовата система Артериална хипертония Рецепта № 1 Зелен чай 3 Аронник пъстър цвят 1 Сладък корен 1 Рецепта № 2 Зелен чай 3 Бяла бреза листа 1 Сладък корен 1 Рецепта № 3 Зелен чай 3 Глог бодлив цвят 1 Корен
От книгата Енциклопедия на терапевтичните движения за различни заболявания автор Олег Игоревич АсташенкоНай-често срещаните заболявания на сърдечно-съдовата система Аритмия Доста често лекарите регистрират патологично състояние, при което има нарушение на честотата, ритъма или последователността на сърдечните удари. Това са аритмиите, включени в
От книгата Здраве на крилете на пчела автор Наталия Михайловна СухининаЗаболявания на сърдечно-съдовата система Медът укрепва и подхранва сърдечния мускул, благодарение на съдържащите се в него глюкоза и фруктоза, дава сила при всички сърдечни заболявания, с изключение на органичните дефекти. Не трябва да пиете горещ чай с много мед, за да не
От книгата Лечение със сок. Полезни свойстваи най-доброто народни рецепти автор Галина Анатолиевна ГалперинаЗаболявания на сърдечно-съдовата система Рецепта 1 Сок от офика - 200 мл Мед - 30 г Добавете мед към сока, разбъркайте добре и приемайте 2 супени лъжици 3 пъти на ден 30 минути преди хранене.Лекът е ефективен при хипертония.Рецепта 2 Арония сок от планинска пепел -
От книгата Водка, лунна светлина, алкохолни тинктури при лечението на тялото автор Ю. Н. НиколаевЗаболявания на сърдечно-съдовата система Атеросклероза Атеросклерозата е хронично заболяване на артериите, което се изразява в уплътняване и удебеляване на стените им. По правило заболяването се развива в резултат на отлагането на мастни вещества във вътрешната обвивка на артериите,
От книгата Лечебна сода автор Николай Иларионович ДаниковЗаболявания на сърдечно-съдовата система
От книгата Лечебен водороден прекис автор Николай Иванович ДанниковЗаболявания на сърдечно-съдовата система Коронарна болест на сърцето (коронарна артериална болест) Терминът "коронарна болест на сърцето" включва група от клинични синдроми, произтичащи от неспособността на коронарните артерии да кръвоснабдяват
От книгата Лечебната сила на живия разсад автор Дария Юриевна НиловаБОЛЕСТИ НА СЪРДЕЧНО-СЪДОВАТА СИСТЕМА Хипертония Хипертонията е хронично заболяване, чийто основен симптом е периодично или постоянно повишаване на кръвното налягане. Причините за това заболяване са много. Може да се развие хипертония
От книгата на Мумио. природна медицина автор Юрий КонстантиновЗаболявания на сърдечно-съдовата система и кръвоносната система Заболяванията на сърдечно-съдовата система вече са на първо място в целия свят. Може би това се дължи на увеличената продължителност на живота, може би с промяна в начина на живот и намаляване на физическата активност.
От книгата Как да се лекуваме с чай: зелен, черен, билков, екзотичен автор Олга Владимировна РомановаБолести на сърдечно-съдовата система Артериална хипотония - ниско кръвно налягане. Най-често се развива под влияние на остри и хронични инфекции, интоксикации, алергии и психо-емоционален стрес. Основните симптоми на заболяването са летаргия,
От книгата Атлас професионален масаж автор Виталий Александрович ЕпифановЗаболявания на сърдечно-съдовата система Показания: функционални (неврогенни) нарушения на сърдечно-съдовата система (сърдечни неврози); миокардна дистрофия със симптоми на циркулаторна недостатъчност I-II степен; ревматично клапно сърдечно заболяване
От книгата здрав човеквъв вашата къща автор Елена Юриевна ЗигаловаСърдечно-съдови заболявания Най-честата причина за смърт сред мъжете са сърдечно-съдовите заболявания. Наричат ги "Убиец No1". В развитите страни от тях умират почти толкова мъже, колкото и от рак, грип, пневмония, СПИН
От книгата Лечебни зърнени храни. Достъпен чудотворен лекар за тяло автор Елена Юриевна СмирноваБолести на сърдечно-съдовата система Нашето тяло е много сложна система, в която всеки орган има своя специфична роля. Сърдечно-съдовата система, която се състои от сърцето, кръвоносните съдове, лимфните съдове и възлите, доставя
Дата на публикуване на статията: 02.03.2017 г
Последна актуализация на статията: 18.12.2018 г
От тази статия ще научите: какви са сърдечните заболявания (вродени и придобити). Техните причини, симптоми и лечения (медицински и хирургични).
Сърдечно-съдовите заболявания са една от водещите причини за смърт. Руската статистика показва, че около 55% от всички починали граждани са страдали именно от заболявания от тази група.
Ето защо е важно всеки да знае признаците на сърдечни патологии, за да идентифицира болестта навреме и незабавно да започне лечението.
Също толкова важно е да се подлагате на профилактичен преглед от кардиолог поне веднъж на всеки 2 години, а от 60-годишна възраст - всяка година.
Списъкът на сърдечните заболявания е обширен, той е представен в съдържанието. Те се лекуват много по-лесно, ако се диагностицират на ранен етап. Някои от тях са напълно излекувани, други не, но във всеки случай, ако започнете терапията на ранен етап, можете да избегнете по-нататъшното развитие на патологията, усложненията и да намалите риска от смърт.
Исхемична болест на сърцето (ИБС)
Това е патология, при която има недостатъчно кръвоснабдяване на миокарда. Причината е атеросклероза или тромбоза на коронарните артерии.

IHD класификация
Струва си да се говори за остър коронарен синдром отделно. Симптомът му е продължителна (повече от 15 минути) атака на болка в гърдите. Този термин не означава отделно заболяване, но се използва, когато е невъзможно да се разграничи инфаркт на миокарда от симптомите и ЕКГ. Пациентът е предварително диагностициран с "остър коронарен синдром" и незабавно започва тромболитична терапия, която е необходима за всяка остра форма на коронарна артериална болест. Окончателната диагноза се поставя след кръвен тест за инфарктни маркери: сърдечен тропонин Т и сърдечен тропонин 1. Ако нивото им е повишено, пациентът е имал миокардна некроза.
Симптоми на коронарна артериална болест
Признак на ангина пекторис са пристъпи на парене, стискаща болка зад гръдната кост. Понякога болката излъчва лява страна, в различни части на тялото: лопатка, рамо, ръка, шия, челюст. По-рядко болката е локализирана в епигастриума, така че пациентите могат да мислят, че имат проблеми със стомаха, а не със сърцето.
При стабилна стенокардия пристъпите се провокират от физическа активност. В зависимост от функционалния клас на ангина пекторис (наричана по-нататък FC), болката може да бъде причинена от физическо натоварване с различна интензивност.
| 1 FC | Пациентът понася добре ежедневните дейности, като продължително ходене, леко бягане, изкачване на стълби и др. Пристъпи на болка се появяват само при висока интензивност на физическата активност: бързо бягане, многократно вдигане на тежести, спорт и др. |
|---|---|
| 2 FC | Атаката може да се появи след ходене повече от 0,5 км (7-8 минути без спиране) или изкачване на стълби над 2 етажа. |
| 3 FC | Физическата активност на човек е значително ограничена: ходенето на 100–500 м или изкачването на 2-рия етаж може да предизвика атака. |
| 4 FC | Атаките провокират дори най-малкото физическо натоварване: ходене на по-малко от 100 м (например придвижване из къщата). |

Нестабилната стенокардия се различава от стабилната по това, че пристъпите зачестяват, започват да се появяват в покой и могат да продължат по-дълго - 10-30 минути.
Кардиосклерозата се проявява с болки в гърдите, задух, умора, оток, ритъмни нарушения.
Според статистиката около 30% от пациентите умират от това сърдечно заболяване в рамките на един ден, без да се консултират с лекар. Ето защо внимателно проучете всички признаци на MI, за да се обадите на линейка навреме.
Симптоми на МИ
| Формата | знаци |
|---|---|
| Ангинален - най-характерният | Притискаща, пареща болка в гърдите, понякога ирадиираща към лявото рамо, ръката, лопатката, лява страналица. Болката продължава от 15 минути (понякога дори един ден). Не се отстранява от нитроглицерин. Аналгетиците само временно го отслабват. Други симптоми: задух, аритмии. |
| астматик | Развива се пристъп на сърдечна астма, причинен от остра левокамерна недостатъчност. Основните симптоми: чувство на задушаване, липса на въздух, паника. Допълнително: цианоза на лигавиците и кожата, ускорен сърдечен ритъм. |
| Аритмичен | Висок пулс, ниско кръвно налягане, световъртеж, възможно припадък. |
| Коремна | Болка в горната част на корема, която дава на лопатките, гадене, повръщане. Често дори лекарите първо се бъркат със стомашно-чревни заболявания. |
| Цереброваскуларна | Замаяност или припадък, повръщане, изтръпване на ръката или крака. Според клиничната картина такъв МИ е подобен на исхемичен инсулт. |
| Безсимптомно | Интензивността и продължителността на болката е същата като при обичайната. Може да има лек задух. Отличителна черта на болката е, че таблетка нитроглицерин не помага. |

Лечение на ИБС
| стабилна стенокардия | Премахване на атака - нитроглицерин. Дългосрочна терапия: Аспирин, бета-блокери, статини, АСЕ инхибитори. |
|---|---|
| Нестабилна ангина | Спешна помощ: обадете се на линейка, ако атаката е по-интензивна от обикновено, а също така дайте на пациента таблетка аспирин и таблетка нитроглицерин на всеки 5 минути 3 пъти. В болницата на пациента ще бъдат дадени калциеви антагонисти (верапамил, дилтиазем) и аспирин. Последното ще трябва да се приема постоянно. |
| инфаркт на миокарда | Спешна помощ: незабавно повикване на лекар, 2 таблетки Аспирин, Нитроглицерин под езика (до 3 таблетки с интервал от 5 минути). При пристигането лекарите веднага ще започнат такова лечение: ще вдишат кислород, ще инжектират разтвор на морфин, ако нитроглицеринът не е облекчил болката, ще инжектират хепарин за разреждане на кръвта. Допълнително лечение: облекчаване на болката с интравенозен нитроглицерин или наркотични аналгетици; пречка за по-нататъшна некроза на миокардна тъкан с помощта на тромболитици, нитрати и бета-блокери; продължителна употреба на аспирин. Те възстановяват кръвообращението в сърцето с помощта на такива хирургични операции: коронарна ангиопластика, стентиране,. |
| кардиосклероза | На пациента се предписват нитрати, сърдечни гликозиди, АСЕ инхибитори или бета-блокери, Аспирин, диуретици. |

Хронична сърдечна недостатъчност
Това е състояние на сърцето, при което то не е в състояние да изпомпва напълно кръвта в тялото. Причината са заболявания на сърцето и кръвоносните съдове (вродени или придобити дефекти, исхемична болест на сърцето, възпаления, атеросклероза, хипертония и др.).

В Русия повече от 5 милиона души страдат от CHF.
Етапи на CHF и техните симптоми:
- 1 - начален. Това е лека недостатъчност на лявата камера, която не води до хемодинамични (кръвообращението) нарушения. Няма симптоми.
- Етап 2А. Нарушение на кръвообращението в един от кръговете (по-често - малък), увеличаване на лявата камера. Признаци: задух и сърцебиене при малко физическо натоварване, цианоза на лигавиците, суха кашлица, подуване на краката.
- Етап 2В. Нарушена хемодинамика и в двата кръга. Камерите на сърцето претърпяват хипертрофия или дилатация. Симптоми: задух в покой, болки в гърдите, син оттенък на лигавиците и кожата, аритмии, кашлица, сърдечна астма, подуване на крайниците, корема, уголемяване на черния дроб.
- 3 етап. Тежки нарушения на кръвообращението. Необратими промени в сърцето, белите дробове, кръвоносните съдове, бъбреците. Всички признаци, характерни за етап 2В, се засилват, добавят се симптоми на увреждане на вътрешните органи. Лечението вече не е ефективно.

Лечение
На първо място е необходима терапия на основното заболяване.
Провежда се и симптоматично лечение с лекарства. На пациента се предписва:
- АСЕ инхибитори, бета-блокери или алдостеронови антагонисти - за понижаване на кръвното налягане и предотвратяване на по-нататъшно прогресиране на сърдечно заболяване.
- Диуретици - за премахване на отоци.
- Сърдечни гликозиди - за лечение на аритмии и подобряване на работата на миокарда.
Дефекти на клапаните
Има две типични разновидности на клапни патологии: стеноза и недостатъчност. При стеноза луменът на клапата е стеснен, което затруднява изпомпването на кръвта. И в случай на недостатъчност, клапата, напротив, не се затваря напълно, което води до изтичане на кръв в обратна посока.

По-често се придобиват такива пороци на сърдечната клапа. Те се появяват на фона на хронични заболявания (например коронарна артериална болест), възпаление или нездравословен начин на живот.
Най-засегнати са аортната и митралната клапа.
Симптоми и лечение на най-честите клапни заболявания:
| Име | Симптоми | Лечение |
|---|---|---|
| аортна стеноза | В началния етап протича без признаци, така че е много важно да се подлагате на редовен превантивен преглед на сърцето. В тежък стадий се появяват пристъпи на ангина пекторис, припадък по време на физическо натоварване, бледност на кожата и ниско систолично кръвно налягане. |
Медикаментозно лечение на симптомите (поради клапни дефекти). Клапно протезиране. |
| Недостатъчност на аортната клапа | Повишена сърдечна честота, задух, сърдечна астма (пристъпи на задушаване), припадък, ниско диастолично кръвно налягане. | |
| митрална стеноза | Задух, уголемяване на черния дроб, подуване на корема и крайниците, понякога - дрезгав глас, рядко (в 10% от случаите) - болка в сърцето. | |
| недостатъчност на митралната клапа | Недостиг на въздух, суха кашлица, сърдечна астма, подуване на краката, болка в десния хипохондриум, болка в сърцето. |
Пролапс на митралната клапа

Друга често срещана патология е. Среща се при 2,4% от населението. Това е вроден дефект, при който клапните платна „потъват“ в лявото предсърдие. В 30% от случаите протича безсимптомно. При останалите 70% от пациентите лекарите отбелязват задух, болка в областта на сърцето, придружена от гадене и усещане за "бучка" в гърлото, аритмии, умора, замаяност, често повишаване на температурата до 37,2–37,4.
Лечението може да не е необходимо, ако заболяването е безсимптомно. Ако дефектът е придружен от аритмии или болка в сърцето, се предписва симптоматична терапия. При силна промяна на клапата е възможна хирургична корекция. Тъй като заболяването прогресира с възрастта, пациентите трябва да бъдат прегледани от кардиолог 1-2 пъти годишно.
Аномалия на Ебщайн

Аномалията на Ebstein е изместването на платната на трикуспидалната клапа в дясната камера. Симптоми: задух, пароксизмална тахикардия, припадък, подуване на вените на шията, разширяване на дясното предсърдие и горната част на дясната камера.
Лечение за безсимптомно протичанене изпълнявайте. Ако признаците са изразени, направете хирургическа корекцияили трансплантация на клапа.
вродени сърдечни дефекти
Вродените аномалии на структурата на сърцето включват:
- Дефект междупредсърдна преграда- наличие на съобщение между дясното и лявото предсърдие.
- Вентрикуларният септален дефект е анормална комуникация между дясната и лявата камера.
- Комплексът на Eisenmenger е камерен септален дефект, разположен високо, аортата е изместена надясно и се свързва едновременно с двете камери (декстропозиция на аортата).
- Отворен дуктус артериозус - комуникацията между аортата и белодробната артерия, който нормално присъства в ембрионалния стадий на развитие, не е прераснал.
- Тетралогията на Fallot е комбинация от четири малформации: дефект на камерната преграда, декстропозиция на аортата, стеноза на белодробната артерия и хипертрофия на дясната камера.

Вродени сърдечни дефекти - признаци и лечение:
| Име | Симптоми | Лечение |
|---|---|---|
| Дефект на предсърдната преграда | При малък дефект признаците започват да се появяват в средна възраст: след 40 години. Това е задух, слабост, умора. С течение на времето се развива хронична сърдечна недостатъчност с всички характерни симптоми. как повече размеридефект, толкова по-рано започват да се появяват симптомите. | Хирургично затваряне на дефекта. Не винаги се изпълнява. Показания: неефективност на медикаментозното лечение на ХСН, изоставане физическо развитиепри деца и юноши, повишено кръвно налягане в белодробния кръг, артериовенозен секрет. Противопоказания: вено-артериален разряд, тежка левокамерна недостатъчност. |
| Вентрикуларен септален дефект | Ако дефектът е по-малък от 1 cm в диаметър (или по-малко от половината от диаметъра на аортния отвор), характерен е само задух по време на физическо натоварване с умерена интензивност. Ако дефектът е по-голям от посочените размери: задух при малко усилие или в покой, болка в сърцето, кашлица. |
Хирургично затваряне на дефекта. |
| Комплекс Айзенменгер | Клинична картина: цианоза на кожата, задух, хемоптиза, признаци на ХСН. | Медикаментозно лечение: бета-блокери, ендотелинови антагонисти. Възможна е операция за затваряне на септален дефект, коригиране на произхода на аортата и замяна на аортна клапа, но пациентите често умират по време на операция. Средната продължителност на живота на пациента е 30 години. |
| Тетралогия на Фало | Син оттенък на лигавиците и кожата, изоставане в растежа и развитието (както физическо, така и интелектуално), конвулсии, ниско кръвно налягане, симптоми на CHF. Средната продължителност на живота е 12-15 години. 50% от пациентите умират преди да навършат 3 години. |
Хирургичното лечение е показано за всички пациенти без изключение. В ранна детска възраст се извършва операция за създаване на анастомоза между субклавиалната и белодробната артерия, за да се подобри кръвообращението в белите дробове. На възраст 3–7 години може да се извърши радикална операция: едновременна корекция на всичките 4 аномалии. |
| Отворен ductus arteriosus | Минава много време без клинични признаци. С течение на времето се появяват задух и силен сърдечен ритъм, бледност или син оттенък на кожата и ниско диастолично кръвно налягане. | Хирургично затваряне на дефекта. Показан е на всички пациенти, с изключение на тези, които имат кръвен шунт отдясно наляво. |
Възпалителни заболявания
Класификация:
- Ендокардит - засяга вътрешната обвивка на сърцето, клапите.
- Миокардит - мускулна мембрана.
- перикардит - перикардна торбичка.
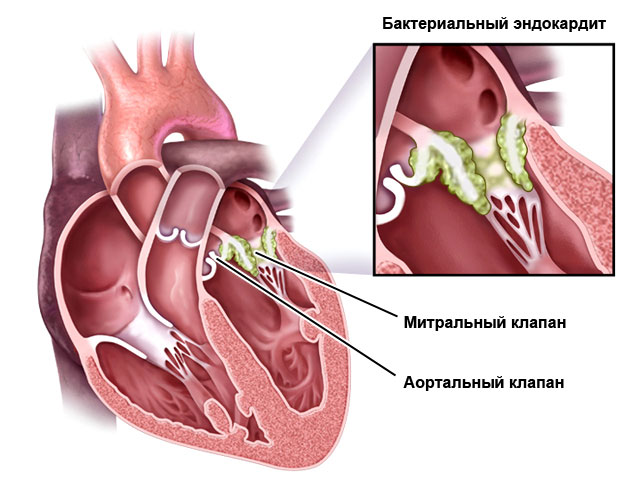
Те могат да бъдат причинени от микроорганизми (бактерии, вируси, гъбички), автоимунни процеси (например ревматизъм) или токсични вещества.
Също така възпалението на сърцето може да бъде усложнение на други заболявания:
- туберкулоза (ендокардит, перикардит);
- сифилис (ендокардит);
- грип, тонзилит (миокардит).
Обърнете внимание на това и се консултирайте с лекар навреме, ако подозирате грип или възпалено гърло.
Симптоми и лечение на възпаление
| Име | Симптоми | Лечение |
|---|---|---|
| Ендокардит | Висока температура (38,5–39,5), повишено изпотяване, бързо развиващи се клапни дефекти (откривани чрез ехокардиография), сърдечни шумове, увеличен черен дроб и далак, повишена чупливост на съдовете (може да се забележат кръвоизливи под ноктите и в очите), удебеляване на върховете на пръстите. | Антибактериална терапия за 4-6 седмици, трансплантация на клапа. |
| Миокардит | Може да възникне по няколко начина: пристъпи на болка в сърцето; симптоми на сърдечна недостатъчност; или с екстрасистоли и суправентрикуларни аритмии. Точна диагноза може да се постави въз основа на кръвен тест за кардиоспецифични ензими, тропонини и левкоцити. | Почивка на легло, диета (№ 10 с ограничение на солта), антибактериална и противовъзпалителна терапия, симптоматично лечениесърдечна недостатъчност или аритмии. |
| Перикардит | Болка в гърдите, задух, сърцебиене, слабост, кашлица без храчки, тежест в десния хипохондриум. | Нестероидни противовъзпалителни средства, антибиотици, в тежки случаи - субтотална или тотална перикардектомия (отстраняване на част или цялата перикардна торбичка). |
Нарушения на ритъма
Причини: неврози, затлъстяване, недохранване, цервикална остеохондроза, лоши навици, интоксикация с лекарства, алкохол или наркотици, исхемична болест на сърцето, кардиомиопатия, сърдечна недостатъчност, синдроми на камерно преждевременно възбуждане. Последните са сърдечни заболявания, при които има допълнителни пътища за провеждане на импулс между предсърдията и вентрикулите. За тези аномалии ще прочетете в отделна таблица.
Характеристики на ритъмни нарушения:
| Име | Описание |
|---|---|
| Синусова тахикардия | Бърза сърдечна честота (90-180 в минута) при поддържане на нормален ритъм и нормален модел на разпространение на импулси през сърцето. |
| Предсърдно мъждене (трептене) | Неконтролирани, неправилни и чести (200-700 в минута) предсърдни контракции. |
| предсърдно трептене | Ритмични предсърдни контракции с честота около 300 в минута. |
| камерно мъждене | Хаотични, чести (200-300 в минута) и непълни контракции на вентрикулите. Липсата на пълна контракция провокира остра недостатъчностциркулация и припадък. |
| камерно трептене | Ритмични контракции на вентрикулите с честота 120-240 в минута. |
| Пароксизмална суправентрикуларна (надкамерна) тахикардия | Пристъпи на ритмично сърцебиене (100-250 в минута) |
| Екстрасистолия | Спонтанни контракции извън ритъма. |
| Нарушения на проводимостта (синоатриален блок, междупредсърден блок, атриовентрикуларен блок, бедрен блок) | Забавяне на ритъма на цялото сърце или отделни камери. |
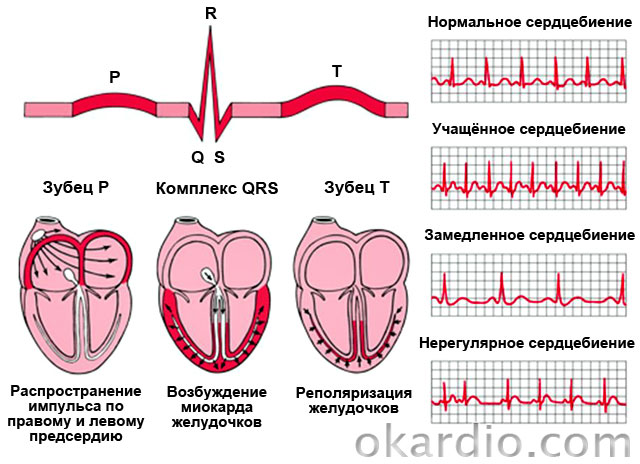
Синдроми на преждевременно възбуждане на вентрикулите:
| WPW синдром (синдром на Уолф-Паркинсон-Уайт) | CLC синдром (Clerk-Levi-Christesco) |
|---|---|
| Признаци: пароксизмална (пароксизмална) суправентрикуларна или камерна тахикардия (при 67% от пациентите). Придружен от усещане за ускорен пулс, замаяност, понякога - припадък. | Симптоми: склонност към пристъпи на суправентрикуларна тахикардия. По време на тях пациентът усеща силно сърцебиене, може да се появи световъртеж. |
| Причина: наличие на сноп на Kent - анормален проводен път между атриума и вентрикула. | Причина: Наличието на снопа на Джеймс между атриума и атриовентрикуларното съединение. |
| И двете заболявания са вродени и доста редки. | |
Лечение на ритъмни нарушения
Състои се в лечение на основното заболяване, корекция на диетата и начина на живот. Предписват се и антиаритмични лекарства. Радикалното лечение на тежки аритмии е инсталирането на дефибрилатор-кардиовертер, който ще "зададе" ритъма на сърцето и ще предотврати камерно или предсърдно мъждене. При нарушения на проводимостта е възможно пейсиране.

Лечението на синдромите на камерно превъзбуждане може да бъде симптоматично (елиминиране на гърчовете с медикаменти) или радикално (радиочестотна аблация на анормалния проводен път).
кардиомиопатия
Това са миокардни заболявания, които причиняват сърдечна недостатъчност, които не са свързани с възпалителни процеси или патологии на коронарните артерии.
Най-често срещаните са хипертрофични и. Хипертрофичният се характеризира с нарастване на стените на лявата камера и интервентрикуларната преграда, разширен - увеличаване на кухината на лявата, а понякога и на дясната камера. Първият се диагностицира при 0,2% от населението. Среща се при спортисти и може да причини внезапна сърдечна смърт. Но в този случай е необходимо да се извърши задълбочена диференциална диагноза между хипертрофична кардиомиопатия и непатологично уголемяване на сърцето при спортисти.

Болестите на сърцето и кръвоносните съдове са основната причина за смърт в почти всички страни по света. Появата на симптоми като болка в гърдите, задух, повишена умора и ускорен пулс са основание за посещение при кардиолог.
Има десетки различни заболявания на сърцето и кръвоносните съдове, много от които могат да бъдат лекувани с лекарства и здравословен начин на живот. рожденни дефектисърцето и сериозни функционални и органични лезии на сърдечния мускул могат да бъдат елиминирани чрез хирургични операции.
В този раздел ще намерите изчерпателна информацияза заболяванията на сърцето и кръвоносните съдове, тяхната диагностика, лечение и профилактика.
Алкохолна кардиомиопатия
Алкохолната кардиомиопатия е лезия на сърдечния мускул, причинена от токсичните ефекти на етанола. Алкохолната кардиомиопатия представлява една трета от всички случаи на неисхемична дилатативна кардиомиопатия. Мъжете са по-податливи на това заболяване. Причини Заболяването се развива след...
Аневризма
Аневризма Аневризма е разширение на лумена на кръвоносен съд или кухина на сърцето поради патологични промени в стените им или аномалии в развитието. Най-чести са артериалните аневризми, особено на големите артерии, много рядко - аневризмите на големите вени. Причини за...
сърдечна аневризма
Сърдечна аневризма Сърдечната аневризма е ограничена издатина на изтънената стена на миокарда, която е придружена от рязко намаляване или липса на контрактилитет на патологично променената област на сърдечния мускул. Аневризма на сърцето се открива при 10-35% от пациентите, претърпели ...
Аортна недостатъчност
Аортна недостатъчностАортна недостатъчност е непълно затваряне на аортната клапа по време на диастола, което причинява обратен поток на кръвта от аортата в лявата камера. При 10% от пациентите този клапен дефект се комбинира с други клапни лезии. Среща се по-често при мъжете, отколкото при жените....
аортна стеноза
Аортна стеноза Аортната стеноза е стесняване на отвора на аортата в областта на клапата, което затруднява изтичането на кръв от лявата камера. Причини Придобитата аортна стеноза най-често се причинява от ревматични лезии на клапните платна. В този случай клапите на клапаните се деформират, снаждат се между ...
аритмия
Обща информация Аритмиите се разделят на тахикардия (учестен пулс), брадикардия (забавен пулс), екстрасизитолия (извънредни контракции) и сърдечен блок (при блокада импулсът не може да премине през определени части на сърдечния мускул и съкращенията на различните части на сърцето не са координирани...
атеросклероза
Атеросклероза Атеросклерозата е хронично заболяване на артериите, което възниква в резултат на нарушен метаболизъм на липидите и протеините. Заболяването се характеризира с отлагане на холестерол и липопротеини в интимата на съдовете. Атеросклерозата е по-често срещана при възрастните хора: мъже над 50 години и жени над 60 години.
Атеросклероза на аортата
Атеросклероза на аортата Атеросклерозата на аортата е натрупване на холестерол, както и други мастни вещества по стените на аортата. Заболяването има прогресивна форма. Причини Атеросклерозата на аортата обикновено се среща при хора на възраст 40-50 години и по-големи. Рисковите фактори включват: &bul...
атеросклеротично сърдечно заболяване
Атеросклеротично сърдечно заболяване Атеросклеротичното сърдечно заболяване (артериална кардиосклероза) е хронична промяна в коронарните артерии, причинена от нарушение на проходимостта на техния лумен до пълно затваряне в резултат на образуването на холестеролни отлагания. В резултат на тези промени,...
Атриовентрикуларен блок
Атриовентрикуларната блокада се нарича нарушение на импулса от атриума към вентрикулите. Често атриовентрикуларните блокади се развиват на фона на различни заболявания. Причини за сърдечни заболявания: · хронична формакоронарна болест на сърцето; ...
Болка в областта на сърцето
Болка в областта на сърцето Болката в областта на сърцето (синоним: кардиалгия) е болка, локализирана в лявата част на гръдния кош. Кардиалгията не е самостоятелно заболяване - тя е симптом на много различни патологични състояния, както сърдечни, така и несърдечни по произход ...
Брадикардия
Какво е брадикардия: общ преглед на заболяването Брадикардията е вид аритмия, при която сърдечната честота е под 60 удара в минута. При тренирани спортисти брадикардията може да се счита за нормална, но често показва сърдечна патология ...
Внезапна сърдечна смърт
Внезапната сърдечна смърт (синоним: внезапна сърдечна смърт) е ненасилствена смърт, провокирана от сърдечно заболяване, което се проявява с внезапна загуба на съзнание в рамките на един час от началото на острите симптоми. Причини за възникване Механизмът на развитие на внезапна сърдечна...
Вродено сърдечно заболяване
Вродено сърдечно заболяване Вроденото сърдечно заболяване е дефект в структурата на големите съдове и / или сърцето, присъстващ при човек от раждането. Повечето от дефектите причиняват нарушение на интракардиалния кръвен поток, както и в малките, големи кръгове на кръвообращението. Причини за възникване Причината за вродена ...
Хемоперикард
Хемоперикардът е опасно състояние, което се развива, когато кръвта навлезе в перикарда (перикардната торбичка), което води до компресия (тампонада) на сърцето, рязко нарушение на сърдечната дейност и хемодинамиката. Причини за възникване В зависимост от причините за навлизане на кръв в ...
Гигантски клетъчен артериит
Гигантоклетъчен артериит (синоними: болест на Хортън, гигантоклетъчен темпорален артериит) е автоимунно заболяване (васкулит), при което се засягат предимно средни и големи екстра- и интракраниални съдове. Най-честата лезия на клоните на външната каротидна артерия ....
хипертония
Хипертония Хипертонията е повишено хидростатично налягане в съдове, кухи органи или телесни кухини. Високото кръвно налягане може да увреди кръвоносните съдове, сърцето и бъбреците и да причини инфаркт, инсулт и други сериозни усложнения. Причини в...
Хипертонична болест
Хипертония, или есенциална (първична) артериална хипертония, е една от формите на артериална хипертония, чиято диагноза се установява с изключване на симптоматична (вторична) хипертония. Всъщност това е постоянно повишаване на стойностите на систолното кръвно налягане ...
Хипертрофична кардиомиопатия
Хипертрофична кардиомиопатия Хипертрофичната кардиомиопатия е първично изолирано миокардно увреждане, характеризиращо се с хипертрофия на вентрикулите (често лявата) с намален или нормален обем на техните кухини. Клинично хипертрофичната кардиомиопатия се проявява със сърдечна недостатъчност, гръдна болка...
хиповолемичен шок
Хиповолемичен шок Хиповолемичният шок е патологично състояние на организма, причинено от бързо намаляване на обема на циркулиращата кръв. Това състояние е придружено от промени във функционирането на сърдечно-съдовата система и остри разстройстваобмен. Хиповолемичният шок е компенсаторен механизъм...
хипотония
Артериалната хипотония е патология, при която се наблюдава понижение на кръвното налягане: систолно - под 90 mm Hg. Изкуство. и диастолно - под 60 mm Hg. Изкуство. Причини за възникване Артериалната хипотония, в зависимост от нейната форма, може да има следните причини за възникване ...
Ангина пекторис
Ангина пекторис Ангина пекторис (ангина пекторис) е една от възможностите за протичане на коронарна болест на сърцето. Заболяването се проявява с болка или дискомфорт в гърдите. Болката може да излъчва към лявата ръка, долната челюст, шията или епигастричния регион. Причини за ангина пекторис...
Декстрокардия
Декстрокардията е доста рядка вродена аномалия, която се характеризира с огледално разположение на по-голямата част от сърцето в дясната страна на гръдния кош, а не в лявата, както при повечето хора. Декстрокардията не трябва да се бърка с декстропозиция на сърцето. Декстрокардията е аномалия, докато...
Вентрикуларен септален дефект
Вентрикуларният септален дефект е дупка в стената между лявата и дясната камера на сърцето или пълната липса на преграда. В последния случай дефектът е несъвместим с живота. Дефектът на камерната преграда е най-често срещаният вроден сърдечен дефект, който...
Разширена кардиомиопатия
Разширена кардиомиопатия Разширената кардиомиопатия е дифузно увреждане на сърдечния мускул, характеризиращо се с развитие на дилатация (разширяване) на сърдечните кухини (главно на лявата камера) без увеличаване на дебелината на стените им и е придружено от рязко намаляване на контрактилна функция на сърцето, проявяваща се ...
Вентрикуларна тахикардия
Вентрикуларната тахикардия е бързо свиване на вентрикулите, което често се появява и изчезва внезапно. Тази патологияе един от най тежки видовеаритмии, свързани с остър миокарден инфаркт. Вентрикуларната тахикардия може да представлява заплаха за живота на човек, защото ...
Застойна сърдечна недостатъчност
Застойната сърдечна недостатъчност е неспособността на сърцето да изпомпва достатъчно кръв, за да поддържа тъканния метаболизъм. Развива се в резултат на недостатъчност на контрактилната функция на сърдечния мускул. Причини за възникване В основата на механизма на развитие ...
инфаркт на миокарда
Инфаркт на миокарда Както показват статистическите изследвания, инфаркт на миокарда често се развива при мъже на възраст от 40 до 60 години. При жените това заболяване се среща около един и половина до два пъти по-рядко. Инфарктът на миокарда възниква при пациенти с коронарна болест на сърцето (ИБС), с атеросклероза, артериална...
Сърдечна исхемия
Исхемична болест на сърцето (ИБС, исхемия на сърцето) е патологично състояние, характеризиращо се с относително или абсолютно нарушение на кръвоснабдяването на миокарда (сърдечния мускул) поради увреждане на коронарните артерии. Сърцето не се нуждае само от кислород, то се нуждае от много...
Исхемични атаки
Исхемията е намаляване на кръвоснабдяването на даден орган, което води до временна дисфункция или трайно увреждане на тъкан или орган. Най-често исхемията се причинява от съдов фактор. Неговите последствия зависят от скоростта и степента на намаляване на параметрите на кръвния поток, общо състояниеорганизъм, продължителност на исхемията, ...
Кардиогенен шок
Кардиогенен шок Кардиогенният шок е сериозно състояние, което представлява крайна степен на левокамерна недостатъчност, която се основава на рязко намаляване на контрактилитета на миокарда, в резултат на което намалява минутния и ударния дебит, което не се компенсира от увеличаване на общо съдово съпротивление...
кардиомегалия
Кардиомегалия Кардиомегалията е значително увеличение на сърцето, неговия размер и маса. Кардиомегалията може да бъде вродена, но много по-често не е самостоятелно заболяване, а се среща с други заболявания на сърдечно-съдовата система. Причини за Vro...
кардиомиопатия
Кардиомиопатия Кардиомиопатията е група от миокардни заболявания, характеризиращи се със структурни и функционални промени в сърдечния мускул при липса на клапна патология, артериална хипертония и коронарна артериална болест, придружени от електрическа или механична дисфункция.
Коарктация на аортата
Коарктацията на аортата е вродено сърдечно заболяване, което представлява сегментно стесняване на лумена на аортата до атрезия (пълно затваряне), често локализирано между сливането на артериалния канал и изхода на лявата субклавиална артерия (т.е. аортен провлак), който се проявява като ...
Свиване
Колапс Колапсът е остра съдова недостатъчност, която се характеризира с рязко намаляване на съдовия тонус и спадане на кръвното налягане. Колапсът обикновено е придружен от нарушено кръвоснабдяване, хипоксия на всички органи и тъкани, намален метаболизъм, инхибиране на жизненоважни функции на тялото....
Левокамерна недостатъчност
Левокамерна недостатъчност Този клиничен синдром се нарича иначе "сърдечна астма". Това име отразява добре картината на симптомите, които се развиват с левокамерна недостатъчност (LVF). LVH се развива най-често постепенно, въпреки че не е изключено острото му развитие и се разделя на ...
Въпроси от читатели
Добър вечер! Обръщам се към вас с такъв проблем, през 2017 г. бях диагностициран с мононуклеоза, преминах тест за хепатит, отрицателни резултати, ХИВ инфекция, оказа се положителен при съпругата ми, с която правим секс редовно и без предпазни средства, тестът е отрицателен. Предаден с периодичност 1-3-6-10-12 месеца след откриването при мен. Не приемам ретровирусна терапия и няма промени в здравословното състояние и видими причини. Моля, кажете ми как иначе мога да се изследвам, за да разбера точно и сигурно дали имам ХИВ или не?
Добър ден) На 37 години съм. Накратко. Знам как да изпитам оргазъм сама, но не мога с мъж. Сега има мъж, с него ми е повече от добре. Но не става работа .. Има ли някакви практически съвети как да го преживеем заедно?) Как да възстановим?) Благодаря ви.
Добър ден! През последните няколко години изпитах много силни оргазми. Почти винаги те са реактивни. Дори да отида до тоалетната преди секс, пак се отделя течност. И не е достатъчно. И ако не отида до тоалетната, има локви на леглото. Мога да изпитам оргазъм безкрайно много пъти в един полов акт. Едно след друго. Понякога броят им достига до 40-50 за един полов акт или при мастурбация. Започна след първото раждане, но след второто се засили. Тя сама роди. Има ли отклонения в това? Кой лекар трябва да се консултира?
Задай въпроспредсърдно мъждене
Предсърдно мъждене (предсърдно мъждене) - хаотична работа на предсърдията с висока честота с асинхронност на камерните контракции. Сърдечната честота при предсърдно мъждене няма определена стойност и постоянно се променя. Предсърдното мъждене е едно от най-честите...
Миокардит
Миокардит Миокардитът е възпалително заболяване на мускулния слой на сърцето (миокарда) с инфекциозна, инфекциозно-алергична или инфекциозно-токсична природа, в повечето случаи свързано с имунни промени, придружени от нарушения на основните му функции (възбудимост, контрактилитет и проводимост). )....
митрална стеноза
Митрална стеноза Митралната стеноза е стесняване на областта на левия атриовентрикуларен отвор, водещо до обструкция на физиологичния кръвен поток от лявото предсърдие към лявата камера. Причини за възникване В 80% от случаите митралната стеноза има ревматична етиология. Дебютът на ревматизма, като правило, се случва ...
Суправентрикуларна тахикардия
Надкамерна тахикардия (синоним: суправентрикуларна пароксизмална тахикардия) е патологично състояние, характеризиращо се с рязко пароксизмално повишаване на сърдечната честота (HR). В този случай фокусът, който причинява миокардни контракции, е локализиран над вентрикулите на сърцето. И...
Нарушение на сърдечния ритъм
Нарушение на сърдечния ритъм Нарушението на сърдечния ритъм (аритмия) е често срещана патология на сърдечната дейност, която се характеризира с отклонение от нормалния ритъм и редовността на контрактилната функция на сърдечния мускул. Причини за възникване Основните причини за сърдечни аритмии ...
Нарушения на сърдечния ритъм
Сърдечните аритмии (синоним: аритмии, сърдечни аритмии, сърдечни аритмии) са група сърдечни заболявания, които се характеризират с нарушение на образуването на импулс или неговото провеждане в сърцето или комбинация от тези два механизма. При аритмия има нарушение на последователността ...
недостатъчност на митралната клапа
Недостатъчност на митралната клапа Недостатъчността на митралната клапа (или митрална недостатъчност) е сърдечно заболяване, характеризиращо се с обратен поток на кръвта (от лявата камера към дясното предсърдие) по време на свиването на вентрикулите на сърцето. Това е най-често срещаният тип клапно сърдечно заболяване. Разкриване...
Недостатъчност на трикуспидалната клапа
Трикуспидалната недостатъчност е сърдечно заболяване, причинено от хлабаво затваряне на платната на трикуспидалната клапа по време на камерна контракция на височината на систола, което води до регургитация на кръвта (обратен поток) в дясното предсърдие. В структурата на придобитите сърдечни пороци от ревматичен произход...
Нестабилна ангина
Нестабилната ангина пекторис е една от формите на остър коронарен синдром, който се проявява клинично в пристъпи на ретростернална болка и съчетава такива разновидности на ангина пекторис като първи път в покой, ранен след инфаркт, първи път или прогресираща стенокардия при усилие, вариант с...
ортостатична хипотония
ортостатична хипотония- това е понижаване на кръвното налягане (систолично и диастолично) при преминаване от хоризонтално във вертикално положение през първите 3 минути. Ортостатичната хипотония не е самостоятелно заболяване, а е дисрегулация на изкуството...
Остър миокарден инфаркт
Остър миокарден инфаркт Острият миокарден инфаркт е некроза на част от сърдечния мускул, причинена от нарушение на кръвообращението. Инфарктът е една от основните причини за инвалидност и смърт сред възрастното население. Причини за миокарден инфаркт...
Отворен ductus arteriosus
Отворен ductus arteriosus ductus arteriosusфункционираща патология се нарича комуникация между аортата и белодробния ствол, която нормално трябва да осигурява кръвообращението на ембриона и да претърпи облитерация в първите часове след раждането. Причини за...
Пароксизмална тахикардия
Пароксизмална тахикардия Пароксизмалната тахикардия е един от видовете аритмии, при които има пристъпи на сърцебиене (пароксизми) с честота от 140 до 220 удара в минута или повече. Пароксизмите с тахикардия започват внезапно и завършват също толкова внезапно. Причини за...
Перикардит
Перикардит Перикардитът е група от заболявания, включващи възпалителни лезии на перикарда (перикардната торбичка). Причини за възникване В по-голямата част от случаите перикардитът възниква на фона на други заболявания, тоест се развива като усложнение. Причини за възпалителни...
портална хипертония
Портална хипертония Порталната хипертония е комплекс от симптоми, който възниква при усложнение на цирозата на черния дроб. Заболяването се характеризира с повишено налягане в системата портална вена, която се развива поради запушване на кръвния поток в определени части на вената. Причини за възникване Причини в ...
Пролапс
Пролапсът на митралната клапа е изпъкналост, изпъкване на едното или двете платна на митралната клапа в кухината на лявото предсърдие по време на свиването на лявата камера. Среща се при млади хора (15-30 години), при жените 9-10 пъти по-често, отколкото при мъжете. В момента се разграничават първични и вторични PMK. В...
Пролапс на митралната клапа
Пролапс (пролапс) на митралната клапа е патология на бикуспидалната клапа, характеризираща се с пролапс (увисване или патологично изпъкване) на едната или двете нейни клапи по време на систолното свиване на лявата камера към лявото предсърдие. Тази болест...
Аортна дисекация
Аортна дисекация (синоним: дисекираща аортна аневризма) е животозастрашаващо състояние. При дисекация на аортата се нарушава целостта на този съд, което води до приток на кръв между слоевете на стените му и по-нататъшното им дисекация. В случай, че има пълно разкъсване на стената на аортата (и трите слоя ...
ревматично сърдечно заболяване
Хроничната ревматична болест на сърцето е заболяване, характеризиращо се с образуване на сърдечен порок след остра ревматична треска. Формираното сърдечно заболяване причинява нарушение на функциите на сърцето, възникване на сърдечна недостатъчност, нарушения ...
Рестриктивна кардиомиопатия
Рестриктивната кардиомиопатия е форма на кардиомиопатия, дължаща се на миокардна ригидност (намалена разтегливост на сърдечния мускул), която води до развитие на диастолна дисфункция със запазена систолна функция на камерите без тяхната хипертрофия или дилатация. В структурата на всички кардиомиопатии рез...
Сърдечна недостатъчност
Сърдечна недостатъчност Сърдечната недостатъчност е неспособността на сърцето да изпълнява напълно своята помпена (контрактилна) функция, както и да осигурява на тялото необходимото количество кислород, съдържащ се в кръвта. Сърдечната недостатъчност не е самостоятелно заболяване. Обикновено,...
Сърдечна недостатъчност
Сърдечна недостатъчност Сърдечната недостатъчност е несъответствие между контрактилитета на сърцето и метаболитните нужди на тялото. Това заболяване е доста широко разпространено, особено при възрастните хора. Причини за възникване Сърдечната недостатъчност често е усложнение...
Синдром на болния синус
Синдром на болния синус Синдромът на болния синус е заболяване, което се характеризира с увреждане на синусовия възел, което води до дисфункция на пейсмейкъра. Поради тази причина възникват различни аритмии. Най-често синдромът на болния синус се проявява при ...
Съдова деменция
Съдова деменция Съдова деменция е придобито увреждане на когнитивните способности, придружено от социална дезадаптация и в резултат на органична съдова патология на мозъка. Най-често това заболяване се диагностицира при хора над 60 години (повече от 5% ...
Стеноза на белодробната артерия
Стеноза на белодробната артерия Стенозата на белодробната артерия е по-често вродена (по-рядко придобита) малформация на сърдечно-съдовата система, причинена от стесняване на еферентния съд на дясната камера (белодробна артерия), което води до хемодинамични нарушения и претоварване на дясното сърце. .
Каротидна стеноза
Каротидна стеноза Каротидната стеноза възниква, когато каротидните артерии се стесняват. Каротидните артерии минават от двете страни на шията. Те носят кръв от сърцето към мозъка. Каротидната стеноза е основен рисков фактор за исхемичен инсулт. Исхемичен инсулт може да настъпи, когато...
ангина пекторис
Ангина пекторис е заболяване, характеризиращо се с болка в гърдите. По правило болката възниква внезапно по време на физическо натоварване, емоционален стрес, след хранене. Болката може да се излъчва към лявото рамо, шията, челюстта, лопатката и подлопатката.
Тетралогия на Фало
Тетралогия на Фало (TF) - комбинирана вродена аномалиясърце, което се характеризира със стеноза на изходния тракт на дясната камера, дефект на камерната преграда, декстропозиция на аортата и хипертрофия на дясната миокарда...
Транспониране
Транспозиция на големите съдове (TMS) - CHD: аортата изхожда от дясната камера на сърцето, а белодробната артерия - от лявата. Половината от децата умират през първия месец след раждането, 2/3 не доживяват до една година. Средната продължителност на живота на тези пациенти е от 3 до 19 месеца. Транспозиционна магистрала...
предсърдно трептене
Предсърдното трептене е тахиаритмия с правилен чести (до 200-400 за 1 мин.) Предсърден ритъм. Предсърдното трептене се проявява с пароксизмална сърцебиене с продължителност от няколко секунди до няколко дни, артериална хипотония ...
Сърдечните заболявания са сред най-разпространените сред възрастното население, а професията и възрастта на пациента напоследък играят по-малко важна роля, отколкото преди. За предотвратяване на развитието възможни усложнениякато инфаркт и внезапно спиранесърцето, трябва да слушате тялото си и да наблюдавате симптомите на сърдечни патологии.
Основните патологии, които могат да засегнат сърдечния мускул, включват следното.
- Сърдечна исхемия, възниква поради силен кислороден глад, когато коронарни артериите просто не си вършат работата. Обикновено атеросклеротичните плаки, образувани по стените на кръвоносните съдове, които стесняват лумена на съда, провокират нарушения.

- Артериална хипертония и хипотония. Тези нарушения могат да бъдат предизвикани от много причини, вариращи от консумация на алкохол до вегетативно-съдова дистония.
- Миокардни заболявания. Те също се наричат по различни причини, включително инфекция и недостатъчно снабдяване на мускула с кислород. В повечето случаи миокардитът протича безсимптомно и завършва с пълно възстановяване. Ако има клинични прояви, прогнозата е по-лоша: възстановяването настъпва само в половината от случаите, останалите развиват разширена кардиомиопатия. Миокардитът също е опасен за ритъмни нарушения, които могат да доведат до внезапна смърт.
- Заболявания на ендокарда. В повечето случаи ендокардитът не е самостоятелно заболяване, а е специфична проява на други заболявания. Подострия бактериален ендокардит, който по-често се причинява от стрептококи, има самостоятелно значение. Когато това възпаление се локализира върху вътрешната обвивка на сърдечния мускул.
- Перикардит, което се характеризира с възпалителен процес серозна мембранасърца. В резултат на това има прекомерно натрупване на течност в перикардната област, както и образуване на фиброзни стриктури, което води до затруднения в работата на органа.

- Дефекти на сърдечния мускул. Те възникват поради неизправност на клапите, когато сърцето не може да задържи кръв и прави обратно изтласкване. Дефектът може да бъде вроден или придобит. Тежки физически натоварвания, възпалителни процеси и редица други причини могат да допринесат за това.
- Сърдечна недостатъчност. Това е синдром, при който сърцето не може да осигури метаболитните нужди на тялото поради нарушение на помпената му функция или прави това чрез увеличаване на работата на вентрикулите.
В допълнение към проблемите с налягането, наднорменото тегло, пристрастяването към алкохола и тютюнопушенето, туморът може да стане фактор за развитието на сърдечни заболявания. Онкологията може да бъде локализирана във всяка част на сърдечния мускул, което може да причини развитието на няколко патологии наведнъж.
Причини за развитие на сърдечни заболявания

Изброените фактори могат да станат източник на развитие на сърдечни заболявания, можете да се запознаете и с честотата на тяхното проявление.
| Риск за развитие | Честота на проявление |
|---|---|
| Ревматични прояви, причинени от вируси и бактерии | Често |
| Проникване в тялото на стрептококи и гонококи | Често |
| Хепатит в тялото | Рядко |
| Сифилитични лезии | Рядко |
| атеросклероза | Често |
| Тютюнопушене и алкохол | Често |
| Онкологични заболявания | Рядко |
| Продължителна инфекция на тялото | Често |
| Постоянен стрес и депресия | Често |
| Храносмилателни проблеми | Рядко |
| Големи количества холестерол в кръвта | Често |
| Яденето на много мазни храни | Рядко |
| вродени проблеми | Често |
| затлъстяване | Често |
| Диабет | Често |
| Ниска физическа активност | Често |
| Обременена фамилна анамнеза за сърдечно-съдови заболявания. | Често |
внимание! Няколко фактора могат да провокират развитието наведнъж, което може значително да усложни диагностиката и последващото лечение.
Можете да подозирате, че имате сърдечни проблеми по наличието на следните симптоми:
- появата на задух и липса на кислород дори при леко физическо усилие;
- постоянно чувство на слабост и ниска издръжливост;
- появата на суха кашлица без причина под формата на респираторни заболявания;
- систематично ускоряване или забавяне на сърдечната честота и дишането;
- усещане за задушаване и силно свиване в гърдите по време на физическо натоварване, исхемията обикновено се проявява по този начин;
- наличието на тъпа болка в гърдите и черния дроб;
- подуване на долните крайници, особено вечер;
- несъзнателно желание за повдигане на горната част на тялото хоризонтално положениеза улесняване на процеса на дишане;
- постоянни проблеми със съня, включително безсъние;
- болка в гърба, дори в покой.

внимание! Симптомите не винаги са налице в пълна степен и могат първо да се проявят от време на време. Но поради влошаването и по-нататъшното развитие на сърдечните заболявания, симптомите могат да станат постоянни.
Лечение на сърдечни заболявания
По време на първоначалния преглед лекарят събира анамнеза, изслушва всички оплаквания, измерва налягането, пулса, обръща внимание на интензивността на дишането. Ако по време на вътрешен преглед има съмнения за възможни сърдечни проблеми, на пациента се предписват изследвания. Трябва да вземете изследвания на кръв и урина. Не забравяйте да проведете ЕКГ, ако е необходимо с физическа активност. Извършва се с помощта на велоергометър. Извършват се още 24-часово наблюдение, ехокардиография, рентгенография на гръден кош. При проблеми със съдовете и проводимостта на артериите лекарят предписва коронарография.
След прегледа и установяването на точна диагноза е необходимо стриктно да се спазват всички препоръки на лекуващия лекар, да се спазва диета и да се вземат подходящи лекарства.
внимание! Ако лечението с лекарства не доведе до желания резултат или има патология, която не може да се лекува с консервативни методи, пациентът може да се нуждае от операция. Например, ако има вродено заболяване на сърдечната клапа или ритъмно нарушение, което не се поддава на лекарствена терапия, тогава клапата може да бъде заменена с изкуствена и да се поддържа нормален ритъмимплантиран пейсмейкър може.
Медицинско лечение на сърдечни заболявания
антибиотици
Те се предписват в ситуации, когато вирусите и инфекциите са дали усложнения на сърцето. Курсът на терапия в този случай е приблизително 7-10 дни, в тежки случаи се допуска увеличаване на продължителността на лечението до две седмици. Заедно с антибиотиците се приемат лекарства за намаляване на интоксикацията и дразненето на стомашния тракт.
Лекарства за високо или ниско кръвно налягане
Те трябва бързо да стабилизират кръвното налягане, за да избегнат усложнения като инсулт, инфаркт и сърдечен арест. Използва се дълго време в комбинация с други лекарства. АСЕ инхибиторите, бета-блокерите, диуретиците и блокерите на калциевите канали са отлични за тези цели.
Антиатеросклеротични лекарства
Техният ефект е насочен към понижаване на холестерола в кръвта, както и към разтваряне на атеросклеротичните плаки. Може да се използва за дълго време и за кратко време, всичко зависи от сегашно състояниепациента и неговия отговор на лечението. Препоръчително е да използвате тези лекарства в комплексна терапия, а също така трябва да следвате диета с минимално съдържание на мазнини.

Деконгестанти
За това се използват диуретици, или просто казано диуретици. Лекарството се използва изключително по предназначение за строго определено време. Това се дължи на възможността за бързо измиване на витамини и минерали. минерални комплексиот тялото. Заедно с диуретиците си струва да приемате витамини от група В, които значително ще укрепят сърдечния мускул.
Препарати с цинк, магнезий и желязо
Те включват витаминни комплекси, които могат да се предписват на пациенти като терапевтичен комбиниран комплекс или да се използват за превантивни мерки. Витаминните комплекси трябва да се приемат на курсове, за да не се предизвика хипервитаминизация и хиперминерализация на органите.
внимание! Всички лекарства трябва да се предписват от кардиолог само след получаване на всички тестове и резултати от прегледи. Това е единственият начин да се предпишат най-точните дозировки и да се спре заболяването.
Примери за лечение с наркотици
Еналаприл

Може да се използва при исхемична болест на сърцето, ангина пекторис, проблеми с налягането. На пациента се предписва през първите седмици от лечението не повече от 5 mg от веществото, за да не се провокира странични ефектии брадикардия. Постепенно дозата се увеличава до 20 mg. Ако пациентът вече е диагностициран с някаква степен на сърдечна недостатъчност, му се предписват 2,5 mg от лекарството. Продължителността на терапията е строго индивидуална.
хлортиазид
Лекарството принадлежи към групата на диуретиците. В зависимост от състоянието на пациента, той може да бъде предписан от една до четири таблетки. В този случай продължителността на терапията е напълно индивидуална. Ако на пациента е предписан Chlorthiazide като дългосрочно лечение, струва си да го приемате не повече от три пъти седмично, като спазвате същия интервал между дозите.
Линезолид

Лекарството принадлежи към класа антибиотици, използва се за възпалителни процесина сърцето - със заболявания на ендокарда и перикарда. За да се постигне реален терапевтичен ефект, пациентът трябва да приема 0,6 g лекарствен продуктдва пъти дневно. В този случай лечението продължава не повече от четири седмици и не по-малко от две. Линезолид може да се използва като монотерапия или комбинирана терапия.
Надолол

Необходимо е лекарството да се използва при артериална хипертония и при проблеми с проводимостта на артериите и кръвоносните съдове. Началната доза на лекарството е 40 mg от активното вещество, с артериална хипертония - 80 mg. Постепенно количеството Nadolol се увеличава до 240 mg, при артериална хипертония до 180 mg. Продължителността на терапията може да бъде дълга и се определя, като се вземе предвид състоянието на пациента.
Аскорутин

Медицинско средство за укрепване на стените на кръвоносните съдове и сърцето и осигуряване на кръвоснабдяването му. За да се получи реален терапевтичен резултат, пациентът трябва да получи лечение в размер на 1-2 таблетки три пъти на ден. Терапията с Ascorutin трябва да продължи от 21 до 30 дни, след което ще бъде необходимо да се отмени или да се предпише друга лекарствен продукт. Можете да приемате лекарството независимо от храненето.
Холестид

Лекарството се предписва за елиминиране на атеросклеротични плаки и понижаване на нивата на холестерола. Първо трябва да вземете Cholestide пет грама, след два месеца удвоете дозата. Това трябва да се прави на всеки два месеца, докато количеството на активното вещество достигне 30 г. След това употребата на Cholestide завършва. Понякога лекарят може да увеличава дозата на лекарството всеки месец.
Лечението на сърдечните заболявания е трудоемък процес, който включва диета, медикаменти и постижима физическа активност. Но такова състояние е по-лесно да се предотврати, като се спазват елементарни превантивни мерки. Отказът от пушенето, пиенето на алкохол, приемането на витаминни комплекси и здравословното хранене са това, което може да ви помогне да останете здрави дълги години.
Видео - Опасни симптоми на сърдечни заболявания





