Maladies infectieuses : traitement et prévention des maladies infectieuses humaines. Classification des maladies infectieuses.
Établissement d'enseignement du budget de l'État
"ACADÉMIE DE MÉDECINE D'ÉTAT DE KIROV"
Ministère de la santé et du développement social de la Fédération de Russie
SERVICE DES MALADIES INFECTIEUSES
Tête Département de médecine, professeur
Instructions méthodiques pour les étudiants
1ère année faculté d'expertise et science des matières premières
domaines de formation : « Commodity Science » sur une base indépendante
travail parascolaire dans la discipline "Epidémiologie"
Sujet "Processus infectieux. Principes de classification des maladies infectieuses"
Cible: développement fondements théoriques l'infectiologie.
Tâches:
1. Considérez la doctrine du processus infectieux.
2. Étudier les classifications existantes des maladies infectieuses.
3. Enseigner l'algorithme pour étayer le diagnostic d'une maladie infectieuse.
L'étudiant doit savoir :
Avant d'étudier le sujet (connaissances de base):
Biologie générale : caractéristiques biologiques micro-organismes.
Après étude du sujet :
Groupes d'agents pathogènes de maladies infectieuses. Classification des maladies infectieuses. Propriétés des micro-organismes. Facteurs de protection du macro-organisme. Variantes de l'évolution d'une maladie infectieuse.
L'étudiant doit être capable de :
Appliquer les connaissances de la doctrine générale du processus infectieux pour identifier une maladie infectieuse. Posséder un algorithme pour étayer le diagnostic d'une maladie infectieuse.
Tâches pour le travail parascolaire indépendant des étudiants sur le sujet spécifié:
2) Répondez aux questions de maîtrise de soi.
3) Vérifiez vos connaissances à l'aide du contrôle de test.
4) Effectuez des tâches pratiques.
PARTIE THÉORIQUE
CLASSIFICATION DES MALADIES INFECTIEUSES, informations générales
Infection- des mots latins: infectio - pollution, infection - un concept large qui caractérise la pénétration d'un agent pathogène (virus, bactérie, etc.) dans un autre organisme végétal ou animal plus hautement organisé et leur relation antagoniste ultérieure.
processus infectieux- il s'agit d'une interaction complexe limitée dans le temps des systèmes biologiques d'un micro- (agent pathogène) et d'un macro-organisme, se produisant dans certaines conditions environnementales, se manifestant aux niveaux submoléculaire, subcellulaire, cellulaire, tissulaire, organique et organique et se terminant naturellement soit par la mort du macro-organisme ou sa libération complète de l'agent pathogène.
maladie infectieuse est une forme spécifique processus infectieux, reflétant le degré de son développement et présentant des signes nosologiques caractéristiques.
Les maladies infectieuses sont un vaste groupe de maladies causées par un agent pathogène.
Contrairement aux autres maladies maladies infectieuses peuvent être transmis d'une personne ou d'un animal infecté à un animal sain (contagiosité) et sont capables de se propager en masse (épidémie).
Les maladies infectieuses se caractérisent par :
- spécificité de l'agent étiologique,
- contagiosité,
- cycle d'écoulement,
- la formation de l'immunité.
Dans la structure générale des maladies humaines, les maladies infectieuses représentent 20 à 40 %.
Classement moderne
Le nombre de types d'agents pathogènes qui ont provoqué le processus infectieux est important. Dans le même temps, les maladies infectieuses causées par une espèce micro-organismes(une telle majorité absolue) sont appelés monoinfection, causées simultanément par plusieurs espèces, - infections mixtes ou mixtes.
En considérant les infections exogènes d'un point de vue purement épidémiologique, selon un critère tel que la contagiosité, on peut distinguer les groupes suivants de maladies infectieuses :
non contagieux ou non infectieux(pseudotuberculose, botulisme, empoisonnement à l'entérotoxine staphylococcique, paludisme, etc.) ;
légèrement contagieux (Mononucléose infectieuse, ornithose, FHSR, brucellose) ;
contagieux(dysenterie, grippe, fièvre typhoïde, etc.) ;
très contagieux (variole, choléra).
Il est possible de classer les infections exogènes selon le lieu d'introduction de l'agent pathogène dans l'organisme (porte d'entrée).
La porte d'entrée de certains agents pathogènes est la peau (paludisme, typhus, leishmaniose cutanée), pour les autres - muqueuses voies respiratoires(grippe, rougeole, rubéole), du tube digestif (dysenterie, fièvre typhoïde) ou des organes génitaux (gonorrhée, syphilis). Cependant, dans certaines maladies infectieuses, l'agent pathogène peut pénétrer dans l'organisme différentes façons, qui affecte également le tableau clinique (diphtérie : oropharynx et plaies ; peste : formes cutanéo-buboniques et pulmonaires ; tularémie : formes bubonique, oculo-bubonique, angineuse-bubonique, intestinale, pulmonaire et généralisée).
Cette classification est proche de la systématisation des infections selon le principe clinique et anatomique avec la division en infections du syndrome général et local :
infections généralisées;
infections à localisation prédominante processus dans certains organes et systèmes, mais avec des réactions générales prononcées;
local (topique) infection sans réaction générale prononcée.
Une autre option pour une telle classification est la division des infections en fonction du tropisme (affinité) de l'agent pathogène pour certains systèmes, tissus et même cellules. Ainsi, par exemple, l'agent causal de la grippe est tropen principalement à l'épithélium des voies respiratoires, oreillons- au tissu glandulaire, rage - aux cellules nerveuses de la corne d'ammon, variole - aux cellules d'origine ectodermique (peau et muqueuses), dysenterie - aux entérocytes, typhus - aux endothéliocytes, etc.
Selon le principe biologique, les infections peuvent être divisées en
anthroponoses (poliomyélite, infection méningococcique, hépatite virale, etc.),
les zoonoses (rage, brucellose, leptospirose, charbon, tularémie, fièvre aphteuse…),
sapronose (légionellose).
infections focales naturelles (encéphalite à tiques, FHSR)
invasions (maladies protozoaires - paludisme, amibiase, leishmaniose, etc.; helminthiases).
Cliniquement, les maladies infectieuses se caractérisent par des manifestations (manifestes et inapparentes), par une sévérité (légère, modérée, sévère et extrêmement sévère), par formes cliniques(par exemple, une infection méningococcique peut se présenter sous la forme d'une rhinopharyngite, d'une méningite, d'une méningo-encéphalite, d'une méningococcémie), en aval (typique et atypique ; cyclique et acyclique ; fulminante ou fulminante, aiguë, subaiguë ou prolongée et chronique).
Une forme particulière d'interaction entre les virus et le corps humain est une infection lente. Elle diffère en ce que, malgré le développement processus pathologique, en règle générale, dans un organe ou dans un système tissulaire (plus souvent dans le système nerveux), il y a une période d'incubation de plusieurs mois, voire de plusieurs années, après laquelle les symptômes de la maladie se développent lentement mais régulièrement, se terminant toujours par la mort [, 1988]. À lent Les infections humaines comprennent actuellement des maladies causées par des prions (protéines infectieuses sans acide nucléique) - maladie de Kuru, maladie de Creutz-feld-Jakob, syndrome de Gerstmann-Schreusler, leucospongiose amyotrophique, ainsi que des virions - panencéphalite sclérosante rougeole subaiguë, leucoencéphalite post-rougeole subaiguë , rubéole congénitale évolutive… Le nombre d'infections lentes découvertes par les scientifiques ne cesse d'augmenter et dépasse actuellement la trentaine.
L'une des plus courantes et souvent citée est la classification, construite principalement sur le principe de la prise en compte du mécanisme de transmission des infections. Il prévoit la division de toutes les infections en cinq groupes : 1) intestinal ; 2) voies respiratoires ; 3) "sanglant" ; 4) enveloppes extérieures ; 5) avec différents mécanismes de transmission. Dans ce cas, par exemple, la dysenterie et les helminthiases, le botulisme et l'empoisonnement à l'entérotoxine staphylococcique, l'amibiase, la trichenellose entrent dans le groupe des infections intestinales; dans le groupe du "sang" (transmissible) - paludisme, rickettsiose, tularémie. De toute évidence, l'imperfection d'une telle classification par rapport à la position d'un spécialiste des maladies infectieuses, car des maladies complètement différentes en termes d'agents pathogènes (virus, bactéries, protozoaires, champignons, helminthes) et de pathogénie de la maladie appartiennent à un groupe.
A cet égard, une classification basée sur le principe étiologique semble plus logique. Il permet d'isoler les bactérioses (infections bactériennes), les intoxications par des toxines bactériennes, les maladies virales, la rickettsiose, la chlamydia, la mycoplasmose, les maladies à protozoaires, les infections fongiques et les helminthiases. Dans chacun de ces groupes, les maladies peuvent être combinées selon le principe pathogénique, selon le mécanisme de transmission, ou selon le tropisme de l'agent pathogène.
processus infectieux- l'un des processus biologiques les plus complexes de la nature, et les maladies infectieuses sont de formidables facteurs destructeurs pour l'humanité, lui causant d'énormes dommages économiques.
Une seule maladie infectieuse - la variole - peut être considérée comme éliminée sous condition sur la planète, car, malgré la période de trente ans d'absence de son enregistrement officiel, le virus de la maladie reste dans un certain nombre de laboratoires, et la couche de non-immunitaire people est très important et en croissance constante.
D'autre part, le nombre d'infections connues de la science augmente. Qu'il suffise de rappeler que si en 1955 il y en avait 1062 (), alors à l'heure actuelle il y en a plus de 1200 [et al., 1994]. D'où l'apparition de nouveaux problèmes (SIDA, etc.) tant pour les spécialistes que pour la société dans son ensemble.
Traditionnellement, les maladies infectieuses comprennent également les maladies causées non pas par un agent pathogène vivant, mais par les produits de son activité vitale accumulés à l'extérieur du macro-organisme (par exemple, dans produits alimentaires). Dans ce cas, le processus infectieux, en règle générale, ne se développe pas, mais seule une intoxication est observée. Parallèlement, la présence d'un agent étiologique, la formation d'une immunité (antitoxique) et la possibilité de développer un processus infectieux permettent de classer ces maladies comme infectieuses (botulisme, etc.).
L'agent causal détermine non seulement l'apparition du processus infectieux, mais également sa spécificité.
Ainsi, l'agent causal de la peste provoque la peste, le choléra - choléra, etc. Il est intéressant de noter que puisque les maladies infectieuses sont devenues connues de l'humanité plus tôt que les micro-organismes qui les provoquent, leur agent causal a généralement reçu un nom correspondant à la maladie. .
Mais la spécificité n'est pas absolue.
Une maladie infectieuse peut provoquer différents agents pathogènes (septicémie) et, inversement, un agent pathogène (streptocoque) peut provoquer diverses maladies(scarlatine, érysipèle, amygdalite).
Tout au long de la vie, une personne entre en contact avec un monde immense de micro-organismes, mais seule une quantité négligeable est capable de provoquer un processus infectieux. petite partie de ce monde (environ 1/30000). Cette capacité est largement déterminée par la pathogénicité de l'agent pathogène.
Pathogénicité (pathogénicité)- un trait d'espèce d'un micro-organisme, fixé génétiquement et caractérisant la capacité à provoquer une maladie. Sur cette base, les micro-organismes sont divisés en superpathogènes, pathogènes, conditionnellement pathogènes et non pathogènes (saprophytes).
Les principaux déterminants de la pathogénicité sont
- virulence, toxigénicité, caractère invasif.
Virulence- c'est le degré de pathogénicité inhérent à une souche particulière d'un agent pathogène.
Toxigénicité- c'est la capacité de produire et de libérer diverses toxines (exo - et endotoxines).
Invasion(agressivité) - la capacité de pénétrer dans les tissus et les organes du macro-organisme et de s'y propager.
On pense [et al., 1989] que les propriétés de pathogénicité sont déterminées par des gènes faisant partie d'éléments génétiques mobiles (plasmides, transposons, etc.). L'avantage de l'organisation mobile des gènes réside dans la possibilité adaptation rapide bactéries aux conditions environnementales. Ce mécanisme de variabilité explique la formation de nouveaux types d'agents pathogènes des maladies infectieuses. Le gène qui détermine la synthèse du facteur de pathogénicité, lorsqu'il pénètre dans une autre bactérie, peut interagir différemment avec les facteurs de pathogénicité déjà existants, provoquant divers degrés virulence et, par conséquent, un changement dans le schéma du processus infectieux.
Les facteurs de pathogénicité des agents infectieux sont très divers.
Parmi eux, l'induction de stress, les réactions hémorragiques (dommages vasculaires), les réactions allergiques et immunopathologiques, l'auto-immunité (jusqu'à des lésions systémiques sévères), l'effet toxique direct sur les cellules et les tissus, l'immunosuppression, le développement de tumeurs, etc.
Les agents pathogènes ont également des propriétés qui empêchent l'impact sur eux des facteurs protecteurs du macro-organisme (présence d'une capsule, production de facteurs inhibant la phagocytose, exo - et endotoxines, localisation intracellulaire).
L'état du macro-organisme et ses propriétés déterminent non seulement la possibilité d'apparition et la nature du déroulement du processus infectieux, mais également la probabilité que ce dernier se manifeste sous la forme d'une maladie infectieuse.
Les facteurs de protection du corps (résistance) sont divisés en
- spécifique (immunitaire) et
- non spécifique, constituant l'ensemble du complexe obtenu nyh mécanismes acquis héréditairement et individuellement.
Le système microécologique intestinal est la partie la plus importante du système de constance de l'organisme (représenté par plus de 400 types de micro-organismes, dont 98 % sont des anaérobies obligatoires). Il a de nombreux mécanismes pour supprimer microflore pathogène(stimulation du péristaltisme, production de substances antibiotiques, induction de mécanismes de défense immunologiques, etc.). Un indicateur intégral des mécanismes spécifiques et non spécifiques de protection du tractus gastro-intestinal (GIT) est la résistance à la colonisation (état de l'épithélium, lysozyme actif, acidité et activité enzymatique suc gastrique, teneur en complément, interférons, macrophages, immunoglobulines). Sa diminution (dysbactériose) entraîne plus maladie fréquente diverses infections intestinales.
De même remplit ses fonctions de protection et de barrière cuir(son imperméabilité à la plupart des microbes, propriétés bactéricides) et des voies respiratoires (cils de l'épithélium des voies respiratoires, élimination mécanique des agents pathogènes des voies respiratoires lors de la toux, sécrétion d'immunoglobulines, etc.).
En outre, le processus de protection comprend de telles facteurs immunitaires naturels comme les phagocytes (micro- et macrophages), les anticorps précurseurs (naturels), le lysozyme, l'interféron, etc.
Dans la plupart des cas, une réponse immunitaire acquise (cellulaire et humorale) se développe, ainsi qu'une tolérance immunologique.
L'interaction d'un agent pathogène pathogène et d'un organisme sensible se produit sur une certaine période de temps et se caractérise par cyclicité, c'est-à-dire un changement régulier des phases de développement, une augmentation et une diminution des manifestations du processus infectieux. A cet égard, lors du développement d'une maladie infectieuse, il est d'usage de distinguer plusieurs périodes successives : incubation, initiale, pic et récupération.
Période d'incubation (du moment de l'infection au début de la maladie), en règle générale, n'a pas manifestations cliniques, seulement dans certaines maladies (typhus, rougeole) et chez quelques patients derniers jours Pendant cette période, les symptômes les plus généraux et indéfinis apparaissent (précurseurs, phénomènes prodromiques), sur la base desquels, en l'absence de données épidémiologiques, il est même difficile de suspecter une maladie infectieuse.
Chaque maladie infectieuse a sa propre durée d'incubation (avec de légères variations selon la virulence, la dose de l'agent pathogène et la réactivité de l'organisme). Elle varie de quelques heures (grippe, infections toxiques) à plusieurs semaines, mois (tétanos, rage, hépatite virale) voire années (infection à VIH).
Période initiale Elle se caractérise par un grand nombre de signes divers, qui constituent ensemble un complexe symptomatique clinique ou clinico-laboratoire, qui permet d'établir un diagnostic préliminaire ou définitif de la maladie. Par conséquent, sous diagnostic précoce maladies infectieuses fait référence au diagnostic dans période initiale(), c'est-à-dire jusqu'à la formation d'un tableau clinique complet de la maladie avec ses manifestations typiques(p. ex., éruption cutanée dans la fièvre typhoïde, ictère dans l'hépatite virale, bubon dans la tularémie).
heure de pointe caractérisée par des symptômes typiques de cette maladie, atteignant leur gravité maximale et déterminant toute son originalité.
Période de récupération l'extinction des manifestations cliniques de la maladie et la restauration progressive des fonctions corporelles altérées sont caractéristiques. Dans cette période, avec certaines maladies infectieuses, des rechutes (retour de la maladie) sont possibles.
Les rechutes doivent être distinguées des exacerbations qui ne se développent pas après la maladie, mais dans le contexte d'une symptômes cliniques. Une maladie répétée qui se développe à la suite d'une nouvelle infection par le même agent pathogène est appelée réinfection.
Algorithme pour étayer le diagnostic d'une maladie infectieuse :
1. Le diagnostic est basé sur epid. données, une clinique caractéristique de la maladie.
2. Les résultats des méthodes de recherche en laboratoire et instrumentales.
3. Méthodes de confirmation étiologique du diagnostic :
· Examen bactériologique, virologique (détermination des propriétés spécifiques de l'agent pathogène).
Infection d'animaux de laboratoire
Méthodes sérologiques (détermination des anticorps contre certains pathogènes - RA, RPGA, RSK, etc.)
2. QUESTIONS ET TÂCHES POUR LA MAÎTRISE DE SOI DES ÉLÈVES :
1. Définir les notions d'"infection", de "processus infectieux".
2. Quels sont les principaux caractéristiques distinctives maladies infectieuses des maladies à profil thérapeutique.
3. Comment classer les maladies infectieuses ?
Définir les notions de forme manifeste, subclinique, (inapparente), effacée, persistante (latente) infection, lente, réinfection, surinfection.
5. Nommez les périodes dans la clinique maladies infectieuses.
6. Définir pathogénicité, virulence, toxigénicité, caractère invasif.
Liste méthodes de laboratoire vérification du diagnostic. Nommez l'algorithme pour étayer le diagnostic d'une maladie infectieuse.
3. Questions de contrôle de test pour tester les connaissances(la bonne réponse est marquée *):
1. LE PROCESSUS INFECTIEUX EST :
A) la propagation des maladies infectieuses chez les animaux
B) la présence d'agents pathogènes dans l'environnement
C) interaction des micro- et macroorganismes *
D) infection par des agents infectieux de porteurs
D) la propagation de la maladie parmi les personnes
2. POSTER UNE DÉCLARATION INCORRECTE. LES MALADIES INFECTIEUSES SONT CARACTERISEES :
A) la spécificité de l'agent pathogène
B) la présence d'une période d'incubation
B) contagieux
D) la formation de l'immunité
D) flux acyclique *
3. DES MALADIES SPÉCIFIÉES AUX SAPRONOSES SONT :
A) escherichiose
B) la rage
B) hépatite virale B
D) légionellose *
D) brucellose
4. POSTER UNE DÉCLARATION INCORRECTE. MALADIES DANS LESQUELLES LES PATIENTS NE SONT PAS CONTAGIEUX À L'EXTÉRIEUR :
A) la tularémie
B) la rage
B) amibiase *
D) la leptospirose
D) brucellose
5. POSTER UNE DÉCLARATION INCORRECTE. POUR LE DIAGNOSTIC DES MALADIES SUIVANTES UTILISEES :
A) la dysenterie examen bactériologique matières fécales
B) hépatite virale- test sanguin immunologique
B) fièvre hémorragique syndrome rénal- examen bactériologique du sang *
D) tularémie - test allergique intradermique
D) paludisme - bactérioscopie d'un frottis sanguin
4. Sur l'exemple d'une situation-tâche, analyser l'algorithme pour étayer le diagnostic d'une maladie infectieuse.
Le patient B., âgé de 30 ans, a été admis au service infectieux au 7e jour de sa maladie. La maladie a commencé de manière aiguë lorsque, après un frisson, la température corporelle est passée à 38,5 ° C, mal de tête, mal de gorge. Elle a été observée par un thérapeute local, le traitement prescrit pour les infections respiratoires aiguës n'a pas apporté d'amélioration. Au 7ème jour de maladie, le patient a remarqué un ictère de la sclérotique ; urine foncée et fèces éclaircies. Avec l'apparition de la jaunisse, la température corporelle est revenue à la normale et l'état de santé s'est quelque peu amélioré. Cependant, la faiblesse a persisté, l'appétit a diminué, des nausées, une lourdeur dans le foie sont apparues.
D'après l'anamnèse : le mari a eu une hépatite virale il y a 4 semaines ; rapports sexuels non protégés et interventions parentérales au cours des 6 derniers mois. nie.
Objectivement : un état de gravité modérée. Le jaunissement de la sclère et de la peau est déterminé. La langue est humide, recouverte d'un enduit blanchâtre. L'abdomen est mou, douloureux dans l'hypochondre droit. Le foie est à +3 cm du dessous du bord de la côte le long de la ligne médio-claviculaire droite, le bord est élastique, sensible. Urine foncée, diurèse - sans caractéristiques. La chaise est légère.
Formule sanguine complète : Hb - 120 g/l, euh. - 4.0x1012/l, CPU - 0.9, tromx109/l, lei. - 3,6x109/l, tombé. - 1%, sec. - 39%, oz. - 2%, lim. - 41%, lun. - 17 %, RSE - 1 mm/h.
Analyse biochimique du sang : total. bilirubine 93 µmol/l (directe 63 µmol/l, indirecte 30 µmol/l), ALT 1015 U/l, AsAT 734 U/l, test au thymol 21 U S-H, PI 66 %, total. protéine 65 g/l, albumines 45%, globulines 55%, phosphatase alcaline 371 U/l, GGTP 92 U/l.
ELISA : IgM anti-VHA (+).
Diagnostic clinique « Hépatite aiguë A, forme ictérique, sévérité modérée.
Raisonnement. Le diagnostic a été posé sur la base de :
Anamnèse ( contact familial avec mon mari pendant 4 semaines. avant le début de la maladie), cliniques (début aigu, court - moins d'une semaine - prodrome pseudo-grippal, amélioration du bien-être avec apparition d'un ictère), syndromes : intoxication hépatique, ictère, douleur, hépatomégalie, données de laboratoire : haute performance syndrome de cytolyse, inflammation mésenchymateuse, hépatodépression, cholestase intrahépatique, les résultats d'une méthode de recherche spécifique (sérologique) - des IgM anti-VHA ont été détectés par ELISA.
LITTÉRATURE:
Principal:
1., Maladies de Danilkin et épidémiologie : manuel scolaire.- M. : GEOTAR-MED, 2009. - 816 p.
2. Yushchuk N. D., maladie de Vengerov - M: GEOTAR. - 2011. - 724 p.
Supplémentaire:
3. Guide de formation pratique sur l'épidémiologie des maladies infectieuses / Ed. , . - M. : GEOTAR-Media, 2007. - 768 p.
Sites internet:
2. www. Consilium
3.www. docteur. un m. *****
Lignes directrices préparées par :
Professeur agrégé du Département des maladies infectieuses, Ph.D.
Lignes directrices approuvées lors de la réunion du département
N° de "" 20
Tête Département des maladies infectieuses
Actuellement, plusieurs classifications des maladies infectieuses basées sur différents principes ont été proposées.
Selon le principe étiologique :
1) infections virales ;
2) mycoplasmose;
3) la chlamydia ;
4) rickettsiose ;
5) infections bactériennes (bactérioses);
6) spirochétose;
7) mycoses ;
8) infections protozoaires (protozoose);
9) helminthiases ;
10) infestations - maladies causées par des arthropodes.
À proprement parler, les helminthiases et les infestations ne font pas partie des maladies infectieuses.
Selon le nombre de types d'agents pathogènes qui ont provoqué le processus infectieux:
1) maladies infectieuses causées par un type de micro-organismes (la majorité absolue) - monoinfections ;
2) causées simultanément par plusieurs espèces - infections mixtes ou mixtes.
Une autre approche de classification consiste à diviser toutes les infections en :
1) exogène - la grande majorité des infections qui se produisent lorsque l'agent pathogène pénètre de l'extérieur;
2) endogène (auto-infection).
Par endogène, on entend une infection provoquée par sa propre flore opportuniste et acquérant la valeur d'une forme indépendante de la maladie. L'auto-infection se développe le plus souvent dans les amygdales, le côlon, les bronches, les poumons, voies urinaires, sur la peau en raison d'une diminution des défenses de l'organisme causée par les effets néfastes des facteurs environnementaux, une antibiothérapie prolongée, etc.
Selon le degré de contagiosité :
1) non contagieux, ou non contagieux (pseudotuberculose, botulisme, empoisonnement à l'entérotoxine staphylococcique, paludisme, etc.) ;
2) légèrement contagieuse (mononucléose infectieuse, ornithose, FHSR, brucellose);
3) contagieux (dysenterie, grippe, fièvre typhoïde, etc.) ;
4) très contagieux (variole naturelle, choléra).
Selon la localisation prédominante de l'agent pathogène dans le corps humain, les voies de transmission et les méthodes de son isolement dans environnement externe:
1) infections intestinales(voie féco-orale de propagation, infection par la bouche);
2) infections des voies respiratoires (aéroportées - distribution d'aérosols, infection par les voies respiratoires);
3) infections sanguines transmissibles (transmission de l'agent pathogène par des porteurs - moustiques, puces, tiques, etc.);
4) infections sanguines non transmissibles (infection par injection, transfusion sanguine, plasma, etc.);
5) infections du tégument externe (voie de propagation par contact, infection par la peau ou les muqueuses).
Selon l'habitat de l'agent pathogène:
1) anthroponoses - maladies propres à l'homme et transmises de personne à personne (des mots grecs: anthropos - "homme", nosos - "maladie") - infections respiratoires aiguës, fièvre typhoïde, rougeole, diphtérie;
2) zoonoses (du mot grec zoon - "animaux") - maladies inhérentes aux animaux et aux humains et transmises d'un animal à l'autre, non transmises de personne à personne - salmonellose, rage, encéphalite à tiques. Les zoonoses, à leur tour, sont divisées en:
- a) maladies des animaux domestiques (d'élevage, à fourrure, gardés à domicile) et synanthropes (rongeurs);
- b) maladies des animaux sauvages (foyer naturel) ;
- 3) sapronoses - légionellose, choléra, clostridiose.
Selon le degré des manifestations cliniques :
1) manifeste ;
2) inapparent.
Les formes inapparentes de maladies infectieuses sont asymptomatiques, bien que des changements immunologiques, ainsi que fonctionnels et morphologiques typiques de la maladie correspondante soient observés dans le corps humain. Exprimés dans une faible mesure, ils ne conduisent pas à la manifestation du processus pathologique et, extérieurement, la personne reste en bonne santé.
Par gravité :
1) poumons ;
2) modéré ;
3) lourd ;
4) extrêmement lourd.
Avec le flux :
1) typique ;
2) atypique ;
3) cyclique ;
4) acyclique;
5) rapide comme l'éclair ;
6) aigu ;
7) subaiguë ou prolongée ;
Les maladies infectieuses sont les troisièmes les plus répandues dans le monde après les maladies. Cordialement- système vasculaire et les tumeurs. Commun dans divers pays diverses infections, et leur incidence est fortement influencée par les conditions sociales de vie de la population. Plus le niveau social et culturel de la population est élevé, plus l'organisation des soins préventifs et curatifs, l'éducation sanitaire sont élevées, plus la prévalence des maladies infectieuses et leur mortalité sont faibles.
Les maladies infectieuses reflètent essentiellement l'évolution des relations entre micro- et macro-organismes. Dans des conditions normales en différents corps vies humaines et animales grande quantité microbes avec lesquels s'établissent symbiotique relations, c'est-à-dire de telles relations lorsque ces micro-organismes non seulement ne causent pas de maladie, mais contribuent également à des fonctions physiologiques, par exemple la fonction de digestion. De plus, la destruction de ces microbes à l'aide de médicaments conduit à l'apparition maladies graves- dysbiose. Les relations symbiotiques peuvent se développer de différentes manières, ce qui se reflète dans les classifications des maladies infectieuses.
CLASSIFICATION DES MALADIES INFECTIEUSES
À les anthroponoses se distinguent en fonction des caractéristiques de la relation entre une personne et un micro-organisme. anthropozoonoses et biocénoses.
Anthroponoses - maladies infectieuses propres à l'homme (par exemple, typhus).
Anthropozoonoses- les maladies infectieuses qui affectent à la fois les hommes et les animaux (charbon, brucellose, etc.).
Biocénoses - les infections qui se caractérisent par le fait que leur apparition nécessite un hôte intermédiaire (par exemple, le paludisme survient). Par conséquent, les biocénoses ne peuvent se développer que dans les endroits où elles trouvent un hôte intermédiaire.
CLASSIFICATION DES MALADIES INFECTIEUSES SELON L'ÉTIOLOGIE
De toute évidence, un agent pathogène spécifique est nécessaire à l'apparition d'une maladie infectieuse, donc, selonsigne étiologique toutes les infections peuvent être divisées en :
Selon la nature de l'infection les infections peuvent être :
- endogène, si les agents pathogènes vivent constamment dans le corps et deviennent pathogènes à la suite de violations des relations symbiotiques avec l'hôte;
- exogène, si leurs agents pathogènes pénètrent dans le corps à partir de l'environnement.
MECANISMES DE TRANSMISSION
- fécale-orale (par la bouche), typique des infections intestinales ;
- aéroporté, entraînant le développement d'infections des voies respiratoires;
- les « infections du sang » sont transmises par des arthropodes hématophages ;
- infections du tégument externe, des fibres et des muscles du corps, dans lesquelles l'agent pathogène pénètre dans le corps à la suite de blessures;
- infections résultant de mécanismes de transmission mixtes.
CLASSIFICATION DES MALADIES INFECTIEUSES SELON LES CARACTÉRISTIQUES D'ADAPTATION DES PATHOGÈNES AUX TISSUS
Ces caractéristiques déterminent les manifestations cliniques et morphologiques des maladies infectieuses, selon lesquelles elles sont regroupées. Attribuer des maladies infectieuses avec une lésion primaire :
- peau, muqueuses, fibres et muscles :
- voies respiratoires;
- tube digestif;
- système nerveux;
- du système cardio-vasculaire ;
- systèmes sanguins;
- voies urinaires.
CARACTÉRISTIQUES GÉNÉRALES DES MALADIES INFECTIEUSES
Il y a plusieurs importants dispositions générales caractérisant toute maladie infectieuse.
Chaque maladie infectieuse a :
- son agent pathogène spécifique ;
- porte d'entrée par laquelle l'agent pathogène pénètre dans le corps. Ils sont caractéristiques de chaque type spécifique d'agents pathogènes;
- effet primaire - une zone tissulaire dans la zone de la porte d'entrée, dans laquelle l'agent pathogène commence à endommager les tissus, ce qui provoque une inflammation;
- lymphangite - inflammation des vaisseaux lymphatiques, à travers laquelle les agents pathogènes, leurs toxines, les restes de tissus en décomposition sont éliminés de l'affect primaire au ganglion lymphatique régional;
- lymphadénite - inflammation du ganglion lymphatique, régionale par rapport à l'affect primaire.
complexe infectieux - la triade des dommages, qui estaffect primaire, lymphangite et lymphadénite.A partir du complexe infectieux, l'infection peut se propager :
- lymphogéniquement;
- par voie hématogène ;
- à travers les canaux tissulaires et organiques (intracanaliculaires);
- périneural;
- par contacts.
La généralisation de l'infection contribue de toute façon, mais surtout les deux premiers.
Contagion des maladies infectieuses déterminée par la présence de l'agent pathogène et les voies de transmission de l'infection.
Chaque maladie infectieuse se manifeste:
- changements locaux spécifiques caractéristiques d'une maladie particulière, tels que des ulcères du côlon avec dysenterie, une sorte d'inflammation des parois des artérioles et des capillaires avec le typhus;
- modifications générales caractéristiques de la plupart des maladies infectieuses et indépendantes d'un agent pathogène spécifique - éruptions cutanées, hyperplasie cellulaire des ganglions lymphatiques et de la rate, dégénérescence des organes parenchymateux, etc.
Réactivité et immunité dans les maladies infectieuses.
Développement des maladies infectieuses, leur pathogenèse et morphogenèse, complications et les résultats ne dépendent pas tant de l'agent pathogène que de la réactivité du macro-organisme. En réponse à la pénétration de toute infection dans les organes système immunitaire des anticorps se forment qui sont dirigés contre les antigènes des agents pathogènes. Les anticorps antimicrobiens circulant dans le sang forment un complexe avec les antigènes des agents pathogènes et du complément, à la suite de quoi les agents pathogènes sont détruits et une post-infection se produit dans le corps.immunité humorale.Cependant, la pénétration de l'agent pathogène provoque une sensibilisation de l'organisme qui, lorsqu'il réapparition l'infection se manifeste par une allergie. Surgirréactions d'hypersensibilité immédiates ou genre lent,reflétant une manifestation différente de la réactivité de l'organisme et provoquant l'apparition de changements généraux dans les infections.
Modifications générales reflètent la morphologie de l'allergie sous forme d'hyperplasie des ganglions lymphatiques et de la rate, hypertrophie du foie, réaction vasculaire sous forme de vascularite. nécrose fibrinoïde, hémorragie, éruption cutanée et changements dystrophiques organes parenchymateux. Diverses complications peuvent survenir, en grande partie associées à des modifications morphologiques des tissus et des organes qui se développent avec une hypersensibilité de type immédiat et retardé. Cependant, le corps peut localiser l'infection, qui se manifeste par la formation d'un complexe infectieux primaire, l'apparition de changements locaux,caractéristique d'une maladie particulièreet de la distinguer des autres maladies infectieuses. Une résistance accrue du corps à l'infection se forme, reflétant l'émergence de l'immunité. À l'avenir, dans le contexte d'une immunité croissante, des processus de réparation se développent et une récupération se produit.
Dans le même temps, les propriétés réactives de l'organisme s'épuisent parfois rapidement, tandis que les réactions adaptatives sont insuffisantes et l'organisme devient essentiellement sans défense. Dans ces cas, une nécrose, une suppuration apparaissent, les microbes se retrouvent en grand nombre dans tous les tissus, c'est-à-dire que des complications se développent associées à une forte diminution de la réactivité du corps.
L'évolution cyclique des maladies infectieuses.
Il existe trois périodes d'évolution des maladies infectieuses: l'incubation, le prodrome et la période des principales manifestations de la maladie.
Durant incubation, ou latent (caché),période l'agent pathogène pénètre dans le corps, passe par certains cycles de son développement, se multiplie, entraînant une sensibilisation du corps.
période prodromique associée à une augmentation des allergies et à l'apparition de réactions générales du corps, se manifestant sous forme de malaise, de faiblesse, de maux de tête, de manque d'appétit, de fatigue après le sommeil. Pendant cette période, il est encore impossible de déterminer une maladie spécifique.
La période des principales manifestations de la maladie se compose de trois phases :
- augmentation des symptômes de la maladie;
- la hauteur de la maladie;
- résultats de la maladie.
résultatsles maladies infectieuses peuvent être la guérison, les effets résiduels des complications de la maladie, cours chronique maladies, portage de bacilles, mort.
Pathomorphose (évolution du panorama des maladies).
Au cours des 50 dernières années, le nombre de maladies infectieuses a nettement diminué dans la plupart des pays du monde. Certains d'entre eux, comme la variole, ont été complètement éradiqués dans le monde. L'incidence de maladies telles que la poliomyélite, la scarlatine, la diphtérie, etc. a fortement diminué. De nombreuses maladies infectieuses sont sous l'influence d'une pharmacothérapie et les mesures préventives opportunes ont commencé à se dérouler beaucoup plus favorablement, avec moins de complications. Dans le même temps, des foyers de choléra, de peste, de fièvre jaune et d'autres maladies infectieuses subsistent sur le globe, ce qui peut périodiquement donner des épidémies, se propageant à l'intérieur du pays sous la forme deépidémies ou dans le monde entierpandémies. En outre, de nouvelles infections, notamment virales, telles que le syndrome d'immunodéficience acquise (SIDA), un certain nombre d'affections particulières fièvres hémorragiques et etc.
Il existe de nombreuses maladies infectieuses, nous ne décrivons donc que les plus courantes et les plus graves.
MALADIES VIRALES
Les virus sont adaptés à certaines cellules du corps. Ils y pénètrent en raison du fait qu'ils ont des «enzymes de pénétration» spéciales à leur surface qui entrent en contact avec les récepteurs de la membrane externe d'une cellule particulière. Lorsqu'un virus pénètre dans une cellule, les protéines qui la recouvrent - les capsomères sont détruites par les enzymes cellulaires et l'acide nucléique viral est libéré. Il pénètre dans les ultrastructures cellulaires, dans le noyau et provoque une modification du métabolisme protéique de la cellule et un hyperfonctionnement de ses ultrastructures. Dans ce cas, de nouvelles protéines sont formées qui ont les caractéristiques que leur donne l'acide nucléique viral. Ainsi, le virus « force » la cellule à travailler pour elle-même, assurant sa propre reproduction. La cellule cesse de remplir sa fonction spécifique, la dystrophie protéique y augmente, puis elle se nécrose et les virus qui s'y forment, étant libres, pénètrent dans d'autres cellules du corps, affectant un nombre croissant d'entre elles. Cette principe général les actions des virus, selon leur spécificité, peuvent avoir certaines caractéristiques. Les maladies virales sont caractérisées par tout ce qui précède signes communs maladies infectieuses.
Grippe - aigu maladie virale appartenant au groupe des anthroponoses.
Étiologie.
L'agent causal de la maladie est un groupe de virus qui sont morphologiquement similaires les uns aux autres, mais qui diffèrent par leur structure antigénique et ne confèrent pas d'immunité croisée. La source de l'infection est une personne malade. La grippe se caractérise par des épidémies de masse.
Épidémiologie.
Le virus de la grippe se transmet par des gouttelettes en suspension dans l'air, il pénètre dans les cellules épithéliales de la membrane muqueuse des voies respiratoires supérieures, puis pénètre dans la circulation sanguine - se produit prime. La toxine du virus a un effet néfaste sur les vaisseaux de la microvasculature, augmentant leur perméabilité. Dans le même temps, le virus de la grippe entre en contact avec le système immunitaire, puis se réaccumule dans les cellules épithéliales des voies respiratoires supérieures. Les virus sont phagocytés par les leucocytes neutrophiles. mais ces derniers ne les détruisent pas, au contraire, les virus eux-mêmes inhibent la fonction des leucocytes. Par conséquent, avec la grippe, une infection secondaire est souvent activée et les complications qui y sont associées surviennent.
.
Par cours clinique distinguer léger, modéré et forme sévère grippe.
Après l'introduction du virus dans les cellules de l'épithélium des muqueuses du nez, du pharynx, du larynx, les patients développentcatarrhe des voies respiratoires supérieures. Il se manifeste par une hyperémie des vaisseaux des muqueuses, une formation accrue de mucus, une dystrophie protéique, la mort et la desquamation des cellules épithéliales ciliées, dans lesquelles se produit la reproduction du virus. La forme bénigne de la grippe dure 5 à 6 jours et se termine par la guérison.
grippe modérée caractérisé par la propagation de l'inflammation à la trachée, aux bronches, aux bronchioles et aux poumons, et dans les muqueuses, il existe des foyers de nécrose. En épithélial
cellules arbre bronchique et les cellules de l'épithélium alvéolaire contiennent des virus de la grippe. Des foyers de bronchopneumonie et d'atélectasie apparaissent dans les poumons, qui subissent également une inflammation et peuvent devenir une source de pneumonie chronique. Cette forme de grippe est particulièrement grave chez les jeunes enfants, les personnes âgées et les personnes atteintes de maladies cardiovasculaires. Elle peut se terminer par la mort par insuffisance cardiaque.
Grippe sévère a deux variétés:
- grippe avec une prédominance de phénomènes d'intoxication du corps, qui peuvent être exprimés si brusquement que les patients meurent le 4-6ème jour de la maladie. Lors de l'autopsie, une pléthore nette des voies respiratoires supérieures, des bronches et des poumons est déterminée. Dans les deux poumons, il existe des foyers d'atélectasie et de pneumonie acineuse. Dans le cerveau et les organes internes des hémorragies sont constatées.
- La grippe avec complications pulmonaires se développe en plus d'une infection bactérienne, le plus souvent staphylococcique. Dans le contexte d'une intoxication grave du corps dans les voies respiratoires se produitinflammation fibrineuse-hémorragique avec nécrose profonde de la paroi bronchique. Cela contribue à la formation de bronchectasies aiguës. L'accumulation d'exsudat dans les bronches entraîne le développement d'une atélectasie dans les poumons et d'une bronchopneumonie focale. L'adhésion d'une infection bactérienne conduit souvent à l'apparition de nécrose et d'abcès dans les zones de pneumonie, d'hémorragies dans les tissus environnants. Les poumons augmentent de volume, ont un aspect panaché"gros poumons tachetés."
Complications et résultats.
L'intoxication et les dommages au lit vasculaire peuvent entraîner des complications et la mort. Ainsi, des modifications dystrophiques prononcées se développent dans les organes parenchymateux, et la dystrophie et la nécrobiose des ganglions nerveux intramuraux du cœur peuvent provoquer son arrêt. La stase, les hémorragies diapédétiques péricapillaires et les thrombus hyalins dans les capillaires du cerveau provoquent son œdème, une hernie des amygdales cérébelleuses dans le foramen magnum et la mort des patients. Parfois, une encéphalite se développe, à partir de laquelle les patients meurent également.
infection à adénovirus - une maladie infectieuse aiguë dans laquelle un adénovirus contenant de l'ADN qui pénètre dans l'organisme provoque une inflammation des voies respiratoires, tissu lymphoïde pharynx et gorge. Parfois, les intestins et la conjonctive des yeux sont touchés.
Épidémiologie.
L'infection est transmise par des gouttelettes en suspension dans l'air. Les adénovirus pénètrent dans les noyaux des cellules épithéliales muqueuses, où ils se multiplient. En conséquence, les cellules meurent et il existe une possibilité de généralisation de l'infection. La libération de virus à partir de cellules mortes s'accompagne de symptômes d'intoxication.
La maladie survient sous une forme bénigne ou sévère.
- À forme douce développent généralement une rhinite catarrhale, une laryngite et une trachéobronchite, parfois une pharyngite. Souvent, ils sont accompagnés d'une conjonctivite aiguë. Dans le même temps, la membrane muqueuse est hyperémique, infiltrée d'exsudat séreux, dans lequel sont visibles des cellules adénovirales, c'est-à-dire des cellules épithéliales mortes et desquamées. Ils sont agrandis en taille, les gros noyaux contiennent des inclusions virales et fuchsinophiles dans le cytoplasme. Chez les jeunes enfants, l'infection à adénovirus survient souvent sous la forme d'une pneumonie.
- Une forme sévère de la maladie se développe avec la généralisation de l'infection. Le virus infecte les cellules de divers organes internes et du cerveau. Dans le même temps, l'intoxication du corps augmente fortement et sa résistance diminue. Un fond favorable est créé pour la fixation d'une infection bactérienne secondaire, provoquant des maux de gorge. otite, sinusite, pneumonie, etc., et souvent la nature catarrhale de l'inflammation est remplacée par purulente.
Exode.
Complications infection à adénovirus- pneumonie, méningite, myocardite - peut entraîner la mort du patient.
Polio - maladie virale aiguë avec une lésion primitive des cornes antérieures moelle épinière.
Épidémiologie.
L'infection se produit de manière alimentaire. Le virus se réplique dans amygdales pharyngées, les plaques de Peyer, dans ganglions lymphatiques. Puis il pénètre dans le sang et se fixe ensuite soit dans l'appareil lymphatique du tube digestif (en 99% cas), ou dans les motoneurones des cornes antérieures de la moelle épinière (dans 1% des cas). Là, le virus se multiplie, provoquant une grave dégénérescence protéique des cellules. Lorsqu'ils meurent, le virus est libéré et infecte d'autres motoneurones.
Pathogenèse et anatomie pathologique La poliomyélite comprend plusieurs stades.
Stade pré-paralipique caractérisé par une altération de la circulation dans la moelle épinière, une dystrophie et une nécrobiose des motoneurones des cornes antérieures de la moelle épinière et la mort de certains d'entre eux. Le processus ne se limite pas aux cornes antérieures de la moelle épinière, mais s'étend aux motoneurones du bulbe rachidien, à la formation réticulaire, au mésencéphale, au diencéphale et au gyri central antérieur. Cependant, les changements dans ces parties du cerveau sont moins prononcés que dans la moelle épinière.
Stade paralytique caractérisée par une nécrose focale de la substance de la moelle épinière, une réaction prononcée de la glie autour des neurones morts et une infiltration leucocytaire des tissus et des méninges du cerveau. Au cours de cette période, les patients atteints de poliomyélite développent des paralysie, souvent les muscles respiratoires.
Étape de récupération , et alors stade résiduel développer si le patient ne meurt pas arrêt respiratoire. Des kystes se forment à la place des foyers de nécrose de la moelle épinière et des cicatrices gliales se forment à la place des groupes de neurones morts.
Avec la poliomyélite, une hyperplasie des cellules lymphoïdes est notée dans les amygdales, les follicules groupés et solitaires et les ganglions lymphatiques. Dans les poumons, il existe des foyers de collapsus et de troubles circulatoires; dans le cœur - dystrophie des cardiomyocytes et myocardite interstitielle; dans les muscles squelettiques, en particulier les membres et les muscles respiratoires, les phénomènes d'atrophie neurogène. Dans le contexte des changements dans les poumons, une pneumonie se développe. En relation avec des lésions de la moelle épinière, des paralysies et des contractures des membres se produisent. À période aiguë les patients peuvent mourir d'une insuffisance respiratoire.
Encéphalite - inflammation du cerveau.
L'encéphalite à tiques du printemps et de l'été est la plus importante parmi les diverses encéphalites.
Épidémiologie.
Il s'agit d'une biocinose causée par un virus neurotrope et transmise par des acariens hématophages d'animaux porteurs à l'homme. La porte d'entrée d'un virus neurotrope est vaisseaux sanguins peau. Lorsqu'il est piqué par une tique, le virus pénètre dans la circulation sanguine, puis dans les organes parenchymateux et le cerveau. Dans ces organes, il se multiplie et pénètre continuellement dans la circulation sanguine, entre en contact avec la paroi des vaisseaux de la microvasculature, provoquant leur perméabilité accrue. Avec le plasma sanguin, le virus quitte les vaisseaux sanguins et, en raison du neurotropisme, affecte les cellules nerveuses du cerveau.
image clinique.
L'encéphalite est généralement aiguë, parfois chronique. La période prodromique est courte. En période de pointe, la fièvre se développe jusqu'à 38 ° C, une somnolence profonde, atteignant parfois le coma, des troubles oculomoteurs apparaissent - vision double, strabisme divergent et autres symptômes. La période aiguë dure de quelques jours à plusieurs semaines. Pendant cette période, les patients peuvent mourir d'un coma.
Anatomie pathologique.
Une modification macroscopique du cerveau dans l'encéphalite virale consiste en une pléthore diffuse ou focale de ses vaisseaux, l'apparition de petites hémorragies dans la substance grise et blanche et une partie de son gonflement. L'image microscopique de l'encéphalite est plus spécifique. Elle se caractérise par une vascularite multiple des vaisseaux du cerveau et des méninges avec accumulation autour des vaisseaux d'infiltrats de lymphocytes, de macrophages, de leucocytes neutrophiles. Dans les cellules nerveuses, des processus dystrophiques, nécrobiotiques et nécrotiques se produisent, à la suite desquels des cellules meurent dans certaines zones du cerveau ou en groupes dans tout son tissu. Perte cellules nerveuses provoque la prolifération des cellules gliales : des nodules (granulomes) se forment autour des cellules mortes, ainsi qu'autour des foyers d'inflammation des vaisseaux.
Exode.
Dans certains cas, l'encéphalite se termine en toute sécurité, souvent après la guérison, les effets résiduels persistent sous la forme de maux de tête, de vomissements périodiques et d'autres symptômes. souvent après encéphalite épidémique une paralysie persistante des muscles de la ceinture scapulaire persiste et l'épilepsie se développe.
RICHETSIOSE
Le typhus épidémique est une maladie infectieuse aiguë qui survient avec des symptômes graves d'intoxication du SNC. Au début du siècle, elle avait le caractère d'épidémies, et maintenant elle se présente sous la forme de cas sporadiques.
Étiologie.
L'agent causal du typhus épidémique est Rickettsia Provacek.
Épidémiologie.
La source de l'infection est une personne malade et le pou de corps qui pique personne en bonne santé tout en excrétant des matières fécales infectées par des rickettsies. Lors du peignage, les sites de morsure des matières fécales sont frottés sur la peau et les rickettsies pénètrent dans la circulation sanguine, puis pénètrent dans l'endothélium vasculaire.
Pathogénèse.
La toxine de rickettsie Provacec a un effet nocif principalement sur le système nerveux et les vaisseaux sanguins. La période d'incubation dure 10 à 12 jours, après quoi des prodromes apparaissent et la période fébrile commence, ou la hauteur de la maladie. Elle se caractérise par des lésions et une paralysie des vaisseaux de la microvasculature dans tous les organes, mais surtout dans le cerveau.
L'introduction des rickettsies et leur reproduction dans l'endothélium des microvaisseaux déterminent le développementvascularite.Sur la peau, la vascularite se manifeste sous la forme d'une éruption cutanée qui apparaît le 3-5ème jour de la maladie. Les vascularites qui surviennent dans le système nerveux central, en particulier dans le bulbe rachidien, sont particulièrement dangereuses. Au 2-3ème jour de la maladie, la respiration peut être perturbée en raison de lésions de la moelle allongée. Les dommages au système nerveux sympathique et aux glandes surrénales provoquent une chute pression artérielle, la fonction cardiaque est altérée et une insuffisance cardiaque aiguë peut se développer. L'association d'une vascularite et de troubles du trophisme nerveux conduit à la survenueescarres, en particulier dans les zones du corps soumises à une pression même légère - dans la zone des omoplates, du sacrum, des talons. Une nécrose de la peau des doigts sous les anneaux et les anneaux, le bout du nez et le lobe de l'oreille se développent.
Anatolie pathologique.
Lors de l'autopsie du défunt, aucun changement caractéristique du typhus ne peut être détecté. Toute l'anatomie pathologique de cette maladie est détectée au microscope. Il existe une inflammation des artérioles, des précapillaires et des capillaires. Un gonflement, une desquamation de l'endothélium et la formation de caillots sanguins dans les vaisseaux se produisent. La prolifération de l'endothélium et des péricytes augmente progressivement, des lymphocytes apparaissent autour des vaisseaux. Une nécrose fibrinoïde peut se développer dans la paroi vasculaire et elle est détruite. En conséquence, il y aendothrombovasculite destructrice-proliférative typhoïde,dans lequel le vaisseau lui-même perd sa forme. Ces phénomènes ne se développent pas dans tout le vaisseau, mais seulement dans ses sections individuelles, qui prennent la forme de nodules -Granulomes typhoïdes de Popov (du nom de l'auteur qui les a décrits pour la première fois). Les granulomes de Popov se retrouvent dans presque tous les organes. Dans le cerveau, la formation de granulomes de Popov, ainsi que d'autres modifications de la microcirculation décrites ci-dessus, entraînent une nécrose des cellules nerveuses, une prolifération de la névroglie et l'ensemble des modifications morphologiques est désigné parencéphalite typhoïde.La myocardite interstitielle se développe dans le cœur. Des foyers de nécrose endothéliale apparaissent dans les gros vaisseaux, ce qui contribue à la formation de thrombus pariétaux et au développement de crises cardiaques dans le cerveau, la rétine et d'autres organes.
Exode.
Chez les patients traités, l'évolution dans la plupart des cas, en particulier chez les enfants, est favorable. Cependant, la mort dans le typhus peut survenir à la suite d'une insuffisance cardiovasculaire aiguë.
MALADIES CAUSÉES PAR DES BACTÉRIES
La fièvre typhoïde - une maladie infectieuse aiguë appartenant au groupe des anthroponoses et causée par la salmonelle typhoïde.
Épidémiologie. La source de la maladie est une personne malade ou un porteur de bacille dont les sécrétions (fèces, urine, sueur) contiennent des bactéries typhoïdes. L'infection se produit lorsque des agents pathogènes contenant des aliments contaminés et mal lavés pénètrent dans la bouche, puis dans tube digestif(voie d'infection fécale-orale).
Pathogenèse et Anatolie pathologiqueLa période d'incubation dure environ 2 semaines.Dans la partie inférieure de l'intestin grêle, les bactéries commencent à se multiplier, libérant des endotoxines. Ensuite, à travers les vaisseaux lymphatiques, ils pénètrent dans les follicules groupés et solitaires de l'intestin et dans les ganglions lymphatiques régionaux. Une incubation supplémentaire de Salmonella provoque le développement par étapes de la fièvre typhoïde (Fig. 78).
Riz. 78. Fièvre typhoïde. a - gonflement cérébral du groupe et des follicules solitaires, b - nécrose des follicules solitaires et formation d'ulcères sales, c - ulcères propres.
1ère étape - stade de gonflement cérébral des follicules solitaires- se développe en réponse au premier contact avec l'agent pathogène, auquel le corps répond par une réaction normergique. Ils augmentent, dépassent de la surface de l'intestin, des sillons y apparaissent, ressemblant aux circonvolutions du cerveau. Cela se produit en raison de l'hyperplasie des cellules réticulaires des follicules groupés et solitaires, qui déplacent les lymphocytes et phagocytent les bacilles typhoïdes. Ces cellules sont appelées cellules typhoïdes, elles formentgranulomes typhoïdes.Cette étape dure 1 semaine. A cette époque, les bactéries voie lymphatique entrer dans le sang. Une bactériémie se produit. Le contact des bactéries avec les vaisseaux sanguins provoque leur inflammation et l'apparition d'une éruption cutanée du 7e au 11e jour de la maladie -exanthème typhoïde. Skr les bactéries ovu pénètrent dans tous les tissus, entrent en contact avec les organes du système immunitaire et rentrent également dans les follicules solitaires. Cela provoque leur sensibilisation, une augmentation des allergies et le début de la formation de l'immunité. Pendant cette période, c'est-à-dire la 2e semaine de la maladie, des anticorps contre la salmonelle typhoïde apparaissent dans le sang et peuvent être semés à partir de sang, de sueur, de matières fécales, d'urine; le malade devient particulièrement contagieux. Dans les voies biliaires, les bactéries se multiplient intensément et pénètrent à nouveau dans l'intestin avec de la bile, contactant les follicules solitaires pour la troisième fois, et la deuxième étape se développe.
2ème étape - stade de nécrose des follicules solitaires. Il se développe à la 2ème semaine de maladie. Il s'agit d'une réaction hyperergique, qui est la réaction d'un organisme sensibilisé à un effet permissif.
3ème étape - stade de l'ulcère sale- se développe à la 3e semaine de la maladie. Pendant cette période, le tissu nécrotique commence à être partiellement arraché.
4ème étape - stade d'ulcère clair- se développe à la 4ème semaine et se caractérise par un rejet complet du tissu nécrotique des follicules solitaires. Les ulcères ont des bords lisses, le fond est la couche musculaire de la paroi intestinale.
5ème étape - étape de guérison - coïncide avec la 5e semaine et se caractérise par la guérison des ulcères, et rétablissement complet tissus intestinaux et follicules solitaires.
Les manifestations cycliques de la maladie, en plus des changements dans intestin grêle sont notés dans d'autres organes. Dans les ganglions lymphatiques du mésentère, ainsi que dans les follicules solitaires, une hyperplasie des cellules réticulaires et la formation de granulomes typhoïdes se produisent. La taille de la rate augmente fortement, l'hyperplasie de sa pulpe rouge augmente, ce qui donne un grattage abondant sur la coupe. Dans les organes parenchymateux, des changements dystrophiques prononcés sont observés.
Complications.
Parmi les complications intestinales, les plus dangereuses sont les saignements intestinaux survenant aux 2e, 3e et 4e stades de la maladie, ainsi que la perforation des ulcères et le développement péritonite diffuse. Parmi les autres complications, les plus importantes sont pneumonie focale lobes inférieurs des poumons, périchondrite purulente du larynx et développement d'escarres à l'entrée de l'œsophage, nécrose cireuse des muscles droits de l'abdomen, ostéomyélite purulente.
Exodedans la plupart des cas favorables, les patients guérissent. La mort des patients survient, en règle générale, à la suite de complications de la fièvre typhoïde - saignement, péritonite, pneumonie.
Dysenterie ou shigellose- une maladie infectieuse aiguë caractérisée par des lésions du côlon. Elle est causée par une bactérie - shigella, dont le seul réservoir est une personne.
Épidémiologie.
La voie de transmission est féco-orale. Les agents pathogènes pénètrent dans le corps avec de la nourriture ou de l'eau et se multiplient dans l'épithélium de la muqueuse du côlon. Pénétrant dans les cellules épithéliales, les shigelles deviennent inaccessibles à l'action des leucocytes, des anticorps, des antibiotiques. Dans les cellules épithéliales, les shigelles se multiplient, tandis que les cellules meurent, se détachent dans la lumière intestinale et les shigelles infectent le contenu de l'intestin. L'endotoxine de Shigella morte a un effet néfaste sur les vaisseaux sanguins et les ganglions nerveux de l'intestin. L'existence intra-épithéliale des Shigella et l'action de leur toxine déterminent caractère différent inflammation intestinale chez differentes etapes dysenterie (Fig. 79).
Riz. 79. Modifications du côlon dans la dysenterie. a - colite catarrhale; b - colite fibrineuse, début de la formation d'ulcères; c - cicatrisation des ulcères, croissances polypes de la membrane muqueuse; d - changements cicatriciels dans l'intestin.
Pathogenèse et anatomie pathologique
1ère étape - colite catarrhale,la maladie dure 2-3 jours, une inflammation catarrhale se développe dans le rectum et le côlon sigmoïde. La membrane muqueuse est hyperémique, œdémateuse, infiltrée de leucocytes, il y a des hémorragies, le mucus est produit de manière intensive, la couche musculaire de la paroi intestinale est spasmodique.
2ème étape - colipe dipéritique,dure 5 à 10 jours. L'inflammation de l'intestin devient fibrineuse, plus souvent diphtérique. Un film fibrineux de couleur vert-brun se forme sur la membrane muqueuse. Au microscope, une nécrose de la membrane muqueuse et de la couche sous-muqueuse est visible, s'étendant parfois à la couche musculaire de la paroi intestinale. Le tissu nécrotique est imprégné d'exsudat fibrineux, le long des bords de la nécrose la membrane muqueuse est infiltrée de leucocytes, il y a des hémorragies. Les plexus nerveux de la paroi intestinale subissent de graves modifications dystrophiques et nécrobiotiques.
3ème étape- rectocolite hémorragique, survient le 10-12e jour de la maladie, lorsque le tissu fibrineux-nécrotique est rejeté. Les ulcères ont forme irrégulière et diverses profondeurs.
4ème étape - stade de cicatrisation de l'ulcèrese développe sur la 3-4ème semaine de la maladie. À leur place, un tissu de granulation se forme, sur lequel l'épithélium en régénération rampe depuis les bords des ulcères. Si les ulcères étaient peu profonds et petits, une régénération complète de la paroi intestinale est possible. Dans le cas d'ulcères profonds et étendus, une régénération complète ne se produit pas, des cicatrices se forment dans la paroi intestinale, rétrécissant sa lumière.
Chez les enfants, la dysenterie a des caractéristiques morphologiques, associé au développement prononcé de l'appareil lymphatique du rectum et du côlon sigmoïde. Dans le contexte de l'inflammation catarrhale, une hyperplasie des follicules solitaires se produit, leur taille augmente et dépasse de la surface de la muqueuse intestinale. Les follicules subissent alors une nécrose etfusion purulente - se produitcolite ulcéreuse folliculaire.
Modifications générales
Lorsque la dysenterie se manifeste par une hyperplasie des ganglions lymphatiques et de la rate, une dégénérescence graisseuse des organes parenchymateux, une nécrose de l'épithélium des tubules des reins. En raison de l'implication du gros intestin dans métabolisme minéral avec la dysenterie, ses violations se développent souvent, ce qui se manifeste par l'apparition de métastases calcaires.
Dysenterie chronique se développe à la suite d'un cours très lent de la dysenterie rectocolite hémorragique. Les ulcères guérissent mal, des excroissances polypes de la membrane muqueuse apparaissent près des ulcères. Tous les infectiologues ne considèrent pas ces changements comme une dysenterie chronique, ils les considèrent comme une colite post-dysentérique.
Complications associé à la dysenterie saignement intestinal et perforation des ulcères. Si en même temps le trou perforé est petit (microperforation), une paraproctite se produit, ce qui peut entraîner une péritonite. Lorsque la flore purulente pénètre dans les ulcères de l'intestin, le phlegmon de l'intestin se développe et parfois la gangrène. Il existe d'autres complications de la dysenterie.
Exodefavorable, mais parfois la mort peut survenir à la suite de complications de la maladie.
Choléra - la maladie infectieuse la plus aiguë du groupe des anthroponoses, caractérisée par une lésion prédominante de l'intestin grêle et de l'estomac.
Le choléra appartient à la catégorieinfections de quarantaine.C'est une maladie extrêmement contagieuse, et son incidence a le caractère d'épidémies et de pandémies. Les agents responsables du choléra sont le vibrion cholérique asiatique et le vibrion El Tor.
Épidémiologie
Le réservoir de l'agent pathogène est l'eau et la source d'infection est une personne malade. L'infection se produit en buvant de l'eau contenant des vibrions. Ces derniers trouvent des conditions optimales dans l'intestin grêle, où ils se multiplient et sécrètentexotoxine(cholérogène).
Pathogenèse et anatomie pathologique
1ère période de maladie - entérite cholériquese développe sous l'influence de l'exotoxine. L'entérite est de nature séreuse ou séreuse-hémorragique. La muqueuse intestinale est hyperémique, avecpetites mais parfois nombreuses hémorragies. L'exotoxine provoque la sécrétion par les cellules de l'épithélium intestinal un grand nombre liquide isotonique et, en même temps, il n'est pas réabsorbé par la lumière intestinale. Cliniquement, le patient commence soudainement et ne s'arrête pas diarrhée. Le contenu des intestins est aqueux, incolore et inodore, contient une énorme quantité de vibrions, ressemble à " eau de riz», car de petits morceaux de mucus et de cellules épithéliales desquamées y flottent.
2ème période de maladie - choléra gastro-entéritese développe à la fin du premier jour et se caractérise par la progression de l'entérite et l'ajout d'une gastrite séreuse-hémorragique. Le patient développevomissements incontrôlables.Avec la diarrhée et les vomissements, les patients perdent jusqu'à 30 litres de liquide par jour, se déshydratent, un épaississement du sang et une baisse de l'activité cardiaque se produisent, et la température corporelle chute.
3ème période - algide,qui se caractérise exicose (assèchement) des patients et abaissement de leur température corporelle. Dans l'intestin grêle, des signes d'entérite séreuse-hémorragique subsistent, mais des foyers de nécrose muqueuse apparaissent, une infiltration de la paroi intestinale avec des leucocytes neutrophiles, des lymphocytes et des plasmocytes. Les anses intestinales sont distendues de liquide, lourdes. La membrane séreuse de l'intestin est sèche, avec des hémorragies pétéchiales, entre les anses intestinales, il y a un mucus transparent qui s'étire. Dans la période algide, la mort des patients survient généralement.
Le cadavre du défunt du choléra a des caractéristiques spécifiques déterminées par l'exicose. La rigor mortis s'installe rapidement, est très prononcée et dure plusieurs jours. En raison de la contraction musculaire forte et persistante, une "posture de gladiateur" caractéristique se produit. La peau est sèche, ridée, ridée sur les paumes ("mains de la blanchisseuse"). Tous les tissus du cadavre sont du sang noir sec et épais dans les veines. La rate est de taille réduite, dans le myocarde et le foie il y a des phénomènes de dystrophie parenchymateuse, parfois de petits foyers de nécrose. Dans les reins - nécrose de l'épithélium des tubules des sections principales des néphrons. ce qui explique l'insuffisance rénale aiguë qui se développe parfois chez les patients atteints de choléra.
Complications spécifiques du choléra se manifestent par la typhoïde cholérique, lorsque, en réponse à l'entrée répétée de vibrions, une inflammation diphtérique se développe dans le côlon. Dans les reins, une glomérulonéphrite extracapillaire subaiguë ou une nécrose de l'épithélium tubulaire peut survenir. Ceci explique le développement urémie avec le choléra typhoïde. L'urémie postcholérique peut également être due à l'apparition de foyers de nécrose dans la substance corticale des reins.
Exode.
La mort des patients survient pendant la période algide par déshydratation, coma cholérique, intoxication, urémie. À traitement en temps opportun la plupart des patients, en particulier le choléra causé par Vibrio El Tor, survivent.
Tuberculose - une maladie infectieuse chronique du groupe des anthropozoonoses, caractérisée par le développement d'une inflammation spécifique des organes. Cette maladie ne perd pas son importance, car les patients atteints d'OM représentent 1% de la population totale de la Terre et, dans la Russie moderne, l'incidence se rapproche d'une épidémie. L'agent causal de la maladie est Mycobacterium tuberculosis, découvert par R. Koch. Il existe quatre types d'agents pathogènes de la tuberculose, mais seuls deux sont pathogènes pour l'homme - humain et bovin.
Épidémiologie
Les mycobactéries pénètrent dans le corps généralement avec l'air inhalé et pénètrent dans les poumons. Beaucoup moins souvent, ils se retrouvent dans le tube digestif (lors de la consommation de lait contaminé). Il est extrêmement rare que l'infection se produise par le placenta ou la peau endommagée. Le plus souvent, les mycobactéries pénètrent dans les poumons, mais elles ne provoquent pas toujours la maladie. Souvent, les mycobactéries provoquent le développement d'une inflammation spécifique dans les poumons, mais sans aucune autre manifestation de la maladie. Cet état est appeléinfectiontuberculose. S'il existe une clinique de la maladie et des changements morphologiques particuliers dans les tissus, on peut parler de tuberculose.
Les mycobactéries qui ont pénétré dans les organes internes provoquent diverses réactions morphologiques associées à la sensibilisation du corps et à la formation d'une immunité. Les réactions les plus typiqueshypersensibilité retardée.Il existe trois principaux types de tuberculose - primaire, hématogène et secondaire.
tuberculose primaire se développe principalement chez les enfants avec la première entrée de mycobactérie dans le corps. Dans 95 % des cas, l'infection se produit par voie aérogène.
Pathogénie et anatomie pathologique
DE l'air inhalé, l'agent pathogène pénètre dans le III, VIII ou segment X des poumons. Dans ces segments, surtout souvent en IIIsegment poumon droit, un petit foyer d'inflammation exsudative se produit, qui subit rapidement une nécrose caséeuse, et un œdème séreux et une infiltration lymphocytaire apparaissent autour de lui. Se poseeffet primaire de la tuberculose.Très rapidement, une inflammation spécifique se propage aux vaisseaux lymphatiques adjacents à l'affect primaire (lymphangite) et aux ganglions lymphatiques régionaux de la racine pulmonaire, dans lesquels se développe une nécrose caséeuse (lymphadénite). Apparaîtcomplexe primaire de la tuberculose. Avec l'infection alimentaire, le complexe de la tuberculose se produit dans l'intestin.
À l'avenir, en fonction de l'état du patient, de sa réactivité et d'un certain nombre d'autres facteurs, l'évolution de la tuberculose peut être différente - l'atténuation de la tuberculose primaire; progression de la tuberculose primaire avec généralisation du processus ; évolution chronique de la tuberculose primaire.
Avec l'atténuation de la tuberculose primaire les phénomènes exsudatifs disparaissent, un faisceau de cellules épithélioïdes et lymphoïdes apparaît autour de l'affect tuberculeux primaire, puis une capsule de tissu conjonctif. Les sels de calcium se déposent dans des masses nécrotiques caséeuses et l'affect primaire est pétrifié. Une telle lésion primaire cicatrisée est appeléeLe foyer de Gon. Vaisseaux lymphatiques et les ganglions lymphatiques sont également sclérosés, du calcaire se dépose dans ces derniers et des pétrifications se produisent. Cependant, Mycobacterium tuberculosis a été préservé dans le foyer de Gon pendant des décennies, ce qui soutientimmunité antituberculeuse non stérile.Après 40 ans, des foyers de Gon se retrouvent chez presque tout le monde. Une telle évolution de la tuberculose primaire doit être considérée comme favorable.
Formes d'évolution de la tuberculose primaire.
À résistance insuffisante de l'organisme, la progression de la tuberculose primaire se produit, et ce processus peut se dérouler sous quatre formes.
Généralisation hématogène la tuberculose primaire survient lorsque la mycobactérie pénètre dans la circulation sanguine au début de l'affect primaire et de la dissémination (propagation) de l'infection dans tout le corps. Dans le même temps, des tubercules tuberculeux se forment dans divers organes, des très petits, en forme de millet, aux plus gros d'un diamètre de 3-4 mm. La première forme s'appellemiliairetuberculose, la deuxième macrofocale tuberculose. Avec la généralisation hématogène, la tuberculose peut évoluer très rapidement avec des symptômes de lésions des organes dans lesquels Mycobacterium tuberculosis est entré. par exemple, les méninges dans lesquelles se développe la méningite tuberculeuse. Souvent, cette forme de tuberculose primaire peut s'atténuer, mais des foyers de dépistage de la tuberculose restent dans les organes, ce qui, dans des conditions défavorables, peut provoquer une nouvelle flambée de la maladie.
Généralisation glandulaire lymphatique la tuberculose primaire se caractérise par une implication dans le processus des ganglions lymphatiques bronchiques, de bifurcation, sous- et supraclaviculaires. dans lequel une inflammation spécifique se développe avec une nécrose caséeuse (Fig. 80, a). La lymphadénite tuberculeuse est particulièrement grave lorsque les ganglions lymphatiques hypertrophiés compriment la trachée et les bronches, ce qui entraîne le développement d'une atélectasie pulmonaire. Souvent, le processus des bronches s'étend jusqu'à la fibre du médiastin et affecte les troncs nerveux traversant les vaisseaux du médiastin, parfois l'œsophage est impliqué dans le processus.
Croissance de l'affect primaire - la forme de progression la plus sévère de la tuberculose primaire. Dans ce cas, l'inflammation spécifique se propage aux régions adjacentes c'est-à-dire à zones d'influence primaires parenchyme pulmonaire, surgitlobaire primaire ou pneumonie caséeuse totale.
Forme mixte de progression la tuberculose primaire peut se développer à la suite de toutes les autres formes de progressionavec une diminution des défenses de l'organisme. Dans le même temps, on trouve une pneumonie caséeuse, une fonte des ganglions lymphatiques affectés et de nombreux tubercules tuberculeux dans les deux poumons.
Riz. 80. Tuberculose pulmonaire. a - complexe tuberculeux primitif à progression lympho-glandulaire ; b - tuberculose pulmonaire miliaire ; c - fibreux- tuberculose focale poumons.
Résultats de la tuberculose primaire.
Les résultats de la tuberculose primaire progressive dépendent de l'âge du patient, de la résistance du corps et de l'étendue du processus. Chez les enfants, cette forme de tuberculose coule particulièrement fort. La mort des patients survient à partir de la généralisation du processus et de la méningite tuberculeuse. Avec un cours favorable et l'utilisation de moyens appropriés mesures médicales exsudatif réaction inflammatoire est remplacé par un foyer productif, les foyers de tuberculose sont sclérosés et pétrifiés.
Dans l'évolution chronique de la tuberculose primaire, l'affect primaire est encapsulé et le processus se déroule par vagues dans l'appareil ganglionnaire : les poussées de la maladie sont remplacées par des rémissions. Alors que dans certains ganglions lymphatiques, le processus s'atténue, dans d'autres, il commence.
Parfois, le processus tuberculeux dans les ganglions lymphatiques s'atténue, les masses caséeuses qu'ils contiennent deviennent sclérosées et pétrifiées, mais l'affect primaire progresse. Des masses caséeuses s'y ramollissent, des cavités se forment à leur place -cavités pulmonaires primaires.
Tuberculose hématogène se développe quelques années après la tuberculose primaire, on l'appelle aussituberculose post-primaire.Elle survient dans le contexte d'une sensibilité accrue à la tuberculine chez les personnes qui ont eu une tuberculose primaire et qui conservent une immunité contre Mycobacterium tuberculosis.
Pathogenèse et formes de tuberculose hématogène.
La tuberculose hématogène provient de foyers de dépistages tombés dans divers organes au cours de la période de tuberculose primaire ou d'infection tuberculeuse. Ces foyers peuvent ne pas se manifester avant de nombreuses années, puis, sous l'influence de facteurs indésirables et de la réactivité accrue restante, une réaction exsudative se produit en eux et la tuberculose hématogène commence. Il existe trois formes de tuberculose hématogène - la tuberculose hématogène généralisée; tuberculose hématogène avec une lésion primaire des poumons; tuberculose hématogène avec une lésion prédominante des organes internes.
Tuberculose hématogène généralisée - la forme la plus sévère, dans laquelle des tubercules tuberculeux et de petits foyers nécrotiques apparaissent dans la plupart des organes. Ce formulaire est aussi appelésepticémie tuberculeuse aiguë.Dans d'autres cas, de petits tubercules productifs ressemblant à du millet se développent dans tous les organes - ce sonttuberculose miliaire générale aiguë.Parfois il y agrande tuberculose focale,à laquelle les foyers d'inflammation spécifique atteignent un diamètre de 1 cm Dans toute forme de tuberculose hématogène, il est nécessaire de trouver le foyer principal. Habituellement, ce n'est pas un foyer complètement guéri de dépistage de la tuberculose primaire dans les poumons, les os, les intestins avec un effet primaire guéri.
Tuberculose hématogène avec lésion primaire des poumons se développe dans les deux poumons et se caractérise par la présence de multiples petits tubercules blanchâtres. Dans ce cas, ils parlent de tuberculose miliaire (Fig. 80, b), qui peut survenir de manière aiguë et chronique. Dans le cours aigu de la tuberculose se produit souventméningite tuberculeuse.Dans l'évolution chronique de cette forme de tuberculose, des cicatrices des tubercules se produisent, un emphysème des poumons et une pneumosclérose se développent, en relation avec laquelle se produit une hypertrophie des parties droites du cœur. Tuberculose pulmonaire hématogène chronique à grande focale (en clinique, on l'appelletuberculose pulmonaire hématogène disséminée)caractérisé par la formation de tubercules principalement productifs, une lésion miroir des deux poumons, le développement de cavernes arrondies dans les deux poumons et une pneumosclérose. Dans ce cas, il existe un foyer extrapulmonaire de dépistage - dans les organes génitaux, les os ou les ganglions lymphatiques.
Tuberculose hématogène à lésion extrapulmonaire prédominante se développe dans divers organes, mais surtout souvent dans les os et le système génito-urinaire. La source de cette forme de tuberculose est constituée par les foyers d'abandon introduits dans les organes pendant la période de tuberculose primaire ou d'infection tuberculeuse. Cette forme de tuberculose a une évolution aiguë ou chronique.
Riz. 81. Spondylarthrite tuberculeuse.
Tuberculose des os et des articulations plus fréquente chez les enfants, généralement la lésion se produit dans les corps des vertèbres, de la hanche et articulations du genou. Dans ce cas, une carie caséeuse des os se produit, ils sont déformés, ce qui sous-tend la formation d'une bosse dans la tuberculose.spondylarthrite (Fig. 81), immobilité articulaire dans la tuberculose arthrite. Dans le même temps, les tissus environnants sont impliqués dans le processus, qui subissent également une nécrose caséeuse. Ces derniers fondent, de faux passages se forment dans les tissus, qui s'ouvrent sur la peau sous forme de fistules.
Tuberculose des reins affecte principalement les jeunes pendant la puberté. La source de la tuberculose des reins sont les foyers de dépistage, qui se trouvent dans les ganglions lymphatiques, les os, les organes génitaux. Les foyers tuberculeux se forment généralement dans un rein et, en progressant, détruisent ses tissus. En conséquence, des cavités remplies de masses caséeuses apparaissent dans le rein (Fig. 82). Ce dernier peut fermer la lumière de l'uretère, ce qui perturbe l'écoulement de l'urine et développe pyonéphrose.
Tuberculose de la peau (lupus), organes génitaux, glandes endocrines, tube digestif, système nerveux, membranes séreuses- c'est Formes variées tuberculose hématogène avec lésions à prédominance extrapulmonaire. Cependant, elles sont moins fréquentes en pratique que la tuberculose osseuse etarticulations, ainsi que la tuberculose des reins.
tuberculose secondaire.
Ce sont des adultes malades qui ont subi dans tuberculose primaire dans l'enfance, dans laquelle il y avait des foyers d'abandon dans le haut des poumons (foyers de Simon). Par conséquent, la tuberculose secondaire est également une tuberculose post-primaire, qui se caractérise par des dommages aux poumons.
Pathogenèse et formes de tuberculose secondaire.
L'infection se propage des foyers de tuberculose par les bronches; en même temps, avec les expectorations, les microbactéries peuvent pénétrer dans un autre poumon et dans le tube digestif. C'est pourquoi il n'y a pas d'inflammation spécifique dans les ganglions lymphatiques et leurs modifications ne se manifestent que par une hyperplasie réactive du tissu lymphoïde, comme dans toute autre maladie infectieuse. Dans la pathogenèse de la maladie, plusieurs formes de tuberculose se produisent:
Tuberculose aiguë focale, ou Le foyer d'Abrikosov. Les centres d'abandon de la tuberculose primaire sont situés dans les bronchioles.
I et II segments, plus souvent le poumon droit. Avec le développement de la tuberculose secondaire, l'endobronchite se développe dans ces bronchioles, puis la panbronchite et l'inflammation spécifique se propagent au tissu pulmonaire péribronchique, enoù il y a un foyer de pneumonie caséeuse, entouré de cellules épithélioïdes et lymphoïdes - le foyer d'Abrikosov.
Tuberculose fibrofocale se produit avec une évolution favorable de la tuberculose secondaire; en conséquence, le foyer d'Abrikosov est sclérosé et peut être pétrifié (Fig. 80, c).
Riz. 82. Tuberculose rénale. 1 - rein en coupe : b - paroi de la cavité, constituée de granulations tuberculeuses et de masses nécrotiques caséeuses ; c - dans le rein chronique néphrite interstitielleétiologie de la tuberculose.
Tuberculose infiltrante se développe avec la progression de la tuberculose focale aiguë. Avec ce formulaire des foyers de nécrose caséeuse apparaissent facilement, autour desquels se développe une inflammation exsudative périfocale non spécifique. Les foyers infiltrés peuvent fusionner entre eux, mais dans les zones touchées non spécifiques séreux inflammation. En cas d'évolution favorable, l'exsudat se résorbe, foyers de nécrose caséeuse sclérosé et pétrifié - réapparaîttuberculose fibro-focale.
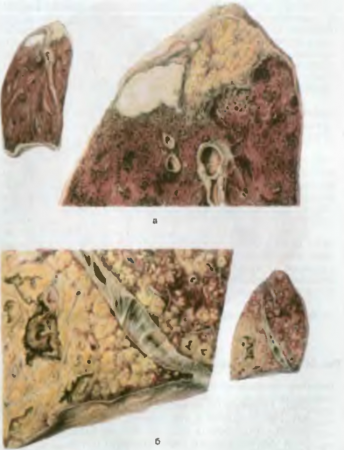
Riz. 83. Tuberculose pulmonaire secondaire. a- tuberculome c sommet du poumon; b - pneumonie caséeuse avec foyer de carie.
Tuberculome se développe dans les cas où l'inflammation périfocale disparaît et que le foyer de la nécrose caséeuse reste, seule une capsule peu développée se forme autour d'elle. Le tuberculome peut atteindre 5 cm de diamètre, contient des mycobactéries et examen radiographique peut simuler tumeur pulmonaire(Fig. 83, a). Le tuberculome est généralement enlevé chirurgicalement.
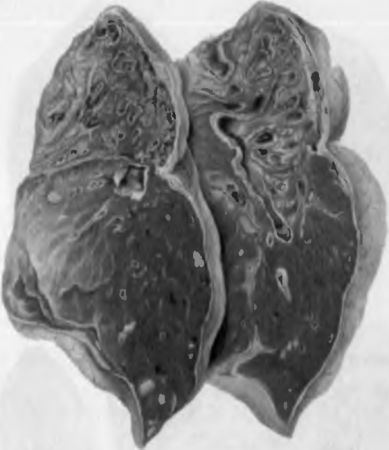
Riz. 84. Tuberculose pulmonaire cirrhotique avec bronchectasie.
Pneumonie caséeuse aiguë survient lorsque la tuberculose infiltrante progresse. Dans ce cas, la nécrose caséeuse du parenchyme pulmonaire l'emporte sur l'inflammation périfocale (Fig. 83, b), et l'exsudat séreux non spécifique subit rapidement une nécrose caséeuse, et la zone de pneumonie caséeuse est en constante expansion, occupant parfois un lobe du poumon . Le poumon est élargi, dense, sur la coupe a une couleur jaunâtre. La pneumonie caséeuse survient chez des patients affaiblis, souvent période terminale maladie, mais elle est maintenant rare.
Cavité aiguë se développe avec une autre forme de progression de la tuberculose infiltrante ou du guberculome. Une bronche pénètre dans la zone de nécrose caséeuse, à travers laquelle les masses caséeuses sont séparées. A leur place, il forme cavité - une cavité d'un diamètre de 2 à 5 cm dont la paroi est compactée Tissu pulmonaire, il est donc élastique et tombe facilement. Avec cette forme de tuberculose secondaire, le risque d'ensemencer un autre poumon et tube digestif augmente fortement.
Tuberculose fibro-caverneuse, ou consomption pulmonaire chronique, se développe si la tuberculose caverneuse aiguë prend une évolution chronique et que les parois des cavernes sont sclérosées.
cirrhotique tuberculose (fig. 84). Àles parois des cavités sont constamment des mycobactéries. Le processus descend progressivement à travers les bronches jusqu'aux sections sous-jacentes des poumons, occupant toutes leurs nouvelles zones, puis se propage à un autre poumon. Dans les poumons affectés, le tissu cicatriciel se développe intensément, de nombreuses bronchectasies se forment et les poumons sont déformés.
Complications les tuberculoses secondaires sont principalement associées aux cavernes. Des saignements massifs peuvent survenir à partir des vaisseaux de la cavité. La percée de la cavité dans la cavité pleurale provoque un pneumothorax et un empyème pleural : en raison du long parcours, la tuberculose secondaire, comme hématogène, se complique parfois d'amylose.
Exode. La mort survient à la suite de ces complications, ainsi que d'une insuffisance cardiaque pulmonaire.
INFECTIONS ENFANTS
agents responsables de maladies infectieuses, affectant l'enfant après sa naissance et pendant toute la période de l'enfance, ils provoquent les mêmes changements dans le corps que dans les organes d'un adulte. mais en même temps, il existe un certain nombre de caractéristiques du déroulement et de la morphologie du processus infectieux. La principale caractéristique des infections infantiles est que la plupart d'entre elles n'affectent que les enfants.
Diphtérie- une maladie infectieuse aiguë causée par un bacille diphtérique.
Épidémiologie.
La source de l'infection est une personne malade ou un porteur de bacille. La voie de transmission est principalement aérienne, mais parfois l'agent pathogène peut être transmis par divers objets. En règle générale, les voies respiratoires supérieures sont la porte d'entrée. Le bacille de la diphtérie sécrète une forte exotoxine, qui est absorbée dans la circulation sanguine, affecte le cœur etglandes surrénales, provoque une parésie et destruction des vaisseaux de la microvascularisation. Dans le même temps, leur perméabilité augmente fortement, le fibrinogène, qui se transforme en fibrine, ainsi que les cellules sanguines, y compris les leucocytes, pénètrent dans les tissus environnants.
Formes cliniques-morphologiques :
- diphtérie du pharynx et des amygdales;
- diphtérie respiratoire.
Anatomie pathologique de la diphtérie du pharynx et des amygdales.
En relation avec t Je mange que le pharynx et la partie supérieure du larynx sont tapissés de multicouche épithélium squameux, se développe iciinflammation diphtérique. Le pharynx et les amygdales sont recouverts d'un film blanchâtre dense, sous lequel les tissus sont nécrotiques, saturés d'exsudat fibrineux avec un mélange de leucocytes. Le gonflement des tissus environnants, ainsi que l'intoxication du corps, sont prononcés. Elle est liée occupé avec que le film fibrineux contenant des microbes n'est pas rejeté pendant longtemps, ce qui contribue à l'absorption de l'exotoxine. Dans les ganglions lymphatiques régionaux, il existe des foyers de nécrose et d'hémorragie. se développe dans le coeurmyocardite interstitielle toxique. Une dégénérescence graisseuse des cardiomyocytes apparaît, le myocarde devient flasque, les cavités cardiaques se dilatent.
Il y a souvent une névrite parenchymateuse avec la dégradation de la myéline. Les nerfs glossopharyngien, vague, sympathique et phrénique sont touchés. Changements tissu nerveux augmenter progressivement, et 15-2 mois après le début de la maladie peuvent survenirparalysie du palais mou, du diaphragme et du cœur . Une nécrose focale et une hémorragie apparaissent dans les glandes surrénales, une néphrose nécrotique apparaît dans les reins (voir Fig. 75) et une hyperplasie folliculaire augmente dans la rate.
Décèspeut survenir au début de la 2ème semaine de maladie à partir deparalysie cardiaque précoce ou après 15-2 mois à partir de insuffisance cardiaque tardive.
Anatomie pathologique de la diphtérie respiratoire.
Avec cette forme, une inflammation croupeuse du larynx, de la trachée et des bronches se développe (voir Fig. 24). Dessous cordes vocales la membrane muqueuse des voies respiratoires est tapissée d'un épithélium prismatique et cylindrique, qui sécrète beaucoup de mucus. Par conséquent, le film fibrineux formé ici se sépare facilement, l'exotoxine n'est presque pas absorbée et les effets toxiques généraux sont moins prononcés. L'inflammation croupeuse du larynx dans la diphtérie est appeléevrai croup . Le film diphtérique est facilement rejeté et peut en même temps obstruer la trachée, entraînant une asphyxie. Processus inflammatoire descend parfois dans de petites bronches et bronchioles, ce qui s'accompagne du développement d'une bronchopneumonie et d'abcès pulmonaires.
Décès patients vient de l'asphyxie, de l'intoxication et de ces complications.
Scarlatine - une maladie infectieuse aiguë causée par le streptocoque β-hémolytique du groupe A et caractérisée par une inflammation du pharynx et une éruption cutanée typique. Habituellement enfants malades de moins de 16 ans, parfois - adultes.
Épidémiologie.
L'infection se produit par des gouttelettes en suspension dans l'air d'un patient atteint de scarlatine. Les portes d'entrée de l'infection sont le pharynx et les amygdales, où se produit l'affect scarlatinal primaire. Dans le développement de la maladie crucial Il a hypersensibilité humain au streptocoque. À partir de la porte d'entrée, le streptocoque pénètre dans les ganglions lymphatiques régionaux, provoquant une lymphangite et une lymphadénite qui, en combinaison avec l'affect primaire, formentcomplexe infectieux.À partir des voies lymphatiques, l'agent pathogène pénètre dans la circulation sanguine, sa dissémination hématogène se produit, accompagnée de toxémie, de lésions du système nerveux et des organes internes.
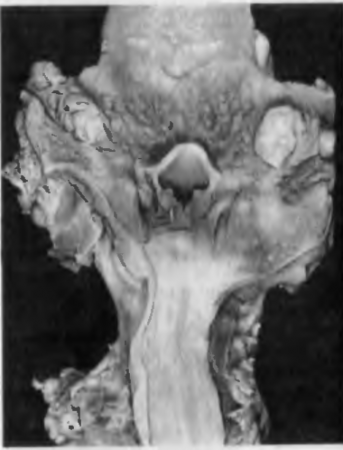
Riz. 85. Scarlatine. Amygdalite nécrotique aiguë et pléthore aiguë du pharynx (selon A. V. Tsinssrling).
formes de scarlatine.
Selon la gravité on distingue :
- forme légère;
- forme de gravité modérée;
- une forme sévère de scarlatine, qui peut être toxique, septique, toxique-septique.
Pathogénèse.
L'évolution de la scarlatine est caractérisée par deux périodes.
La première période de la maladie dure 7 à 9 jours et se caractérise par une allergisation du corps associée à la formation d'anticorps antitoxiques lors d'une bactériémie. À la suite de la toxémie et de la dégradation des corps microbiens dans le sang, de la 3e à la 5e semaine de la maladie, un processus auto-immun peut se produire, qui est l'expression d'une allergie, dans laquelle des dommages à un certain nombre d'organes internes se développent.
Anatomie pathologique.
La première période de scarlatine s'accompagne d'une amygdalite catarrhale avec une pléthore aiguë d'amygdales du pharynx - "pharynx enflammé". Elle est remplacée par une amygdalite nécrotique caractéristique de la scarlatine, qui contribue à la propagation des streptocoques dans les tissus (Fig. 85). Une nécrose peut se développer dans palais mou, gorge, Tube auditif, et de là, allez à l'oreille moyenne; à partir des ganglions lymphatiques cervicaux, la nécrose s'étend parfois jusqu'aux tissus du cou. Lorsqu'il est rejeté nécro
les masses de tic forment des ulcères. Les changements généraux dépendent de la gravité de l'intoxication etforme toxique les maladies se manifestent par de la fièvre et une éruption scarlatine caractéristique. L'éruption est petite, rouge vif, couvre tout le corps, à l'exception du triangle nasolabial. L'éruption est basée sur l'inflammation des vaisseaux de la peau. Dans ce cas, l'épiderme subit des changements dystrophiques et exfolie en couches -peeling lamellaire . dans les organes parenchymateux et système nerveux en raison de la toxémie, de graves changements dystrophiques se développent, une hyperplasie de la rate et des ganglions lymphatiques est prononcée.
À forme septique scarlatine, qui est particulièrement prononcée au cours de la 2e semaine de la maladie, l'inflammation dans la région du complexe primaire prend un caractère purulent-nécrotique. Dans ce cas, des complications telles qu'abcès pharyngé, otite moyenne, ostéomyélite de l'os temporal, phlegmon du cou peuvent survenir, parfois avec ulcération des gros vaisseaux et hémorragie fatale. Dans les cas très graves, une forme toxique-septique se développe, caractérisée par une septicémie avec des métastases purulentes dans divers organes.
La deuxième période de scarlatine ne se développe pas toujours, et si elle se développe, alors la 3-5ème semaine. Le début de la deuxième période est une angine catarrhale. Le principal danger de cette période estdéveloppement d'une glomérulonéphrite aiguë , qui entre dans glomérulonéphrite chronique et se termine par un plissement des reins. Dans la deuxième période, une endocardite verruqueuse, une arthrite, une vascularite cutanée et, par conséquent, une éruption cutanée peuvent être observées.
Décès peut survenir à la suite de complications de la maladie, par exemple de l'urémie, avec le développement d'une glomérulonéphrite, alors qu'actuellement en raison de l'utilisation de médicaments efficaces médicaments les patients ne meurent presque jamais directement de la scarlatine.
Infection méningococcique - une maladie infectieuse aiguë caractérisée par des poussées épidémiques. Les enfants de moins de 5 ans sont plus fréquemment touchés.
Épidémiologie.
L'agent causal de la maladie est le méningocoque. L'infection se produit par des gouttelettes en suspension dans l'air. L'agent causal se trouve dans les frottis du nasopharynx et du liquide céphalo-rachidien. Le méningocoque est très instable et meurt rapidement en dehors d'un organisme vivant.
Pathogenèse et anatomie pathologique.
L'infection à méningocoque peut survenir dans plusieurs formes.
- La rhinopharyngite méningococcique est caractérisée par une inflammation catarrhale de la muqueuse avec une hyperémie vasculaire sévère et un œdème pharyngé. Cette forme n'est souvent pas diagnostiquée, mais les patients représentent un danger pour les autres, car ils sont une source d'infection.
- La méningite à méningocoque se développe lorsque le méningocoque pénètre dans la circulation sanguine barrière chesky.
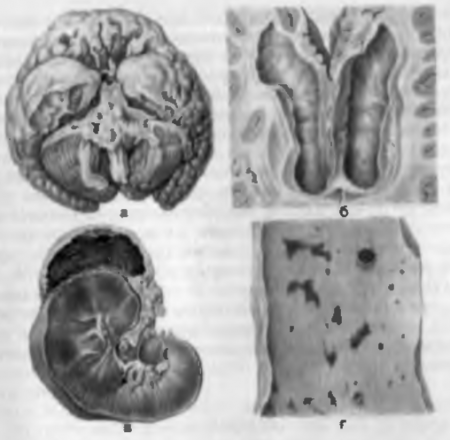
Riz. 86. Infection méningococcique. a - méningite purulente; 6 - expansion des ventricules du cerveau, imprégnation purulente de l'épendyme; c - foyer de nécrose et d'hémorragie dans la glande surrénale; d - hémorragies et nécrose de la peau.
Il se met au soft méninges, et ils développent d'abord une inflammation séreuse, puis purulente, qui au 5-6ème jour se transforme en purulente-fibrineuse. L'exsudat jaune verdâtre est situé principalement sur la surface basale du cerveau. de là, il passe à sa surface convexe et sous la forme d'un "capot" couvre lobes frontaux hémisphères du cerveau (Fig. 86, a). Au microscope, les membranes molles et le tissu cérébral adjacent sont infiltrés de leucocytes, les vaisseaux sont fortement sanguins - en développementméningo-encéphalite. L'inflammation purulente se propage souvent à l'épendyme des ventricules du cerveau (Fig. 86, b). À partir de la 3e semaine de la maladie, l'exsudat purulent-fibrineux se résorbe partiellement et s'organise partiellement. Dans le même temps, les espaces sous-arachnoïdiens, les ouvertures du ventricule IV deviennent envahies, la circulation du liquide céphalo-rachidien est perturbée et une hydrocéphalie se développe (voir Fig. 32).
Décès dans la période aiguë provient d'un œdème et d'un gonflement du cerveau, d'une méningo-encéphalite et, à la fin de la période, d'une cachexie cérébrale associée à une atrophie cérébrale à la suite d'une hydrocéphalie.
Septicémie méningococcique se produit lorsque la réactivité du corps change. Dans ce cas, tous les vaisseaux du lit microcirculatoire sont touchés. Parfois, dans la circulation sanguine, il y a une dégradation intensive des leucocytes contenant des microbes. Les méningocoques et l'histamine libérée entraînent un choc bactérien et une parésie de la microvascularisation. Développementforme de foudre méningococcémie. dans lequel les patients meurent dans un délai de 1-2 jours après le début de la maladie.
Dans d'autres variantes du cours, la septicémie méningococcique se caractérise par une hémorragie démangeaison de la peau, lésions articulaires et choroïdeœil. Une nécrose et une hémorragie se développent dans les glandes surrénales, ce qui entraîne leur insuffisance aiguë(Fig. 86, c). La néphrose nécrotique survient parfois dans les reins. Des hémorragies et des nécroses se développent également dans la peau (Fig. 86, d).
Décèsles patients atteints de cette variante de l'évolution de la maladie proviennent soit d'une insuffisance surrénalienne aiguë, soit d'une urémie associée à une néphrose nécrosante. Avec un long cours de méningococcémie, les patients meurent de méningite purulente et septicopyémie.
ÉTAT SEPTIQUE
État septique - une maladie infectieuse non cyclique qui survient dans des conditions de réactivité altérée du corps lorsque divers micro-organismes et leurs toxines pénètrent du foyer local d'infection dans la circulation sanguine.
Il est important de souligner que cette maladie infectieuse est précisément associée à perturbé, et pas seulement une réactivité altérée de l'organisme. La septicémie n'est pas sujette à tous les schémas caractéristiques des autres infections.
Plusieurs caractéristiques distinguent fondamentalement la septicémie des autres infections.
1ère caractéristique de septicémie - bactériologique - est comme suit:
- il n'y a pas d'agent causal spécifique de la septicémie. C'est souffrirpolyétiologique et peut être causée par presque tous les micro-organismes ou champignons pathogènes, ce qui distingue la septicémie de toutes les autres infections dans lesquelles il existe un agent pathogène spécifique ;
- quel que soit l'agent pathogène qui a causé la septicémie, iltoujours le même piège - tout comme la septicémie,c'est-à-dire que la particularité de l'infection ne laisse pas d'empreinte sur la réponse de l'organisme en cas de septicémie ;
- la septicémie ne substrat morphologique spécifiquequi se produit avec toute autre infection ;
- la septicémie survient souventaprès la guérisonle foyer principal, alors que dans toutes les autres maladies infectieuses, des modifications des organes et des tissus se développent au cours de la maladie et disparaissent après la guérison;
- état septique dépend de maladies préexistanteset apparaît presque toujours dans la dynamique d'une autre maladie infectieuse ou d'un processus inflammatoire local.
La 2ème caractéristique du sepsis est épidémiologique :
- la septicémie, contrairement à d'autres maladies infectieuses, non contagieux;
- la septicémie échouereproduire dans l'expériencecontrairement à d'autres infections;
- quelle que soit la forme de septicémie et la nature de l'agent pathogènela clinique de la maladie est toujours la même.
La 3ème caractéristique du sepsis est immunologique :
- avec septicémie pas d'immunité apparente et donc non évolution cyclique, tandis que toutes les autres infections sont caractérisées par une évolution cyclique claire du processus associé à la formation de l'immunité;
- en raison du manque d'immunité dans la septicémie fortementréparation difficile des tissus endommagés,à propos de quoi la maladie se termine par la mort ou la guérison prend beaucoup de temps;
- après la guérison d'une septicémieil n'y a pas d'immunité.
Toutes ces caractéristiques suggèrent que le développement d'une septicémie nécessiteréactivité particulière du corps, et donc la septicémie est une forme particulière de réponse des macro-organismes àune variété d'agents infectieux.Cette réactivité particulière reflèteallergie particulière et inhabituelleet doncune sorte d'hyperergie, pas observé dans d'autres maladies infectieuses.
Pathogénèse la septicémie n'est pas toujours claire. Il est possible que le corps réponde avec une réactivité particulière non pas au microbe,mais pour les toxinestous les microbes. Et les toxines dépriment rapidementsystème immunitaire.Dans ce cas, une violation de sa réaction à la stimulation antigénique est possible, qui est d'abord retardée en raison d'une panne de la perception d'un signal sur la structure antigénique des toxines, puis elle s'avère insuffisante en raison de la suppression de le système immunitaire lui-même par des toxines avec une intoxication rapidement croissante.
Formes du cours de la septicémie:
- fulminante, dans laquelle la mort survient le premier jour de la maladie ;
- aigu, qui dure jusqu'à 3 jours;
- chronique, qui peut durer des années.
Caractéristiques cliniques et morphologiques.
Les modifications générales de la septicémie consistent en 3 processus morphologiques principaux - inflammatoire, dystrophique et hyperplasique, ce dernier se développant dans les organes de l'immunogénèse. Tous reflètent à la fois une forte intoxication et une sorte de réaction hyperergique qui se développe avec la septicémie.
Changements locaux - est le foyer d'une inflammation purulente. qui est analogue à l'affect primaire qui se produit avec d'autres infections ;
- lymphangite et lymphadénite régionale,généralement purulent;
- thrombophlébite purulente septique,qui, lors de la fusion purulente d'un thrombus, provoque une embolie bactérienne et une thromboembolie avec développement d'abcès et d'infarctus dans les organes internes et, de ce fait, une généralisation hématogène de l'infection ;
- porte d'entrée, où dans la plupart des cas le foyer septique est localisé.
Types de septicémie selon le portail d'entrée :
- septicémie thérapeutique ou parainfectieuse,qui se développe pendant ou après d'autres infections ou maladies non transmissibles ;
- chirurgical ou plaie(y compris postopératoire) septicémie, lorsque la porte d'entrée est une plaie, surtout après le retrait d'un foyer purulent. Ce groupe comprend également un particulierbrûlure septicémie;
- septicémie utérine ou gynécologique,dont la source se trouve dans l'utérus ou dans ses appendices ;
- septicémie ombilicaledans lequel la source de septicémie est localisée dans la région du moignon du cordon ombilical ;
- septicémie amygdalogène,dans lequel le foyer septique est situé dans les amygdales;
- septicémie odontogène,associée à des caries dentaires, surtout compliquées de phlegmon ;
- septicémie otogène,résultant d'une otite moyenne purulente aiguë ou chronique;
- septicémie urogène,dans lequel le foyer septique est situé dans les reins ou dans les voies urinaires ;
- septicémie cryptogénique,qui se caractérise par la clinique et la morphologie du sepsis, mais ni sa source ni la porte d'entrée ne sont connues.
Formes cliniques et morphologiques du sepsis.
À selon la gravité et l'originalité des allergies, le rapport des modifications locales et générales, la présence ou l'absence de pus, ainsi que la durée de l'évolution de la maladie, il existe:
- septicémie;
- septicopyémie;
- endocardite bactérienne (septique);
- septicémie chronique.
Septicémie - une forme de septicémie dans laquelle il n'y a pas d'image morphologique spécifique, pas de pus et de métastases purulentes septiques, mais la réaction hyperergique du corps est extrêmement prononcée.
Caractérisé par la foudre ou cours aigu, dans la plupart des cas, les patients meurent en 1 à 3 jours, et c'est en partie pourquoi des changements morphologiques distincts n'ont pas le temps de se développer. Il y a généralement un foyer septiquebien que parfois il ne puisse pas être détecté, puis ils parlent de septicémie cryptogénique.
Anatolie pathologique la septicémie reflète principalement l'intoxication et l'hyperergie les plus fortes et consiste en des troubles microcirculatoires, des réactions d'hypersensibilité immunologique et des modifications dystrophiques. Une hémolyse des érythrocytes est observée, le syndrome hémorragique est généralement prononcé, causé par une vascularite avec nécrose fibrinoïde des parois des vaisseaux, une inflammation interstitielle divers organes, hypotension. L'autopsie de ceux qui sont morts de septicémie révèle souvent DIC. des reins en état de choc avec un cortex ischémique et une moelle hyperémique, des poumons en état de choc avec de multiples hémorragies confluentes, des foyers de nécrose lobulaire et de cholestase sont observés dans le foie et une dégénérescence graisseuse dans les organes parenchymateux.
Septicopyémie - une forme de septicémie, qui est considérée comme une infection généralisée.
Il se caractérise par la présence d'un foyer septique dans la zone de la porte d'entrée sous forme d'inflammation purulente locale, accompagnée d'une lymphangite et d'une lymphadénite purulentes, ainsi que d'une thrombophlébite purulente avec métastase de pus, ce qui provoque la généralisation du processus. (Fig. 87, a, b). Dans le même temps, les microbes ne sont déterminés que dans 1/4 des hémocultures. Le plus souvent, la septicopyémie se développe après un avortement criminel, interventions chirurgicales compliquée de suppuration, dans d'autres maladies caractérisées par la présence d'un foyer purulent. La septicopyémie est également une allergie rare. mais pas aussi prononcé qu'avec la septicémie.
Image clinique principalement en raison de changements associés à des métastases purulentes, avec le développement d'abcès et d'infarctus "septiques" dans divers organes - dans les reins (néphrite purulente embolique), le foie, la moelle osseuse (ostéomyélite purulente), les poumons (crise cardiaque suppurée), etc. Peut développer une polypose aiguë septique-endocardite ulcéreuse avec la présence de pus sur l'endocarde des valves cardiaques. La splénomégalie est caractéristique. à laquelle la masse de la rate atteint 500-600 g.rate septique (Fig. 87, c). Une hyperplasie modérée et une métaplasie myéloïde sévère sont également observées dans les ganglions lymphatiques, et une hyperplasie de la moelle osseuse des os plats et tubulaires se développe.
Complications de la septicémie - empyème pleural, péritonite purulente, paranéphrite purulente. La polypose septique aiguë-endocardite ulcéreuse provoque un syndrome thromboembolique avec le développement de crises cardiaques dans divers organes.
Endocardite septique (bactérienne) - une forme de septicémie, dans laquelle l'appareil valvulaire du cœur sert de porte d'entrée et le foyer septique est localisé sur les cuspides des valves cardiaques.
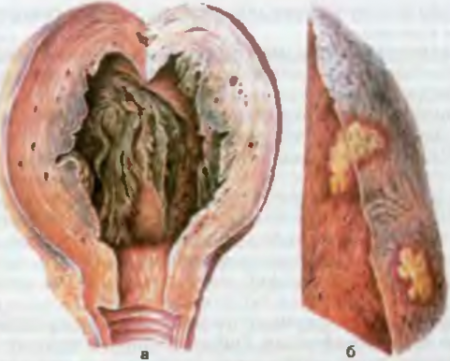
Riz. 87. Septicémie. a - endométrite septique; b - infarctus pulmonaires suppurés septiques.
Dans environ 70 % des cas, cette forme de septicémie est précédée d'une maladie valvulaire rhumatismale et, dans 5 % des cas, le foyer septique primaire est localisé sur des feuillets valvulaires déjà altérés à la suite d'une athérosclérose ou d'autres maladies non rhumatismales. , y compris malformations congénitales cœurs. Cependant, dans 25 % des cas, l'endocardite bactérienne septique se développe sur des valves intactes. Cette forme d'endocardite est appelée maladie de Chernogubov.
Identifier les facteurs de risque d'endocardite bactérienne. Parmi elles, la sensibilisation aux drogues, diverses interventions sur le cœur et les vaisseaux sanguins (cathéters intravasculaires et intracardiaques, valves artificielles, etc.), ainsi que la toxicomanie chronique, la toxicomanie et les intoxication alcoolique. expressivité réaction allergique détermine tout d'abordformes de l'évolution de l'endocardite septique:
- aiguë, actuelle depuis environ 2 semaines et rare ;
- subaiguë, qui peut durer jusqu'à 3 mois et est beaucoup plus fréquente que la forme aiguë ;
- chronique, durant des mois ou des années. Cette forme est souvent appeléeendocardite septique prolongée, aussi bien que septicémie à lentilles ;c'est la forme prédominante d'endocardite septique.
Pathogenèse et morphogenèse.
La localisation des lésions valvulaires dans l'endocardite septique bactérienne est assez caractéristique et diffère généralement de la cardiopathie rhumatismale. Dans 40% des cas, il est atteint la valve mitrale, dans 30% - aortique, dans 20% des cas la valve tricuspide souffre, et dans 10% il existe une lésion combinée des valves aortique et mitrale.
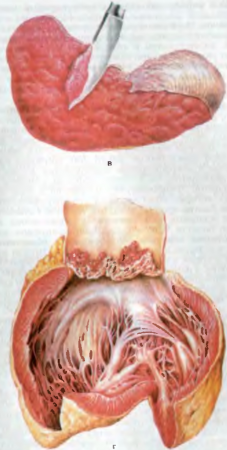
Riz. 87. Suite. c - rate septique, grattage abondant de la pulpe; d - polypose-endocardite ulcéreuse la valve aortique avec endocardite septique bactérienne.
Les mécanismes de développement du processus sont associés à la formation de complexes immuns circulants à partir des antigènes des agents pathogènes, des anticorps dirigés contre eux et du complément. Leur circulation provoque le développement de réactions d'hypersensibilité avec une morphologie assez caractéristique sous la formetétradesdommages - endocardite valvulaire, inflammation vasculaire, dommages aux reins et à la rate, auxquels s'ajoutent des modifications causées par le syndrome thromboembolique.
anatomie pathologique endocardite septique bactérienne, ainsi que avec d'autres infections, il s'agit d'infections locales et générales leurs changements. Des changements locaux se développent dans le foyer septique, c'est-à-dire sur les feuillets des valves cardiaques. Des colonies microbiennes sont observées ici et des foyers de nécrose apparaissent, qui s'ulcèrent rapidement, une infiltration lymphohistiocytaire et macrophage se produit autour d'eux, mais sans leucocytes neutrophiles. Des superpositions thrombotiques massives sous forme de polypes (Fig. 87, d) se forment sur les défauts valvulaires ulcéreux, qui s'effritent facilement, se calcifient souvent et s'organisent rapidement, ce qui aggrave les modifications valvulaires existantes ou conduit à la formation de malformations cardiaques dans la maladie de Chernogubov. Les défauts ulcératifs progressifs des feuillets valvulaires s'accompagnent de la formation de leurs anévrismes et souvent d'une perforation des feuillets. Parfois, il y a un détachement du feuillet valvulaire avec le développement d'une insuffisance cardiaque aiguë. Les superpositions thrombotiques sur les valves cardiaques sont à l'origine du développement du syndrome thromboembolique. Dans le même temps, des crises cardiaques se forment dans différents organes, cependant, malgré la présence d'une infection pyogénique dans les thromboemboles, ces crises cardiaques ne suppurent pas.
Les changements généraux sont dans la défaite du système vasculaire, principalement le lit microcirculatoire, se caractérisent par le développement d'une vascularite et syndrome hémorragique- multiples hémorragies pétéchiales de la peau et tissu sous-cutané. dans les muqueuses et membranes séreuses, dans la conjonctive de l'œil. Le complexe immun se développe dans les reins glomérulonéphrite diffuse, souvent associés à des infarctus rénaux et à des cicatrices consécutives. La rate est fortement agrandie, sa capsule est tendue, lorsqu'elle est coupée, la pulpe est de couleur cramoisie, donne un grattage abondant (rate septique), on y trouve souvent des crises cardiaques et des cicatrices. Les complexes immuns circulants se déposent souvent sur les membranes synoviales, contribuant au développement de l'arthrite. caractéristique les endocardites septiques sont également un épaississement des phalanges unguéales des doigts -"Pilons ".Une dégénérescence graisseuse et protéique se développe dans les organes parenchymateux.
Une endocardite septique prolongée doit être envisagée chroniosepsie, bien qu'il existe un point de vue selon lequel la chroniosepsie est la soi-disantfièvre purulente-résorptive, qui se caractérise par la présence d'un foyer purulent non cicatrisant. Cependant, à l'heure actuelle, la plupart des experts pensent qu'il s'agit d'une maladie différente, bien que similaire à la septicémie chronique.
Si vous trouvez une erreur, mettez en surbrillance un morceau de texte et cliquez sur Ctrl+Entrée.
text_fields
text_fields
arrow_upward
EP Shuvalova
La classification des maladies infectieuses est la partie la plus importante de la doctrine des infections, qui détermine en grande partie idées générales sur les orientations et les mesures de lutte contre un vaste groupe de pathologies humaines - les maladies infectieuses. De nombreuses classifications des maladies infectieuses basées sur divers principes ont été proposées.
Classification des maladies infectieuses selon le mécanisme de transmission des agents pathogènes
text_fields
text_fields
arrow_upward
Classification des maladies infectieuses en fonction du mécanisme de transmission de l'agent pathogène et de sa localisation dans l'organisme hôte (L.V. Gromashevsky).
Pour pratique clinique le plus pratique était et reste classification des maladies infectieuses par L.V. Gromashevsky(1941). Sa création est un événement exceptionnel dans la science nationale et mondiale, dans lequel l'auteur a pu généraliser théoriquement les réalisations de l'épidémiologie et de l'infectiologie, pathologie générale et nosologie.
Les critères de classification de L.V. Gromashevsky sont le mécanisme de transmission de l'agent pathogène et sa localisation dans l'organisme hôte(qui résonne avec succès avec la pathogenèse et, par conséquent, image clinique maladies).
Selon le mécanisme de transmission de l'agent pathogène et sa localisation dans l'organisme hôte, les maladies infectieuses peuvent être divisées en 4 groupes :
1) infections intestinales (avec un mécanisme de transmission fécale-orale);
2) les infections respiratoires (avec un mécanisme de transmission par aérosol) ;
3) infections transmissibles par le sang ou transmissibles (avec un mécanisme de transmission transmissible utilisant des vecteurs arthropodes);
4) infections du tégument externe (avec un mécanisme de transmission par contact).
Cette division des infections est presque idéale pour les anthroponoses. Cependant, en ce qui concerne les zoonoses et les sapronoses, la classification de L.V. Gromashevsky perd son impeccabilité du point de vue du principe qui la sous-tend. Pour les zoonoses, en règle générale, plusieurs mécanismes de transmission sont caractéristiques et il n'est pas toujours facile de distinguer le principal. La même chose est observée dans certaines anthroponoses, par exemple dans les hépatites virales. La localisation des agents pathogènes des zoonoses peut être multiple. Les sapronoses peuvent généralement ne pas avoir de mécanisme naturel de transmission de l'agent pathogène.
Classement par principe étiologique
text_fields
text_fields
arrow_upward
Les maladies infectieuses peuvent être classées en
- viral,
- mycoplasme (mycoplasmose),
- chlamydia (chlamydia)
- rickettsie (rickettsiose),
- bactérienne (bactériose),
- infections à spirochètes (spirochétose).
- Les maladies causées par des champignons sont appelées mycoses,
- protozoaires ou protozoonoses.
La base écologique classification, ce qui est particulièrement important d'un point de vue pratique lors de la planification et de la mise en œuvre de mesures anti-épidémiques, le principe d'un habitat principal spécifique pour l'agent pathogène, sans lequel il ne peut pas exister (se soutenir) en tant qu'espèce biologique, est posé.
Il existe trois habitats principaux pour les agents pathogènes humains(ce sont aussi des réservoirs de pathogènes) :
1) le corps humain (population de personnes);
2) l'organisme des animaux ;
3) environnement abiotique (non vivant) - sol, plans d'eau, certaines plantes, etc.
En conséquence, toutes les infections peuvent être divisées en trois groupes :
1) anthroponoses (IRA, fièvre typhoïde, rougeole, diphtérie) ;
2) zoonoses (salmonellose, rage, encéphalite à tiques) ;
3) les sapronoses (légionellose, mélioïdose, choléra, infection NAG, clostridiose).
Les experts FAO/OMS (1969) recommandent de distinguer également dans le cadre des sapronoses les saprozoonoses dont les pathogènes ont deux habitats, le corps animal et le milieu extérieur, et dont l'évolution périodique assure le fonctionnement normal de ces pathogènes en tant que espèces biologiques. Certains auteurs préfèrent appeler les saprozoonoses des sapronoses zoophiles. Ce groupe d'infections comprend actuellement anthrax, Pseudomonas aeruginosa, leptospirose, yersiniose, pseudotuberculose, listériose, etc.
Classifications écologiques et épidémiologiques des zoonoses
text_fields
text_fields
arrow_upward
Actuellement pour les zoonoses ont proposé leurs propres classifications écologiques et épidémiologiques, en particulier, le plus acceptable pour les cliniciens (lors de la collecte d'un historique épidémiologique en premier lieu) :
1) maladies des animaux domestiques (d'élevage, à fourrure, gardés à la maison) et synanthropes (rongeurs);
2) maladies des animaux sauvages (foyer naturel).
Dans la classification de L.V. Gromashevsky, il n'y a pas non plus d'indication de la présence chez certains agents pathogènes d'anthroposes et de zoonoses, ainsi que de mécanismes horizontaux de transmission du mécanisme vertical (de la mère au fœtus). Le créateur de la classification a interprété ce mécanisme comme "transmissible sans porteur spécifique".
Ainsi, la classification de L.V. Gromashevsky n'accueille plus toutes les nouvelles réalisations de l'épidémiologie, la doctrine de la pathogenèse des infections et l'infectologie en général. Cependant, il présente des avantages durables et reste «l'outil» pédagogique le plus pratique avec lequel il devient possible de former une pensée associative chez un médecin, en particulier un jeune qui commence tout juste à étudier la pathologie infectieuse.
Les maladies infectieuses constituent le groupe de maladies le plus étendu. Des milliers d'agents pathogènes qui pénètrent dans le corps humain de diverses manières provoquent symptômes cliniques infections. Dans cet article, nous allons essayer de rationaliser la diversité du monde infectieux.
Qui est à l'origine de l'infection ?
Il est préférable de commencer la classification des maladies infectieuses par l'agent causal de la maladie. Selon l'étiologie, il existe :
- infections virales;
- infections bactériennes;
- infections à chlamydia;
- infections à mycoplasmes;
- infections à rickettsies;
- infections à spirochètes;
- mycoses;
- infections protozoaires;
- infections aux helminthes.
Les virus sont un groupe diversifié Agents infectieux. Ils peuvent déclencher de graves épidémies (grippe, Ebola), provoquer rhumes(rhinovirus, adénovirus) et même donner lieu à un processus tumoral.
Le virus de l'hépatite a des propriétés oncogènes - il provoque le cancer du foie. En outre, certains types de papillomavirus peuvent provoquer une oncologie. Pénétrant dans les organes génitaux féminins, ils initient l'apparition d'un carcinome cervical.
Les bactéries sont connues depuis très longtemps. Certains membres de cette famille coexistent en toute sécurité avec les humains, habitant leurs intestins, leur peau et d'autres organes. Mais il y a aussi espèces dangereuses ces microbes. Infections bactériennes variés dans leur localisation et la gravité de l'évolution. Ceux-ci inclus:
- criminel;
- érésipèle;
- angine;
- méningite;
- scarlatine;
- coqueluche;
- choléra;
- peste et autres.
La chlamydia appartient au règne bactérien. Mais leur mode de vie est très différent des autres représentants de ce domaine. Cette famille est capable de former des formes en L résistantes aux médicaments antibactériens. La chlamydia provoque une inflammation système génito-urinaire, pneumonie, trachome et lymphogranulomatose inguinale.
La rickettsie, contrairement aux autres bactéries, peut avoir plusieurs formes à la fois. Il existe des espèces filamenteuses, sphériques et en forme de bâtonnet de ces bactéries. Les rickettsies sont les agents responsables d'infections sévères (typhus, fièvre des Rocheuses, rickettsiose transmise par les tiques).
Les spirochètes sont des bactéries mobiles en spirale. Les spirochètes provoquent la syphilis, la leptospirose, la fièvre récurrente. cavité buccale humain, faisant partie de la flore normale.
La mycose est un type de maladie infectieuse causée par des champignons. Il y a différentes sortes mycoses : onychomycose, candidose, lichen, microsporie, dermatophytose.
Où se situe l'infection ?
Vous pouvez classer les infections selon la localisation des maladies infectieuses :
- les infections intestinales affectent tube digestif. Ceux-ci comprennent la salmonellose, la dysenterie, le rotavirus, la giardiase et d'autres maladies. L'agent infectieux pénètre dans l'organisme par la bouche, est excrété dans environnement avec des matières fécales ;
- les infections respiratoires se propagent principalement par voie aérienne. Pénétration Agents infectieux dans l'épithélium des voies respiratoires est le début du processus pathologique. Les infections respiratoires comprennent la grippe, le parainfluenza, le rhinovirus, l'adénovirus;
- les infections externes ont une voie de transmission par contact. étonner peau, muqueuses. Il s'agit notamment de la gale, de la microsporie, de toutes les infections sexuelles, des mycoses ;
- les infections du sang sont transmises par le sang. Au départ, les cellules sanguines sont touchées, puis l'infection se propage dans tout le corps. Ces infections sont divisées en transmissibles et non transmissibles. Les transmissibles sont transportés par les insectes. Les maladies infectieuses non transmissibles comprennent le SIDA, l'hépatite B, C.
Le paludisme est transmis par les moustiques, l'encéphalite à tiques et la borréliose sont transmises par les tiques et la peste est transmise par les puces. Ce sont les maladies à transmission vectorielle les plus courantes.
ordre dans les virus
Le groupe d'infections le plus courant est celui des virus. Voici un classement infections virales selon la voie d'infection prédominante.
| Voie de transmission | famille de virus |
| Aéroporté | Virus de la grippe, virus ARVI, virus d'Epstein-Barr, certains entérovirus |
| féco-oral | Hépatite A, E, Entérovirus |
| Contact | Virus herpes simplex molluscum contagiosum, Papillomavirus |
| Transplacentaire (de la mère au fœtus) | VIH, cytomégalovirus, hépatite B, C, virus de l'herpès |
| Transmissible (via les piqûres d'insectes) | , Denguey, autres fièvres hémorragiques |
| Injectable (par le sang) | SIDA, hépatite B, C et autres |
Ce tableau reflète la variété des modes de transmission du virus.
Si presque tout le monde connaît la grippe et le SRAS, le virus d'Epstein-Barr est inconnu du profane. Ce virus provoque la mononucléose ou "maladie du baiser". L'évolution de ces maladies infectieuses s'accompagne d'un mal de gorge viral, d'une hypertrophie des ganglions lymphatiques et d'une hypertrophie du foie.
Les virus de l'hépatite orale sont une "maladie typique des mains non lavées". Son évolution est sévère, elle s'accompagne souvent d'ictère.
Les infections de contact se transmettent par contact étroit de la peau et des muqueuses. Molluscum contagiosum provoque un virus semblable à la variole. La maladie affecte la peau. De petites bulles apparaissent dans lesquelles le virus se multiplie. Le papillomavirus est raison principale verrues. De plus, les virus de cette famille provoquent la formation de petits papillomes et l'oncologie du col de l'utérus.
Par voie transplacentaire (à travers le placenta jusqu'au fœtus), de nombreux maladies dangereuses. L'herpès et le cytomégalovirus causent de graves dommages à l'enfant à naître et peuvent entraîner la mort intra-utérine du fœtus. Le SIDA et l'hépatite ont également ce mode de transmission, la probabilité d'une telle infection est de 10 à 30%.
Les fièvres hémorragiques véhiculées par les insectes sont courantes dans les pays chauds. Ils ont très cours sévère, les issues fatales ne sont pas rares.
De nombreuses maladies infectieuses sont transmises par le sang. Ils sont fréquents chez les consommateurs de drogues injectables.
La classification des infections est une entreprise complexe. Il arrive que différents agents pathogènes provoquent des maladies avec des signes cliniques. C'est pourquoi les maladies infectieuses sont si difficiles à diagnostiquer.




