Sprednja ishemična optična nevropatija. Sprednja ishemična nevropatija.
Ishemične nevropatije so polietiološke bolezni.
Obstajajo trije glavni patogenetski dejavniki: motnje splošne hemodinamike, lokalne spremembe v stenah krvnih žil ter koagulacijske in lipoproteinske spremembe v krvi.
Prvi dejavnik je običajno posledica hipertenzije, hipotenzije, ateroskleroze, sladkorne bolezni, okluzivnih bolezni velikih žil, krvnih bolezni.
Svedri za papile so verjetno več kot le oftalmoskopska zanimivost: po eni strani lahko povzročijo pravi papilarni edem, še posebej, če so globoki, odpraviti pa ga lahko le nevroradiološka študija. organska lezija in priložnost resni zapleti, ki je verjetno podcenjen, ga naredi za patološki element sile ozadja. Nazadnje, ko pride do mrežnične ali ciliarne vaskularne nesreče v odsotnosti žilni faktor tveganje in vnetni vzrok kadar sprememba, zlasti fascikularna, vidnega polja ne dokaže svoje etiologije, je treba iskati papilarne vaje.Za ustrezne preiskave je v prvi vrsti računalniška tomografija.
Od lokalnih sprememb sta najpomembnejši vaskularna ateromatoza in vaskularne endotelne motnje. Vse našteto narekuje potrebo po patogenetskem zdravljenju.
Sprednja ishemična nevropatija
Spredaj ishemična nevropatija(PIN) - akutna motnja cirkulacija v intrabulbarnem vidnem živcu. Bolezen ima polietiološko naravo, saj je očesni simptom različnih sistemske bolezni.
Možgani optičnega živca: pristop računalniške tomografije visoke ločljivosti. Kloroidna neovaskularna membrana, povezana z možgani glave vidnega živca pri otroku. Ishemična optična nevropatija, povezana z optično motnjo.
Posteriorne ciliarne arterije so glavni vir vaskularizacije glave optičnega živca. Hortonova bolezen ali gigantocelični arteritis je najbolj znan, vendar ne najpogostejši vzrok; To zahteva nujno diagnozo in zdravljenje. Pacient ima enostransko, hudo in nebolečo ostrino vida, pogosto zaznavno zjutraj, ko se zbudi.
Pri 1/3 bolnikov je vzrok PIN hipertonična bolezen, 18-20% - generalizirana ateroskleroza (kardiovaskularne, cerebralne spremembe, ateroskleroza žil, ki oskrbujejo vidni živec in mrežnico); pri približno 5 % bolnikov je lahko vzrok PIN diabetes, sistemska hipotenzija, revmatizem, temporalni arteritis. Redko je etiologija > PIN povezana s krvnimi boleznimi ( kronična levkemija), endokrine patologije(tirotoksikoza), s kirurški posegi(zapleti po anesteziji ali ekstrakciji sive mrene).
Pred nekaterimi epizodami bežnih amaroisov je bila ta epizoda. Horizontalna meja izpada vidnega polja v korist vaskularne lezije glave vidnega živca. Najpogosteje ima bled videz in se zato razlikuje od papilarnega edema intrakranialne hipertenzije.
Anteriorna ishemična optična nevropatija je posledica akutne ishemije glave vidnega živca zaradi okluzije posteriornih ciliarnih arterij. Najpogostejši vzrok je arterioskleroza. A. 41, močno kadil, je pokazal neboleč padec ostrine levega vida. Oftalmološki pregled je na levi pokazal Markus-Gannov znak. Doppler ultrazvočni postopek supraaortna debla so pokazala parietalno zadebelitev osi karotidna arterija.
Starost bolnikov z injicirajočimi drogami je od 30 do 85 let. Menijo, da so v patogenezi PIN motnje krvnega obtoka v žilah sprednje tretjine vidnega živca najpomembnejše, kar je posledica posebnosti njegove anatomije, saj je na tem mestu vidni živec. najmanjši premer (približno 1,5-1,6 mm), njegovo prehrano pa zagotavljajo le ponavljajoče se veje iz mrežnice in majhne arteriole iz žilnica in zadnje ciliarne arterije.
Bolnik je ostal nepokreten pod antiagregacijskimi sredstvi in statini. M., stara 58 let, ki trpi zaradi debelosti, sladkorne bolezni in dislipidemije, je nenadoma ugotovila zmanjšanje neboleče ostrine vida na desnem očesu. Nevrološki in fizični pregled je bil brez nepravilnosti. Biološka preiskava ni pokazala bioloških vnetni sindrom. Vse izvedene študije so bile negativne.
Na istem očesu so recidivi redki; Prizadetost kontralateralnega očesa se pojavi pri približno 20% bolnikov. 60 % bolnikov ima vsaj enega ali več vaskularnih dejavnikov tveganja. Pacienta ustrezno obravnavati in preprečiti trajno izguba vida potreben je celovit pregled.
Pogosteje je bolezen enostranska, vendar pri 1/3 bolnikov lahko prizadeneta obe očesi. Drugo oko je možno poškodovati čez nekaj časa (od nekaj dni do nekaj let), v povprečju po 2-5 letih. Pogoste kombinacije IDU z drugimi žilne lezije: okluzija CAC, posteriorna ishemična nevropatija itd.
Akutna anteriorna ishemična optična nevropatija je pogost vzrok zmanjšana ostrina vida pri starejših zaradi okluzije posteriornih ciliarnih arterij. Etiologije, ki jih je treba raziskati, so arterioskleroza in Hortonova bolezen. Pri mladem osebku obstajajo redkejši vzroki, kot so vrtanje papile.
26-letni moški ima optični nevritis desnega očesa. Velikodušno primanjkuje aferenta brez bolečine, da bi mobiliziral globus. V zadnjem delu očesa je velik difuzni papulozni edem. Kinetično vidno polje prikazuje zožitev izopterja, če izključimo slepo pego. Najprej se pojavi vnetna optična nevropatija, ki vodi do izvedbe etiološke ocene. Pregled možganov je pokazal redne enostranske papilarne kalcifikacije. Ultrazvočno oko najde hiperehogeno sliko s senčnim stožcem, ki potrjuje diagnozo globokih papilnih svedrov.
Zelo pomembno za razvoj PIN je neravnovesje med intravaskularnim in intraokularni tlak. Z določenim padcem perfuzijskega tlaka v sistemu posteriornih ciliarnih arterij nastane najprej delna, nato pa izrazita ishemija prelaminarnega, laminarnega in retrolaminarnega dela vidnega živca.
Običajno je za injicirajoče droge značilen akuten pojav bolezni po spanju, dvigovanju težkih stvari in hipotenziji. S popolno poškodbo optičnega živca se ostrina vida zmanjša na stotinke ali celo slepoto, z delno poškodbo opazimo značilne klinaste skotome (slika 63). To je posledica sektorske narave oskrbe optičnega živca s krvjo. Občasno se lahko klinaste izbokline združijo in tvorijo kvadratno ali polkrožno izboklino (hemianopsija; slika 64). Pogosteje je izguba lokalizirana v spodnji polovici vidnega polja, lahko pa jo opazimo v nosni ali temporalni polovici vidnega polja, v Bjerrumovi coni ali pa nastane koncentrična zožitev vidnega polja.
Negativna ocena in slikanje vodita do diagnoze akutne anteriorne ishemične optične nevropatije, ne arteritične na papilarnih druzah. Pri mladem subjektu papilarni edem pogosto povzroči vnetno optično nevropatijo. Vendar ni specifičnih znakov razlikovanja papilarnega edema od vnetne optične nevropatije do akutne anteriorne ishemične optične nevropatije na globokih mišicah diska papile, redek vzrok zmanjšanje ostrine vida pri mladem subjektu brez srčno-žilnega dejavnika tveganja.
V tem primeru nam je slikanje omogočilo postavitev diagnoze. Naša predstavitev potrjuje pomembnost vizualizacije glave optičnega živca pred papilarnim edemom: prisotnost papilarnih bradavic je dejavnik, ki prispeva k nearterijski akutni anteriorni ishemični optični nevropatiji pri mladem subjektu po odpravi diferencialnih diagnoz.
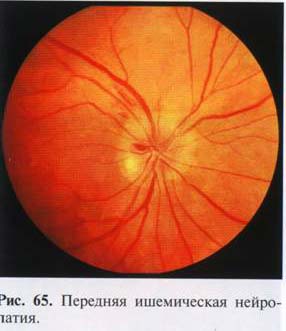
Pri oftalmoskopiji je viden bled edematozen optični disk, vene so široke, temne, zavite. Na disku ali v peripapilarnem območju opazimo majhne krvavitve. Opaženi so prominenca diska in krvavitve vzdolž majhnih ven (slika 65). pri hud potek hemoragične manifestacije so manj izrazite in na površini optičnega diska opazimo eksudat. Trajanje akutno obdobje 4-6 tednov, nato se edem zmanjša, krvavitve izginejo in pride do atrofije vidnega živca. različne stopnje izraznost.
Retrobulbarna optična nevropatija
Optična nevropatija je poškodba vidnega živca. Ločimo retrobulbarne oblike, anteriorne ishemične optike ter toksične in hrustančne oblike. Za retrobulbarno optično nevropatijo je značilno vnetje vidnega živca, ki povzroči delno ali popolno izgubo vida. Multipla skleroza je eden glavnih vzrokov za to stanje. 50% bolnikov z rakom prostate z retrobulbarno optično nevropatijo med boleznijo.
Nalezljive bolezni, kot so sifilis, herpes zoster ali borelioza, lahko povzročijo tudi retrobulbarno optično nevropatijo. To se kaže kot zmanjšanje ostrine vida, omejeno na eno oko, ki ga spremlja periorbitalna bolečina, ki se poslabša z mobilizacijo oči. Med kliničnim pregledom se zmanjša neposredni fotomotorični refleks in ostrina vida. Gre predvsem za mlade od 18 do 45 let, med katerimi prevladujejo ženske. Po zdravljenju se vid v večini primerov vrne v normalno stanje.
Redko skupaj z ostra slika Opazimo PIN spremembe v sprednjem delu očesa (descemetitis, precipitati na roženici, izliv v sprednjem prekatu, sektorska atrofija šarenice itd.), kar interpretiramo kot ishemijo sprednjega segmenta očesa ali ishemično okulopatijo. .
Diagnoza akutnega PIN je precej zapletena in temelji na celoviti oceni splošno stanje bolnik, anamnestični podatki, izvidi oftalmoskopije, perimetrije, fluoresceinske angiografije. Pomembni so rezultati dopplerografije velikih žil (karotidne arterije, vertebralne arterije).
Vendar pa je pri nekaterih bolnikih vidna okvara stabilizirana. Anteriorna ishemična optična nevropatija je posledica ishemije glave optičnega živca. Ishemija je posledica okluzije posteriornih ciliarnih arterij. Povzroča jo arterioskleroza z okluzijo posteriorne ciliarne arterije. Primarna ishemična optična nevropatija je tudi eden od zapletov Hortonove bolezni.
Toksična in celična optična nevropatija
Toksična in pomanjkljiva optična nevropatija zaradi absorpcije strupene snovi ali podhranjenost. V industrializiranih državah je precej redka in je običajno povezana z zdravili, zlasti v zvezi z zlorabo alkohola in tobaka. V državah v razvoju je to največkrat povezano s podhranjenostjo. Zanj je značilna dvostranska, neboleča, simetrična, postopna in progresivna izguba vida. Prvi znak, ki opozori bolnike, je sprememba barvnega vida.
Anteriorna ishemična nevropatija je nenaden pojav akutnih motenj krvnega obtoka v žilah, ki oskrbujejo sprednjo tretjino vidnega živca.
To je zelo huda bolezen, najpogostejši v starosti 40-60 let, kar lahko privede do občutnega zmanjšanja vida in celo slepote.
Zdravljenje se razlikuje glede na vzrok. Optični živec je senzorični živec, ki zagotavlja asimilacijo in integracijo vizualne percepcije. Kot vsi kranialni živci pri ljudeh je tudi vidni živec gladek živec. Vsak vidni živec izvira iz ganglijskih celic mrežnice.
Dlake iz ganglijskih celic nosne in temporalne mrežnice se združijo in zapustijo zrklo tvorita dva vidna živca. Vsak vidni živec poteka skozi optični foramen sfenoidne kosti in se razteza navznoter in nazaj od lobanje. Dva živca se srečata spredaj in nad hipofizo, da tvorita optično kiazmo. Na tem nivoju se križajo vlakna iz nosne mrežnice, vlakna temporalne mrežnice pa se nadaljujejo po isti poti in tvorijo dve optični poti.
Vzroki anteriorne ishemične nevropatije
Vzroki za razvoj anteriorne ishemične nevropatije so različne sistemske bolezni, povzročanje škode krvne žile. Najprej to arterijska hipertenzija in ateroskleroza, pa tudi diabetes mellitus, revmatizem, temporalni arteritis, krvne bolezni in nekatera druga manj pogosta stanja.
Optični trakti se nadaljujejo nazaj, preden se končajo v obliki sinaps v lateralnem genikulatem telesu talamusa. Bistvena vloga vidnega živca je prenos informacij, ki jih zazna mrežnica, v možgane. Informacije najprej obdela talamus, nato pa se prenesejo v možgansko skorjo.
Ustrezajo vsem patologijam, ki prizadenejo vidni živec. Njihov izvor je lahko infekcijski, neoplastični ali genetski. Ta bolezen je povzročena visok krvni pritisk znotraj očesa, kar lahko poškoduje vidni živec. Glavkom lahko vpliva na vid in v najhujših primerih povzroči trajno slepoto.
Glede na dejstvo, da žilne spremembe so praviloma v telesu simetrične, nato pa zelo pogosto kmalu po nastanku anteriorne ishemične nevropatije na enem očesu, v 30% primerov pa je lahko prizadeto tudi sogledočesa. V povprečju se to zgodi v 2-4 letih.
simptomi
Manifestacije anteriorne ishemične nevropatije se odkrijejo nenadoma. Zelo pogosto zjutraj po prebujanju, dvigovanju uteži ali vroči kopeli.
Ta optična nevropatija je povezana z vnetjem vidnega živca, katerega vzroki so različni. V najhujših primerih lahko to povzroči delno ali popolno izgubo vida. Ta bolezen je avtoimunska bolezen osrednji živčni sistem, povzroča vnetne reakcije. Imunski sistem napade mielin, ovojnico, ki obdaja živčna vlakna, vključno z vidnim živcem. Simptomi vključujejo bolečino v očesu in rdečico ter zmanjšan vid. . Nekatera stanja lahko povzročijo stiskanje vidnega živca in poslabšajo vid.
Močno zmanjšana ostrina vida, stopnja zmanjšanja ostrine vida pa je odvisna od resnosti motenj krvnega obtoka v vidnem živcu.
Vedno s to boleznijo trpi periferni vid, saj so živčna vlakna optičnega živca poškodovana. Hkrati kršitve periferni vid precej raznolika, pogosto pride do sektorske izgube v spodnji polovici perifernega vida. Lahko pride do izgube polovice vidnega polja s strani nosu ali templja in pojava posameznih napak v vidnem polju, to je goveda.
Ta pojav je še posebej opazen v nekaterih primerih anevrizme oftalmične arterije ali supraklinoidne karotidne arterije. Glede na ugotovljeno patologijo se lahko predpišejo nekatere farmakološke metode, na primer kapljice za oko.
Glede na ugotovljeno patologijo se lahko predpišejo nekatera zdravila, na primer kortikosteroidi ali zaviralci beta. V najhujših primerih se lahko izvede operacija. Med oftalmološkim pregledom se sistematično pregleduje delovanje zenic.
Diagnostika
Pri anteriorni ishemični nevropatiji se določi ostrina vida, ki se morda ne zmanjša za zgodnje faze bolezni, ko živčna vlakna, ki prihajajo iz osrednjega predela mrežnice, še niso prizadeta ali pa se znatno zmanjšajo do stopnje zaznavanja svetlobe.
Pri pregledu perifernega vida se odkrijejo različne okvare glede na poškodovana področja vidnega živca.
Opravljenih je veliko raziskav o zdravljenju bolnikov s slepoto. Nekateri sistemi, kot sta bionično oko ali umetna mrežnica, so že pokazali svojo učinkovitost in so nekaterim bolnikom delno povrnili vid. Ti sistemi zajamejo žareča sporočila in jih posredujejo možganom preko vidnega živca. Na tej točki študije mora biti pacientov vidni živec nepoškodovan, da se omogoči prenos informacij v možgane.
Kaj morate upoštevati pred uporabo?
Če imate bolezen srca in se zdravite z zdravili, ki vsebujejo nitrate ali snovi, ki sproščajo dušikov oksid, pod nobenim pogojem ne smete jemati sildenafila. če ste pred kratkim doživeli možgansko kap, srčni napad ali če imate hudo bolezen jeter ali nizek krvni tlak.
Dodatne metode, kot je kritična frekvenca fuzije utripanja, prav tako kažejo na zmanjšanje delovanja optičnega živca.
Pri pregledu fundusa se določi edem glave optičnega živca, povečan je, njegove meje so nejasne. Arterije mrežnice so zožene, vene pa so, nasprotno, razširjene in polne. Lahko pride do krvavitev na površini optičnega diska ali sosednje mrežnice.
Zdravljenje
Zdravljenje je treba začeti čim prej in vedno v bolnišničnem okolju. Kot pri vseh akutnih žilnih obolenjih, pa naj bo to miokardni infarkt ali možganska kap, tudi tukaj šteje ura.
Uporabljajo se zdravila za izboljšanje krvnega obtoka, vazodilatatorji, dekongestivi. Predpisano je zdravljenje sistemskih bolezni, popravljena raven arterijskega tlaka.
Na žalost bolniki z akutno žilne bolezni pogosto prepozno za prijavo zdravstvena oskrba brez pripisovanja resnega pomena njihovemu stanju, kar vpliva na slabo prognozo bolezni.
Če se prekrvavitev optičnega živca ne obnovi v bližnji prihodnosti od začetka bolezni, potem nekaj mesecev kasneje pride do atrofije živčnih vlaken z vztrajnim zmanjšanjem vidnih funkcij. Razvije se tako imenovana atrofija vidnega živca.




