यूरोलिथियासिस वंशानुगत है। मूत्र प्रवाह का अचानक रुकावट। पत्थरों के विनाश के लिए खनिज पानी।
यूरोलिथियासिस रोग (दुसरे नाम: यूरोलिथियासिस, नेफ्रोलिथियासिस, नेफ्रोलिथियासिस रोग) लगभग 12 प्रतिशत पुरुषों और 70 वर्ष की आयु की 5 प्रतिशत महिलाओं में होता है। सौभाग्य से, यूरोलिथियासिस के अधिकांश मामले उपचार के लिए अच्छी प्रतिक्रिया देते हैं। इसके अलावा, प्रत्येक रोगी के लिए उपलब्ध इस बीमारी की पुनरावृत्ति को रोकने के उपाय हैं।
जब पत्थर मूत्राशयतथा नीचे के भागप्रभावित व्यक्ति का मूत्रवाहिनी। यह पेशाब की प्रक्रिया में अचानक रुकावट की विशेषता है, जिसकी बहाली शरीर की सूजन की स्थिति में बदलाव के बाद ही संभव है। मूत्र पथ. जल्दी पेशाब आना"पोजिंग।" . एक नियम के रूप में, यह मूत्र पथ के कम स्वर के कारण होता है।
इस बीमारी को सहना बहुत मुश्किल है, गर्भवती महिलाओं में यूरोलिथियासिस के लक्षण अधिक स्पष्ट और लगातार होते हैं। इसके अलावा, मूत्र पथ के संक्रमण के बार-बार पालन से स्थिति बढ़ जाती है, जो अक्सर होता है सहज रुकावटगर्भावस्था।
यूरोलिथियासिस: लक्षण, निदान और उपचार
यूरोलिथियासिस के कारण (गुर्दे की पथरी कैसे बनती है)
गुर्दे में पथरी (कैल्कुली) की घटना मूत्र में कैल्शियम, ऑक्सालिक एसिड यौगिकों (ऑक्सालेट्स), सिस्टीन और यूरिक एसिड के बढ़े हुए और सामान्य स्तर दोनों के साथ हो सकती है। ये सभी पदार्थ क्रिस्टल का निर्माण करते हैं जो गुर्दे की संरचनाओं में स्थिर होते हैं और धीरे-धीरे आकार में बढ़ जाते हैं, जिससे पथरी बन जाती है।
मूत्र पथरी का निदान और उपचार
प्रत्येक में रोग के विकास के कारण अलग मामलाकई वर्षों तक एक व्यक्ति के पत्थर खुद को व्यक्त नहीं कर सकते हैं, और अगले छह महीनों में वे एक प्रभावशाली आकार में "बढ़ते" हैं और उसके जीवन को बहुत अस्पष्ट करते हैं। मूत्र पथरी का निदान का उपयोग कर।
गुर्दे की रेडियोग्राफी और पूल में एक कंप्यूटर और चुंबकीय अनुनाद इमेजिंग के साथ टोमोग्राफी।
- प्रयोगशाला विश्लेषणमूत्र और रक्त परीक्षण।
- मूत्र तंत्र के सिस्टोस्कोपी की अल्ट्रासाउंड परीक्षा।
एक विशिष्ट मामले में, ऐसा पत्थर मूत्र पथ के साथ चलना शुरू कर देता है और मूत्र में शरीर से निकल जाता है। लेकिन, यूरिनरी ट्रैक्ट में फंसने और यूरिन को बाहर निकलने से रोकने से स्टोन में दर्द हो सकता है। बड़ी पथरी हमेशा अपने आप दूर नहीं होती है, और कुछ मामलों में इसकी आवश्यकता होती है शल्य चिकित्सा संबंधी व्यवधानउन्हें हटाने के लिए।
मूत्र पथरी के निदान में थोड़ा सूचनात्मक हाइपोक्रोमिक पूरा करें। केवल आंतों का शूलरक्त में ल्यूकोसाइट्स का स्तर बढ़ सकता है, एरिथ्रोसाइट अवसादन का स्तर, हीमोग्लोबिन में कमी। मूत्र पथ अल्ट्रासोनोग्राफी यूरोलिथियासिस का निदान करने का सबसे आसान तरीका है। शीर्ष पर गुर्दे, मूत्राशय और मूत्रवाहिनी को प्रकट कर सकता है। कंक्रीट का पता लगाने के लिए, मूत्रवाहिनी के निचले हिस्से में एक एक्स-रे परीक्षा प्रस्तुत करना आवश्यक है, जो यूरोलिथियासिस के इलाज के लिए एक विधि चुनने का आधार भी है।
रोग निदान के बाद शुरू हो सकता है, जो प्रत्येक मामले की जटिलता के आधार पर किया जाता है। संपर्क विधि या गैर-संपर्क लिथोट्रिप्सी। मुख्य चिकित्सा उद्देश्य। मूत्र पथरी के उपचार में - पथरी को दूर करना मूत्र प्रणाली. इलाज के लिए छोटे-छोटे पत्थरों का इस्तेमाल किया जाता है, जिसका सार है पथरी को पिघलाने के लिए दवा लेना।
यूरोलिथियासिस के लक्षण
दर्द- यूरोलिथियासिस का सबसे आम लक्षण दर्द है, जो हल्के, बमुश्किल बोधगम्य, तीव्र, सहन करने में मुश्किल और चिकित्सा की आवश्यकता तक हो सकता है। एक नियम के रूप में, दर्द तेज हो जाता है, फिर कम हो जाता है, लेकिन पूरी तरह से दूर नहीं होता है। आमतौर पर, गंभीर दर्द की दालें, जिन्हें गुर्दे की शूल के रूप में जाना जाता है, 20 से 60 मिनट तक चलती हैं। दर्द पक्ष में (इलियक और पार्श्व क्षेत्रों में) या निचले पेट में स्थानीयकृत किया जा सकता है।
हर्बिसाइड्स का उपयोग मूत्र पथरी के उपचार और रोकथाम दोनों के लिए किया जाता है। गुर्दे और मूत्रवाहिनी की गणना को लिथोट्रिप्सी द्वारा तरंग जैसे प्रभाव में विभाजित किया जाता है। शल्य चिकित्सा। बड़े गुर्दे की पथरी के मामले में मूत्र त्याग किया जाता है। यदि पथरी मूत्रवाहिनी से मूत्राशय तक नहीं जा सकती है, तो इसे बिना सर्जरी के बनाया जा सकता है, इसे एंडोस्कोपिक रूप से हटाया जा सकता है।
इसके अलावा, यूरोलिथियासिस के उपचार के किसी भी स्तर पर, रोगी की स्थिति को कम करने के लिए, मादक दर्दनाशक दवाओं. सबसे अच्छी रोकथाममूत्र पथरी - उपयुक्त आहार, जिसे प्रत्येक रोगी के लिए चुना जाता है, रोग की सभी विशेषताओं को ध्यान में रखते हुए, विशेष रूप से निकाले गए पत्थर की रासायनिक संरचना। यदि यूरेट को बाहर रखा जाना चाहिए, तो ऑक्सालेट्स के साथ उत्पादित मांस और फलियां - डेयरी उत्पाद, चॉकलेट, कोको, सब्जियां, स्ट्रॉबेरी, करंट और अन्य खाद्य पदार्थ जो कैल्शियम से भरपूर होते हैं जिनमें फॉस्फेट चट्टानें मछली और डेयरी उत्पादों को सीमित करती हैं।
पेशाब में खून- ज्यादातर मरीजों के पेशाब में खून आता है ( रक्तमेह) मूत्र गुलाबी, लाल रंग का हो सकता है, लेकिन कभी-कभी रक्त केवल एक तीव्र मूत्र परीक्षण (परीक्षण स्ट्रिप्स - मूत्र डुबकी छड़ी परिक्षण) या माइक्रोस्कोपी।
पेशाब में रेत- मरीजों के पेशाब में "रेत" या छोटी पथरी हो सकती है।
यूरोलिथियासिस के साथ-साथ बीमारी के शिकार लोगों को प्रति दिन कम से कम 2 लीटर तरल पदार्थ का सेवन करना चाहिए, और जब यूरोलिथियासिस के पहले लक्षण तुरंत मूत्र रोग विशेषज्ञ के पास जाते हैं। जैसा निवारक उपायएक मूत्रवर्धक प्रभाव के साथ अच्छे हर्बल मूत्रवर्धक लेने के लिए।
मूत्र पथरी की रोकथाम में हर तीसरे रोगी में होने वाली गणनाओं की पुनरावृत्ति को रोकना भी शामिल है। इसलिए, नियंत्रण परीक्षण करना बहुत महत्वपूर्ण है। यह लेख केवल शैक्षिक उद्देश्यों के लिए उपलब्ध है और पेशेवर खोज या चिकित्सा सलाह सामग्री का गठन नहीं करता है।
अन्य लक्षण- यूरोलिथियासिस के अन्य लक्षणों में मतली और उल्टी, पेशाब करते समय दर्द या अचानक पेशाब करने की इच्छा शामिल है।
स्पर्शोन्मुख यूरोलिथियासिस- अक्सर, यूरोलिथियासिस स्पष्ट लक्षणों के बिना होता है। ऐसे मामलों में, गुर्दे या मूत्र पथ के पत्थरों को संयोग से, जांच के दौरान इमेजिंग विधियों का उपयोग करके किसी अन्य कारण से खोजा जाता है। वाद्य निदान(अल्ट्रासाउंड, एक्स-रे, कंप्यूटेड टोमोग्राफी)। स्टोन किडनी में कई सालों तक बिना किसी लक्षण के रह सकते हैं।
डॉक्टर के साथ एक नियुक्ति के लिए साइन अप करें। यह गणनाओं की उपस्थिति है मूत्र पथ. सबसे आम लक्षण पेट में जलन, मतली, भ्रम, रक्तमेह, बुखार, उल्टी और अस्वस्थता हैं। यह गैर-संक्रामक पेट दर्द का सबसे आम कारण है जिसके लिए गर्भवती महिलाओं में अस्पताल में भर्ती होने की आवश्यकता होती है। मूत्र पथ के संक्रमण और पायलोनेफ्राइटिस के अलावा, लक्षणात्मक नेफ्रोलिथियासिस को महत्वपूर्ण रूप से जोड़ा गया है बढ़ा हुआ खतरा सीजेरियन सेक्शनऔर विभिन्न जटिलताएं जैसे झिल्ली का समय से पहले टूटना, समय से पहले प्रसव, उच्च रक्तचाप संबंधी विकार और गर्भकालीन मधुमेह।
यूरोलिथियासिस का निदान
आमतौर पर किडनी और यूरिनरी ट्रैक्ट स्टोन में पाए जाने वाले रोग के लक्षणों के आधार पर पता लगाया जाता है यह रोगी, चिकित्सा परीक्षा और परीक्षा के इमेजिंग तरीकों के परिणाम।
सीटी स्कैन(सीटी)- कंप्यूटेड टोमोग्राफी की मदद से शरीर की आंतरिक संरचनाओं की त्रि-आयामी छवि प्राप्त की जाती है। अक्सर, यदि यूरोलिथियासिस का संदेह होता है, तो एक इमेजिंग विधि जैसे गैर-विपरीत सर्पिल कंप्यूटेड टोमोग्राफी (गैर-विपरीत पेचदार सीटी).
उपचार चिकित्सा-रूढ़िवादी के साथ जुड़ा हुआ है या शल्य चिकित्सा दृष्टिकोण. उचित प्रबंधन से मातृत्व और भ्रूण का परिणाम उत्कृष्ट होता है। अधिकतर मामलों में नैदानिक तस्वीरके साथ अनायास हल हो गया चिकित्सा चिकित्सा: आराम, अंतःस्राव जलयोजन, और एनाल्जेसिया 64 से 84% मामलों में समाधान की ओर ले जाते हैं। वैकल्पिक तरीकेउपचार में कमी शामिल है बिसहरियाऔर मूत्र का क्षारीकरण। उपचार का उद्देश्य मातृ असुविधा, गुर्दे की क्षति, सेप्सिस के जोखिम और समय से पहले जन्म को कम करना है।
कुछ मामलों में, गणना, भले ही उन्हें समाप्त न किया गया हो, स्पर्शोन्मुख हो जाते हैं और सर्जिकल उपचार को स्थगित करने की अनुमति देते हैं। गर्भावस्था में चिरुगिक दृष्टिकोण उन रोगियों के लिए आरक्षित है जो उपचार का जवाब नहीं देते हैं। सर्जरी के लिए संकेत हैं: बढ़े हुए आइसोटेमिया, एक किडनी वाले रोगियों में मूत्र पथ में रुकावट, असहनीय दर्द, मूत्र सेप्सिस, गुर्दे की शूल के कारण समय से पहले प्रसव जो टोकोलिसिस का जवाब नहीं देता है। पारंपरिक उपचारएक मूत्रमार्ग स्टेंट या पर्क्यूटेनियस नेफ्रोस्टॉमी की शुरूआत में शामिल है।
अल्ट्रासाउंड- अल्ट्रासाउंड का उपयोग पथरी का पता लगाने के लिए भी किया जा सकता है, हालांकि छोटी पथरी और मूत्रवाहिनी की पथरी का निदान करना मुश्किल है। हालाँकि, अल्ट्रासोनोग्राफी (अल्ट्रासाउंड) उन रोगियों के लिए अत्यधिक अनुशंसित है जो विकिरण जोखिम में contraindicated हैं, जैसे कि गर्भवती महिलाएं।
![]()
यूरेथ्रल स्टेंट की नियुक्ति, आमतौर पर अल्ट्रासाउंड मार्गदर्शन के तहत की जाती है, इसके लिए सहवर्ती की आवश्यकता होती है एंटीबायोटिक चिकित्सासंक्रमण को रोकने के लिए। परक्यूटेनियस नेफ्रोस्टॉमी को यूरोस्पिया या अग्रणी के मामलों में संकेत दिया जाता है, यह ऊपरी मूत्र पथ के तेजी से और पर्याप्त विघटन और एंटीबायोटिक दवाओं के साथ सिंचाई की अनुमति देता है; हालांकि, यह एंटीबायोटिक प्रोफिलैक्सिस, रुकावट, रक्तस्राव और मातृ असुविधा के बावजूद बैक्टीरियूरिया का कारण बन सकता है।
आप गर्भावस्था की गणना कैसे प्राप्त करते हैं?
गर्भावस्था के दौरान यूरोलिथियासिस का पर्क्यूटेनियस प्रशासन। गर्भावस्था की गणनाएं हैं, और इसके बारे में जानना बेहतर है। क्योंकि वास्तव में, गणना और शूल, विशेष रूप से गुर्दे, आपके विचार से अधिक सामान्य हैं। बेहतर ढंग से समझने के लिए, एक संक्षिप्त परिचय की आवश्यकता है जो शामिल हो सकने वाले भागों की शारीरिक रचना का वर्णन करता है। ऊपर से शुरू होकर नीचे की ओर, हम पाते हैं: दो गुर्दे, एक दाईं ओर और एक बाईं ओर, पीठ की पिछली पसलियों के नीचे स्थित, मूत्रवाहिनी, मूत्राशयऔर मूत्रमार्ग। गुर्दे के पास रक्त में पानी और कुछ अतिरिक्त अपशिष्ट को स्थानांतरित करने और मूत्र उत्पन्न करने का कार्य है; इसके अलावा, गुर्दे लवण के संतुलन को विनियमित करने और बनाए रखने के साथ-साथ हमारी हड्डियों के सुधार और लाल रक्त कोशिकाओं के अवशोषण के लिए आवश्यक हार्मोन के विकास का कार्य भी करते हैं।
उपचार तकनीक का चुनाव पत्थरों के आकार और स्थान, और दर्द की प्रकृति और रोगी की तरल पदार्थ लेने की क्षमता दोनों पर निर्भर करता है। यदि सबसे संभावित परिणाम पत्थरों का सहज मार्ग है, तो रोगी अपने आप खा और पी सकता है, और दर्द उसके लिए सहनीय है, तो उसका इलाज घर पर किया जा सकता है।
इनमें दो संकरी और लंबी नलिकाएं होती हैं जहां मूत्राशय से मूत्र गुजरता है; वे गुर्दे और मूत्राशय के बीच व्यापार संघ हैं। जैसे ही पेशाब आता है, मूत्राशय सिकुड़ जाता है और मूत्रमार्ग से पेशाब निकल जाता है। इससे गणनाओं को समझने में आसानी होती है। उत्तरार्द्ध में काफी कठोर क्रिस्टल होते हैं जो मूत्र पथ में चलते हैं; आमतौर पर, में अच्छी हालतमूत्र में ऐसे पदार्थ होते हैं जो ऐसे क्रिस्टल के निर्माण को रोक सकते हैं। यदि, हालांकि, लोग गणना विकसित करते हैं, तो इसका मतलब है कि मूत्र में पदार्थ पर्याप्त नहीं हैं या वे क्रिस्टलीकरण को रोक नहीं सकते हैं।
हालांकि, उस स्थिति में जब रोगी को गंभीर दर्द या मतली का अनुभव होता है, तो प्रभावी दर्द निवारक दवाएं लेना आवश्यक है अंतःशिरा संक्रमणजो एक विशेष चिकित्सा संस्थान में प्रदान किया जा सकता है।
घर पर यूरोलिथियासिस का उपचार- पथरी के पारित होने के दौरान, रोगी बिना पर्ची के मिलने वाली दर्द निवारक दवाएं ले सकता है: गैर-स्टेरायडल विरोधी भड़काऊ दवाएं, जैसे कि आइबुप्रोफ़ेन (एडविल, Motrin) या नेप्रोक्सेन (अलेव) इन दवाओं की अनुशंसित खुराक पैकेज पर इंगित की गई है।
हालांकि, यह ध्यान दिया जाना चाहिए कि कभी-कभी उन्हें एहसास भी नहीं होता कि उनके पास गणना है, क्योंकि क्रिस्टल इतने छोटे होते हैं कि वे मूत्र के माध्यम से समाप्त हो जाते हैं। गणना विभिन्न पदार्थों से प्राप्त की जा सकती है और उनके अलग-अलग नाम हैं: हमारे पास वे हैं जिनकी संरचना ऑक्सालेट या फॉस्फेट के संयोजन की विशेषता है; कम बार यह मूत्र पथ के संक्रमण के कारण हो सकता है और इसे स्ट्रुवाइटिस या संक्रामक पथरी कहा जाता है। यूरिक एसिड या सिस्टीन के कारण होने वाली गणनाएं और भी दुर्लभ हैं। अधिक के साथ वैज्ञानिक बिंदुदृष्टि, गणना यूरोलिथियासिस नाम लेती है यदि वे मूत्र पथ या यूरेरोलिथियासिस से जुड़े होते हैं यदि वे मूत्रमार्ग में हैं।
अन्य दवाएं भी निर्धारित की जा सकती हैं, जैसे nifedipine (प्रोकार्डिया®) या तमसुलोसिन (फ्लोमैक्स®), पत्थर के पारित होने की प्रक्रिया को तेज करता है।
प्रयोगशाला में विश्लेषण के लिए पत्थर के नमूने प्राप्त करने के लिए रोगी को अपने मूत्र के नमूने को फ़िल्टर करने के लिए कहा जा सकता है रासायनिक संरचनापत्थर (उदाहरण के लिए, कैल्शियम, यूरिक एसिड, और इसी तरह)। बाद के निवारक उपचार की योजना बनाने के लिए किस प्रकार की गणना महत्वपूर्ण है, इसका विचार।
सामान्य रूप से गर्भावस्था की गणना और गणना: किन कारणों से?
यह धारणा कि कुछ नस्लें दूसरों की तुलना में अधिक पूर्वनिर्धारित हैं, अर्थात् अफ्रीकी नस्लों की तुलना में कोकेशियान या यहां तक कि सफेद नस्लों को खोलना आसान है, एक काफी सामान्य गणना है, विशेष रूप से 50 वर्ष से अधिक उम्र के पुरुषों या महिलाओं में। कारणों के बारे में अभी भी निश्चित नहीं है, लेकिन आप सोच सकते हैं कि गलत आहार के अलावा, गणना निम्न कारणों से हो सकती है: मूत्र पथ के संक्रमण, पॉलीसिस्टिक किडनी रोग, विकार थाइरॉयड ग्रंथिजैसे हाइपरथायरायडिज्म। वे, हालांकि शायद ही कभी विकसित हो सकते हैं, सिस्टिनुरिया, हाइपरोस्मोलैरिटी और हाइपरकैल्सीरिया जैसे विकारों से जुड़े हो सकते हैं।
अगर पत्थर अपने आप नहीं हटे- 9 या 10 मिलीमीटर से बड़े पत्थर शायद ही कभी अपने आप चले जाते हैं। एक नियम के रूप में, ऐसे कलन को नष्ट करने या हटाने की आवश्यकता होती है विशेष प्रक्रियाएं. इस तरह के उपचार के लिए कई उपलब्ध प्रौद्योगिकियां हैं।
शॉक वेव लिथोट्रिप्सी, एसडब्ल्यूएल (झटका लहर की अश्मरीभंजक , एसडब्ल्यूएल ) — लिथोट्रिप्सी कई रोगियों के लिए पसंद का उपचार है जिनकी आवश्यकता होती है स्वास्थ्य देखभाल. विशेष रूप से, गुर्दे या समीपस्थ (ऊपरी) मूत्रवाहिनी में स्थित पत्थरों वाले रोगियों के लिए लिथोट्रिप्सी की सिफारिश की जाती है।
सिस्टिनुरिया के लिए, सिस्टीन की एक बड़ी मात्रा आदर्श से निहित है, जो गणना के गठन को निर्धारित करती है; हाइपरॉक्सालुरिया है चयापचय विकार, जो सिस्टिनुरिया के समान परिणामों की ओर जाता है; हालांकि हाइपरकैल्सियुरिया मूत्र से गुजरने से पहले कैल्शियम की गलत मात्रा के कारण होता है उच्च स्तरगुर्दे या मूत्र पथ के अन्य अंगों में कैल्शियम क्रिस्टल बनाने के लिए। विशेष परिस्थितियों में, जैसे कि जिनकी आंतों की सर्जरी हुई है, गणना के गठन की पहचान करना आसान है।
सबसे आम जोखिम कारक क्या हैं?
हम कुछ स्थितियों या कारकों का उल्लेख कर सकते हैं जो अक्सर गणना का कारण बनते हैं: परिचित, 20 से 30 वर्ष की कम उम्र, नैदानिक इतिहासएक निश्चित प्रकार, पर्याप्त पानी न पीने की प्रवृत्ति, अधिक वजन, प्रोटीन, सोडियम और चीनी से भरपूर आहार, जीर्ण रोग पाचन तंत्रया मूत्र पथ।
लिथोट्रिप्सी हमेशा बड़े या भारी पत्थरों की उपस्थिति में प्रभावी नहीं होती है। प्रक्रिया के दौरान नींद की गोलियों या दर्द निवारक दवाओं का उपयोग करना आवश्यक हो सकता है, हालांकि यह लिथोट्रिप्सी के लिए उपयोग किए जाने वाले उपकरण (लिथोट्रिप्टर मॉडल) के प्रकार पर निर्भर करता है।
लिथोट्रिप्सी एक उच्च ऊर्जा शॉक वेव को किडनी स्टोन पर केंद्रित करके किया जाता है। यह "सदमे" लहर, त्वचा और ऊतकों से होकर गुजरती है, पथरी की सतह पर अपनी विनाशकारी ऊर्जा छोड़ती है, जिससे मूत्र पथ के माध्यम से आसान निर्वहन में सक्षम टुकड़ों में इसका विखंडन हो जाता है।
गर्भावस्था की गणना: क्या होता है?
यह दिखाया गया है कि बच्चे के जन्म के दौरान और बाद में ऐसी स्थिति उत्पन्न हो सकती है जिसमें पित्त वाहिकासिस्टिक डक्ट में सामग्री को सिकोड़ता और खाली करता है, जो लिवर के साथ मिलकर कॉमेडोको बनाता है या पित्त वाहिका. गर्भावस्था के दौरान, पित्त अपनी संरचना को बदल देता है, क्योंकि प्लेसेंटल हार्मोन और एस्ट्रोजन, विशेष रूप से, इसे कोलेस्ट्रॉल से समृद्ध करते हैं, और प्रोजेस्टेरोन इसके बहिर्वाह को धीमा कर देता है। यह गर्भावस्था की गणना के गठन के लिए आवश्यक शर्तें बनाता है। उत्तरार्द्ध, जो गर्भावस्था के बाद भी हो सकता है, में 2 प्रकार होते हैं, जो अतिरिक्त कोलेस्ट्रॉल या बिलीरुबिन की विशेषता होती है।
पर्क्यूटेनियस (पर्क्यूटेनियस) नेफ्रोलिथोटॉमी (परक्यूटेनियस nephrolithotomy , पीएनएल ) - अत्यंत बड़ी या मिश्रित पथरी को हटाने के लिए, साथ ही शॉक वेव लिथोट्रिप्सी के लिए प्रतिरोधी पत्थरों को हटाने के लिए, न्यूनतम इनवेसिव एंडोस्कोपिक सर्जरी, परक्यूटेनियस नेफ्रोलिथोटॉमी की आवश्यकता हो सकती है। इस प्रक्रिया के दौरान, नेफ्रोस्टोमी नहर को बनाने और चौड़ा करने, टुकड़े करने और पत्थरों को हटाने के लिए त्वचा में एक छोटे से पंचर के माध्यम से छोटे उपकरणों को क्रमिक रूप से गुर्दे में डाला जाता है।
यूरेथ्रोस्कोपी (यूआरएस)- यूरेथ्रोस्कोपी - एक प्रक्रिया जिसमें मूत्रमार्ग से गुजरने वाली एक पतली ट्यूब का उपयोग किया जाता है ( मूत्रमार्ग) और मूत्राशय मूत्रवाहिनी और गुर्दे में। यह ट्यूब है यूरेट्रोस्कोप- इसमें एक कैमरा और अन्य उपकरण होते हैं जो डॉक्टर को पत्थरों को देखने, उन्हें हटाने, उन्हें छोटे टुकड़ों में कुचलने की अनुमति देते हैं जो अपेक्षाकृत आसानी से साथ चल सकते हैं मूत्र पथ. यूरेथ्रोस्कोपी का उपयोग अक्सर मूत्रवाहिनी को अवरुद्ध करने वाले पत्थरों को हटाने के लिए किया जाता है और, कुछ मामलों में, गुर्दे की पथरी के लिए।
यूरोलिथियासिस का उपचार जो स्पर्शोन्मुख है- यदि किसी रोगी को यूरोलिथियासिस है जो स्पष्ट लक्षणों के बिना होता है, तो उसे उपचार की उपयुक्तता पर निर्णय लेना चाहिए यह रोग. इस मामले में, किसी को पत्थरों के आकार और स्थानीयकरण और आपातकालीन उपचार की संभावना दोनों को ध्यान में रखना चाहिए चिकित्सा संस्थानलक्षणों के तीव्र विकास के साथ।
रोगी का निर्णय चाहे जो भी हो - इलाज किया जाए या नहीं - यूरोलिथियासिस के विकास के जोखिम को बढ़ाने वाली बीमारियों की उपस्थिति के लिए उसके स्वास्थ्य की स्थिति का आकलन करना आवश्यक है।
यूरोलिथियासिस की रोकथाम
किडनी और यूरिनरी ट्रैक्ट में स्टोन होने पर खून और यूरिन की जांच करवानी चाहिए संभावित समस्याएंस्वास्थ्य के साथ, यूरोलिथियासिस के विकास में योगदान।
जिन पत्थरों का निधन हो गया है, उनके प्रकार का निर्धारण करने के लिए उनका विश्लेषण किया जाना चाहिए। इस अध्ययन के परिणामों के आधार पर, निम्नलिखित में से कुछ सिफारिशें की जा सकती हैं:
- भविष्य में पथरी बनने के जोखिम को कम करने के लिए आपको दवा दी जा सकती है।
- यदि आप अन्य पत्थरों की संभावना को कम करना चाहते हैं, तो गुर्दे के माध्यम से बहने वाले मूत्र की मात्रा बढ़ाने के लिए अधिक तरल पदार्थ पीएं और पत्थरों के गठन को प्रोत्साहित करने वाले पदार्थों की एकाग्रता को कम करें। एक सिफारिश है - प्रति दिन पर्याप्त तरल पदार्थ पीने के लिए ताकि उत्सर्जित मूत्र की मात्रा प्रति दिन लगभग 2 लीटर हो।
- पाए गए पत्थरों के प्रकार के आधार पर, आपको कुछ आहार परिवर्तन करने की सलाह दी जा सकती है।
सारांश
- गुर्दे और मूत्र पथ के पत्थरों की घटना कुछ पदार्थों के मूत्र में वृद्धि और सामान्य स्तर दोनों के साथ हो सकती है जो क्रिस्टल बना सकते हैं। गुर्दे में क्रिस्टल स्थिर हो जाते हैं और धीरे-धीरे आकार में बढ़ जाते हैं, जिससे पथरी (कैलकुलस) बन जाती है।
- एक नियम के रूप में, समय के साथ, यह पत्थर मूत्र पथ के साथ चलता है और मूत्र में उत्सर्जित होता है। नहीं तो यह यूरिनरी ट्रैक्ट में ही रहता है, यूरिन के फ्लो में रूकावट डालता है, जिससे दर्द हो सकता है।
- कुछ बीमारियां, जीवनशैली की आदतें और कई अन्य कारक किसी व्यक्ति विशेष में यूरोलिथियासिस विकसित करने के जोखिम को बढ़ाते हैं। इस तरह के जोखिम वाले कारकों में इस रोगी या उसके परिवार के सदस्यों में अतीत में यूरोलिथियासिस के मामले, सामान्य आहार की कुछ विशेषताएं शामिल हैं, सहवर्ती रोग, कुछ दवाएं लेना, निर्जलीकरण।
- गुर्दे की पथरी का सबसे आम लक्षण दर्द है। अन्य लक्षणों में हेमट्यूरिया (मूत्र में रक्त), छोटे पत्थरों का गुजरना, मतली, उल्टी, पेशाब करते समय दर्द और पेशाब करने के लिए एक बेकाबू आग्रह शामिल हैं। कुछ रोगियों में कोई लक्षण नहीं होते हैं।
- आमतौर पर यूरोलिथियासिस के निदान के लिए जांच की आवश्यकता होती है। कंप्यूटेड टोमोग्राफी (सीटी) - पसंदीदा निदान विधिअधिकांश रोगियों के लिए।
- यूरोलिथियासिस के उपचार में आमतौर पर दर्द से राहत और पथरी के गुजरने तक तरल पदार्थ का सेवन (पीना) बढ़ाना शामिल है। ओवर-द-काउंटर दर्द निवारक (जैसे इबुप्रोफेन, एडविल, Motrin) गंभीर, अनियंत्रित दर्द के लिए अधिक प्रभावी दवा की आवश्यकता हो सकती है (जैसे कि मादक दर्दनाशक दवाओं में से एक)।
- छोटे पत्थर (5 मिलीमीटर से कम) आमतौर पर बिना इलाज के अपने आप पेशाब में निकल जाते हैं। बड़े पत्थर (9 मिलीमीटर से अधिक) कम अक्सर अनायास निकलते हैं; ऐसे मामलों में, एक नियम के रूप में, एक चिकित्सा संस्थान में उपचार किया जाता है।
- जिन रोगियों को अपने जीवनकाल में बार-बार यूरोलिथियासिस हुआ है, उन्हें सलाह दी जाती है कि अतिरिक्त परीक्षायह निर्धारित करने के लिए कि क्या शिक्षा संबंधित है पथरीकिसी बीमारी के साथ। बाद में पथरी बनने से रोकने के लिए निर्धारित किया जा सकता है चिकित्सा तैयारी. कुछ मामलों में, बहुत सारे तरल पदार्थ पीने और अपने सामान्य आहार को बदलने से आगे पथरी बनने से रोकने में मदद मिलती है।
यूरोलिथियासिस (आईसीडी) एक विकृति है जो हमेशा दर्द के साथ होती है। असुविधाजनक संवेदनाएं अक्सर पीठ के निचले हिस्से में स्थानीयकृत होती हैं। लेकिन अगर स्टोन बाहर निकलने की तरफ बढ़ जाए तो पूरे पेट में दर्द महसूस हो सकता है। इस तरह के लक्षण अक्सर गलत निदान के अंतर्गत आते हैं और रोगी को एपेंडिसाइटिस या अल्सर का संदेह करते हैं। इसलिए, हम विचार करेंगे कि "यूरोलिथियासिस" के निदान वाले पुरुषों में लक्षण और उपचार क्या हैं।
रोग का आधार क्या है?
महिलाओं की तुलना में मजबूत सेक्स में यह रोग बहुत अधिक आम है। आंकड़े निम्नलिखित आंकड़े देते हैं। पुरुषों में यूरोलिथियासिस होने की संभावना तीन गुना अधिक होती है।
पैथोलॉजी के कारणों को दो समूहों में विभाजित किया गया है: बाहरी और आंतरिक कारक। आइए उन पर विचार करें।
पत्थरों के निर्माण के लिए अग्रणी बाहरी कारक:
- जलवायु की विशेषताएं।शुष्क हवा अक्सर निर्जलीकरण की ओर ले जाती है।
- मिट्टी की संरचना।यह खाद्य पदार्थों की इलेक्ट्रोलाइट सामग्री को प्रभावित करता है।
- पानी. यूरोलिथियासिस के साथ, पैथोलॉजी का स्रोत खपत किए गए तरल पदार्थ में अतिरिक्त लवण हो सकता है। इससे मूत्र में उनकी उच्च सांद्रता होती है। इसके अलावा, पत्थर का निर्माण पानी की अम्लता से प्रभावित होता है।
- दैनिक शासन।हाइपोडायनेमिया पैथोलॉजी के विकास में योगदान देता है।
- तरल पदार्थ की कमी।पानी की थोड़ी मात्रा का सेवन गंभीर रूप से बीमारी के खतरे को बढ़ा देता है।
- आहार।अधिक खपत पत्थरों के निर्माण में योगदान करती है मांस उत्पादों, साथ ही कई प्यूरीन बेस (सॉरेल, पालक, मटर) युक्त भोजन।
ये एकमात्र स्रोत नहीं हैं जो यूरोलिथियासिस जैसी विकृति के विकास को प्रभावित करते हैं। कारण आंतरिक कारकों में निहित हो सकते हैं:
- मूत्र पथ के संक्रामक रोग: मूत्रमार्गशोथ, सिस्टिटिस, पायलोनेफ्राइटिस, प्रोस्टेटाइटिस।
- पाचन तंत्र के विकृति: अग्नाशयशोथ, हेपेटाइटिस, कोलाइटिस।
- अन्य अंगों के संक्रमण: ऑस्टियोमाइलाइटिस, फुरुनकुलोसिस, टॉन्सिलिटिस।
- मूत्राशय, गुर्दे, मूत्रवाहिनी का असामान्य विकास।
रोग के लक्षण
कोई खास नहीं नैदानिक अभिव्यक्तियाँपर शुरुआती अवस्थायूरोलिथियासिस नहीं है। इस अवधि के दौरान पुरुषों में लक्षण और उपचार अक्सर अनुपस्थित होते हैं। अन्य बीमारियों का निदान होने पर पैथोलॉजी का पता लगाया जा सकता है।
जब पथरी हिलती है तो रोगी में यूरोलिथियासिस के लक्षण दिखाई देते हैं। सबसे बुनियादी लक्षण गंभीर, अचानक शुरू होने वाला दर्द है। इस स्थिति को गुर्दे की शूल के रूप में जाना जाता है।
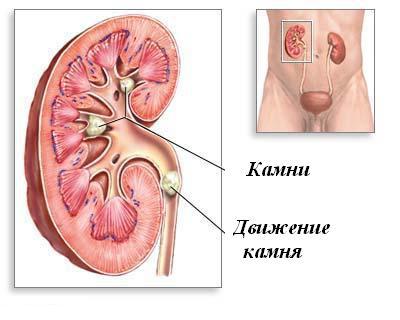
उसकी निम्नलिखित विशेषताएं हैं:
- कंपकंपी तेज दर्दजो समय-समय पर बढ़ता रहता है।
- तापमान में वृद्धि हो सकती है।
- दर्दनाक बेचैनी अचानक प्रकट होती है, अक्सर हिलने-डुलने के दौरान, या बाद में एक बड़ी संख्या मेंतरल, शराब लिया। शरीर की स्थिति बदलने से दर्द खत्म नहीं होता है।
- बेचैनी काठ का क्षेत्र, पेट के निचले हिस्से, कमर तक फैल सकती है।
लक्षणों की विशेषताएं
दर्द का स्थानीयकरण और इसकी प्रकृति उस स्थान को निर्धारित करना संभव बनाती है जहां पथरी स्थित है, अगर रोगी को यूरोलिथियासिस का निदान किया जाता है। पुरुषों में लक्षण और उपचार पूरी तरह से उनके स्थान पर निर्भर करते हैं:
- काठ का क्षेत्र में बेचैनी (कॉस्टओवरटेब्रल कोण के पास), कमर तक फैलती है, गुर्दे की पथरी के स्थानीयकरण और मूत्रवाहिनी के साथ उनके आंदोलन की विशेषता है। इस विकृति के साथ, मूत्र में अक्सर रक्त दिखाई देता है।
- यदि दर्द काठ का क्षेत्र के किनारे पर केंद्रित है और कमर तक फैल जाता है, तो पथरी अधिक होती है। गुर्दा कैप्सूल के खिंचाव के परिणामस्वरूप दर्दनाक असुविधा होती है।
- हिलता हुआ पत्थर हमेशा पुकारता है दर्द. गेंद, एक नियम के रूप में, जांघ और अंडकोश के पूर्वकाल क्षेत्र में विकीर्ण होती है।
- दर्द बना रहता है। कभी-कभी रोगी को राहत की अवधि होती है, जिसे तीव्रता से बदल दिया जाता है। यह रोगसूचकता स्थानीयकरण के लिए विशिष्ट है
उपरोक्त नैदानिक अभिव्यक्तियों के अलावा, अन्य लक्षण देखे जा सकते हैं:
- पेशाब में जलन;
- रोगी की स्थिति का बिगड़ना;
- उच्च तापमान;
- रक्तमेह;
- मतली उल्टी;
- मूत्राशय की गर्दन की रुकावट के कारण मूत्र प्रतिधारण।
रोग का निदान
निदान की पुष्टि करने के लिए, उपस्थित चिकित्सक द्वारा रोगी के यूरोलिथियासिस का बहुत सावधानी से अध्ययन किया जाता है। चिकित्सक पिछले उपचार, इसकी प्रभावशीलता में रुचि रखता है। इस तरह के उपायों से पर्याप्त चिकित्सा को सही ढंग से निर्धारित करना संभव हो जाता है।

निदान निम्नलिखित डेटा के आधार पर किया जाता है:
- रोगी में विशिष्ट लक्षण होते हैं।समय-समय पर प्रकट होना तेज दर्दकाठ का क्षेत्र, पेट या कमर में। मूत्राशय का अधूरा खाली होना। मूत्रमार्ग में पेशाब के दौरान जलन महसूस होना।
- निरीक्षण डेटा।डॉक्टर पेट को महसूस करता है, जिसके परिणामस्वरूप पेरिटोनियम की सूजन संबंधी विकृति, जैसे कि अग्नाशयशोथ, कोलेसिस्टिटिस, एपेंडिसाइटिस को बाहर रखा गया है। काठ का क्षेत्र और पेट को टैप करने से पैथोलॉजी को लुम्बेगो, कटिस्नायुशूल, पायलोनेफ्राइटिस से अलग करना संभव हो जाता है। रोगी की एक बाहरी परीक्षा कई को चिह्नित कर सकती है। रोगी की मुद्रा, त्वचा का रंग और सूजन की उपस्थिति को ध्यान में रखा जाता है।
- पैथोलॉजी की विशेषता संकेतक सामान्य विश्लेषणमूत्र.एक नियम के रूप में, बढ़े हुए घनत्व का पता लगाया जाता है। मूत्र में अपरिवर्तित एरिथ्रोसाइट्स पाए जाते हैं। पता लगाना उच्च सांद्रतालवण मूत्र के सामान्य विश्लेषण के ऐसे संकेतक रोगी में यूरोलिथियासिस की उपस्थिति की विशेषता रखते हैं।
- अल्ट्रासाउंड डेटा। यह सर्वेक्षणउच्च सटीकता के साथ निदान निर्धारित करता है और पत्थरों के आकार, आकार और स्थानीयकरण का एक विचार देता है।
- सीटी परिणाम।यदि अल्ट्रासाउंड नहीं दिया तो परीक्षा का उपयोग किया जाता है पूरा विवरणविकृति विज्ञान।
- रेडियोपैक परीक्षा के परिणाम।यह विधि आपको मूत्र के प्रवाह की विस्तार से जांच करने की अनुमति देती है। डायग्नोस्टिक्स से पता चलता है कि नलिकाओं की रुकावट कहां हुई।
पत्थरों की किस्में
न केवल यूरोलिथियासिस जैसी विकृति का निर्धारण करना बहुत महत्वपूर्ण है। पुरुषों में लक्षण और उपचार पूरी तरह से पथरी के प्रकार पर निर्भर करते हैं। इसलिए सलाह दी जाती है कि इसका सहारा न लें पारंपरिक औषधिऔर अपने स्वास्थ्य को एक अनुभवी पेशेवर को सौंपें।
मई फार्म निम्नलिखित पत्थरयूरोलिथियासिस के साथ:
- ऑक्सालेट. ऐसे पत्थर कैल्शियम नमक से बनते हैं। वे एक उच्च घनत्व, नुकीली सतह से अलग होते हैं। प्रारंभ में इनका रंग काला और भूरा होता है। यदि पथरी श्लेष्मा झिल्ली को चोट पहुँचाती है, तो यह रक्त वर्णक के कारण काला या गहरा भूरा हो जाता है।
- फास्फेट. इनमें फॉस्फोरिक एसिड का कैल्शियम नमक होता है। एक नियम के रूप में, पत्थर चिकना या थोड़ा खुरदरा होता है। यह कई प्रकार के रूप ले सकता है। पत्थर की बनावट मुलायम होती है। यह हल्के भूरे या सफेद रंग से प्रतिष्ठित है। यह पत्थर जाता है तेजी से विकास. कुचलना बहुत आसान है।
- यूरेट. वे या तो इसके लवणों से बनते हैं। पत्थर पीले-ईंट रंग के होते हैं। उनके पास एक चिकनी सतह है लेकिन एक दृढ़ बनावट है। दवाओं की मदद से क्रशिंग संभव है।
- कार्बोनेट. उनमें कैल्शियम होता है। पत्थरों की स्थिरता नरम होती है, और आकार विविध होता है। पथरी की एक चिकनी सतह होती है और यह सफेद रंग की होती है।
- सिस्टीन. वे अमीनो एसिड सिस्टीन के सल्फर यौगिक द्वारा बनते हैं। पत्थर गोल, पीले-सफेद रंग के होते हैं। एक नियम के रूप में, उनके पास एक चिकनी सतह, नरम बनावट है।
- प्रोटीन. उनके गठन को बैक्टीरिया और लवण के मिश्रण के साथ फाइब्रिन द्वारा सुगम बनाया जाता है। पत्थर सफेद रंग, छोटा, मुलायम और सपाट।
- कोलेस्ट्रॉल. वे गुर्दे में अत्यंत दुर्लभ हैं। कोलेस्ट्रॉल से मिलकर बनता है, एक नरम बनावट होती है, काले रंग में भिन्न होती है। ऐसी पथरी खतरनाक होती है क्योंकि ये आसानी से उखड़ जाती हैं।
रोग का उपचार
पैथोलॉजी से निपटने की रणनीति मूत्र रोग विशेषज्ञ द्वारा निर्धारित की जाती है। उपचार के लिए प्रयुक्त संचालन के तरीकेतथा रूढ़िवादी चिकित्सा. आवश्यक विधि का चुनाव रोगी की स्थिति, उसकी उम्र, आकार और पत्थर के स्थान, पैथोलॉजी के नैदानिक पाठ्यक्रम, शारीरिक या शारीरिक परिवर्तनों की उपस्थिति, साथ ही गुर्दे की विफलता के चरण पर निर्भर करता है।
ज्यादातर मामलों में, पत्थरों को हटाने के लिए, आपको इसका सहारा लेना होगा शल्य चिकित्सा. अपवाद पत्थरों का गठन है यूरिक अम्ल. रूढ़िवादी उपचार के साथ इन पत्थरों को भंग किया जा सकता है।
प्रारंभ में, रोगी को यूरोलिथियासिस के लिए निम्नलिखित दवाएं निर्धारित की जाती हैं:
- एंटीस्पास्मोडिक्स. वे मूत्रवाहिनी की ऐंठन को खत्म करते हैं, इसकी दीवारों को आराम करने में मदद करते हैं। यह कम करने की अनुमति देता है दर्दऔर पत्थरों के पारित होने की सुविधा। रोगी को निम्नलिखित दवाओं की सिफारिश की जाती है: "पापावरिन", "नो-शपा", "गैलिडोर", "डिप्रोफेन"।
- दर्द निवारक।वे हमले के मामले में निर्धारित हैं गुरदे का दर्द. इसका मतलब है कि पूरी तरह से खत्म दर्द सिंड्रोम: "एनलगिन", "ब्राल", "टेम्पलगिन", "बरालगिन", "पेंटलगिन", "टेट्रालगिन"।
कुछ रोगियों को निर्धारित किया जा सकता है जीवाणुरोधी दवाएं. यदि यूरोलिथियासिस से कोई संक्रमण जुड़ा हुआ है तो उन्हें चिकित्सा में पेश किया जाता है। पसंद आवश्यक एंटीबायोटिक्सकेवल एक डॉक्टर द्वारा एक परीक्षा के आधार पर किया जा सकता है।
यूरेट्स का विघटन
यह समझना बेहद जरूरी है: यूरोलिथियासिस का इलाज कैसे करें, केवल एक डॉक्टर ही बताएगा, क्योंकि चुनने के लिए आवश्यक दवाएंइसके प्रकार का निर्धारण करने के बाद कलन को भंग करने के लिए।
यूरेट्स के इलाज के लिए निम्नलिखित दवाओं का उपयोग किया जाता है:
- एलोप्यूरिनॉल, एलोज़िम, एलोप्रोन, अल्लुपोल, ज़िलोरिक, मिलुरिट, रेमिड, सैनफ़ीपुरोल, पुरिनोल। ऐसी दवाएं यूरिक एसिड लवण के जमाव को कम करने में मदद करती हैं।
- "एटमिड"। दवा मूत्र के साथ मूत्र के गहन उत्सर्जन को उत्तेजित करती है। शरीर में यूरिक एसिड को कम करने में मदद करता है।
- "उरोदन"। संयुक्त दवाजो मूत्र के क्षारीकरण का कारण बनता है। दवा यूरिक एसिड के साथ घुलनशील लवण के निर्माण को बढ़ावा देती है।
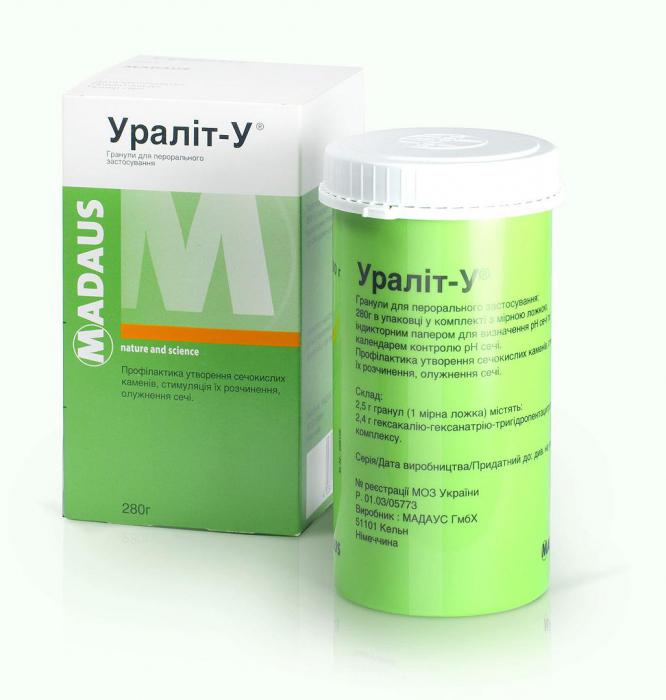
- "यूरालिट यू"। उपकरण का उपयोग पेशाब को भंग करने के लिए किया जाता है। शरीर को नए पत्थरों के बनने से बचाता है।
- "ब्लेमरिन"। दवा पेशाब और कुछ अन्य को भंग करने में सक्षम है मूत्र पथरी.
- "सोलिमोक"। मूत्र पथरी को पूरी तरह से घोलता है, मुख्य रूप से पेशाब करता है।
ऑक्सालेट्स का विघटन
यदि किसी रोगी में इन पत्थरों का निदान किया जाता है, दवाई से उपचारदवाएं शामिल हैं:
- "मर्लिन"।
- "बिखरा हुआ"। हर्बल तैयारी, जो ऑक्सालेट पत्थरों के विघटन में योगदान देता है।
- औषधीय संग्रह संख्या 7; नंबर 8; नंबर 9; नंबर 10. इस तरह के फंड को आधिकारिक तौर पर यूरोलॉजी द्वारा मान्यता प्राप्त है। उनके पास मूत्रवर्धक, लिथोलिटिक (घुलनशील पत्थर), एंटीस्पास्मोडिक गुण हैं।
फॉस्फेट का विघटन
इस विकृति का मुकाबला करने के लिए, सबसे अधिक मांग वाली दवाएं हैं:
- "मदर डाई का अर्क"। यह उपकरण आपको फॉस्फेट को ढीला करने की अनुमति देता है। इसके अलावा, दवा में एक एंटीस्पास्मोडिक और मूत्रवर्धक प्रभाव होता है।
- "मर्लिन"। दवा न केवल पत्थरों को नरम करती है, बल्कि ऐंठन को भी पूरी तरह से समाप्त करती है गुर्दे क्षोणी, मूत्रवाहिनी। दवा निकलती है मूत्र तंत्रसूजन।
सिस्टीन पत्थरों का विघटन
जब इस विकृति का पता चलता है, तो निम्नलिखित दवाएं लेने की सलाह दी जाती है:
- "पेनिसिलिन"। एजेंट सिस्टीन के साथ एक विशिष्ट यौगिक बनाता है, जो आसानी से मूत्र में घुल जाता है। यह आपको पत्थरों को कम करने की अनुमति देता है।
- "थियोप्रोनिन"। दवा के शरीर पर प्रभाव उपरोक्त दवा के समान है। यह निर्धारित किया जाता है कि "पेनिसिलमाइन" अप्रभावी था।
- "पोटेशियम साइट्रेट", "सोडियम बाइकार्बोनेट"। दवाएं जो मूत्र को क्षारीय करती हैं। नतीजतन, सिस्टीन पत्थर घुल जाते हैं।
- "यूरालिट"।
पोषण सुविधाएँ
सभी रोगियों को डॉक्टर द्वारा निर्धारित आहार का पालन करना चाहिए। पुरुषों में यूरोलिथियासिस, पत्थरों के प्रकार के आधार पर, कुछ आहार प्रतिबंध लगाता है।

यदि रोगी को पेशाब आता है, तो इसका उपयोग कम से कम करना आवश्यक है:
- प्यूरीन से भरपूर खाद्य पदार्थ।ये मछली, पशु मांस, मशरूम, ऑफल, फलियां, मांस शोरबा हैं। इस तरह के भोजन को प्रति सप्ताह 1 बार अनुमति दी जाती है।
- शराब. मरीजों को रेड वाइन, बीयर पीने से मना किया जाता है।
आहार भोजन निम्नलिखित खाद्य पदार्थों पर आधारित होना चाहिए:
- मीठी मिर्च, टमाटर, बैंगन, आलू;
- हल्का पनीर;
- बाजरा, एक प्रकार का अनाज, जौ के दाने;
- फल, जामुन;
- पास्ता;
- अंडे;
- दूध, पनीर, डेयरी उत्पाद।
ऑक्सालेट्स के निदान वाले मरीजों को निम्नलिखित उत्पादों के उपयोग को सीमित करना चाहिए:
- पालक, सलाद पत्ता, शर्बत;
- बीट, गाजर, टमाटर;
- खट्टी गोभी;
- अजवाइन, अजमोद;
- कॉफी चाय;
- जेली, जेली;
- चॉकलेट, कोको;
- हरी फली;
- चिकन, बीफ;
- करंट, खट्टे फल, खट्टे सेब।
- दूध के उत्पाद;
- साबुत अनाज, अनाज;
- आलू, कद्दू, गोभी;
- पागल;
- खुबानी, केले, नाशपाती, तरबूज;
- मटर।
आहार में फॉस्फेट का पता लगाते समय, आपको सीमित करना चाहिए:
- क्रैनबेरी, करंट, क्रैनबेरी;
- सब्जियां फल;
- किण्वित दूध उत्पाद, पनीर, पनीर, डेयरी उत्पाद;
- शराब;
- गर्म मसाले;
- कार्बोनेटेड ड्रिंक्स;
- कॉफ़ी।
आहार में निम्नलिखित खाद्य पदार्थों को प्राथमिकता दी जाती है:
- विभिन्न सूप;
- वनस्पति तेल;
- पास्ता, रोटी;
- मक्खन;
- मछली का मांस;
- फल पेय और जूस खट्टे जामुनऔर फल (क्रैनबेरी, खट्टे फल, सेब)।
सिस्टीन पत्थरों के साथ, निम्नलिखित खाद्य पदार्थों को बाहर रखा जाना चाहिए:
- ऑफल - प्लीहा, यकृत, गुर्दे।
- मछली का मांस। इसे सप्ताह में 3 दिन से अधिक उपयोग करने की अनुमति नहीं है। दैनिक खुराक 200-250 मिलीग्राम है।
- अंडे (प्रति दिन केवल एक)।
- गेहूं का आटा।
- फलियां।
- तरबूज;
- साइट्रस;
- काउबेरी;
- अंगूर;
- स्ट्रॉबेरी;
- किशमिश;
- गार्नेट;
- जैतून;
- रहिला;
- करंट;
- गाजर;
- पागल;
- ब्लूबेरी।
निष्कर्ष
यदि आवश्यक हो, तो "एमकेडी" (यूरोलिथियासिस) के निदान वाले रोगियों की सिफारिश की जा सकती है विशेष तरीकेकुचल पत्थर। जैसा कि आप देख सकते हैं, किसी भी विकृति से निपटा जा सकता है। मुख्य बात यह है कि हार न मानें और डॉक्टर के सभी नुस्खों का सख्ती से पालन करें।




