Геморрагический васкулит. Васкулит у ребенка: геморрагический, аллергический. Причины, симптомы, фото, лечение, прогнозы.
Являются одним из наиболее распространенных геморрагических заболеваний у детей. В основе болезни лежит асептическое (немикробное, стерильное) воспаление и разрушение стенок мелких сосудов, множественное образование микротромбов в них и поражение сосудов кожи и внутренних органов.
На слизистой оболочке щек, губ, мягком небе у детей часто видны множественные кровоизлияния красного или темно-вишневого цвета, слегка приподнятые над уровнем окружающей слизистой оболочки, иногда кровоточащие.
Кортикостероиды и иммунодепрессанты остаются золотым стандартом. Ключевые слова: Легочные Альвеолы, Кровоизлияние, Капилляры, Васкулит, Антитела, Антинейтрофильная цитоплазма, Диагностика, Обзор. Диффузное альвеолярное кровоизлияние является опасным для жизни состоянием, вызванным различными нарушениями, связанными с кровохарканью, анемией, диффузной инфильтрацией легких и острой респираторной недостаточностью.
Легкое - это участок, часто участвующий в системном васкулите. Клинические особенности заболевания каждого пациента определяются местом, размером и типом сосуда. Таким образом, особое внимание должно быть уделено структуре выводов или клинических сценариев.
Геморрагический васкулит - иммунопатологическое заболевание, характеризующееся системным васкулитом - воспалением сосудов. Чаще болеют мальчики.
Причины и патогенез
Точные причины болезни не установлены.
Возможна связь геморрагического васкулита со стрептококковой, вирусной инфекциями, профилактическими прививками, лекарственной аллергией, гельминтозами, сенсибилизацией эндогенными белками и метаболитами.
Он представляет собой кровохарканье, анемию, диффузную инфильтрацию легких и острую респираторную недостаточность. Диагноз подтверждается наблюдением накопления красных кровяных клеток, фибрина или гемосидерин-насыщенного макрофага в альвеолярном пространстве при патологической биопсии. Также можно увидеть мягкое междоузлие утолщение, организацию пневмонии или диффузное альвеолярное повреждение.
Легочный капиллярит является наиболее распространенным нахождением. Легочный капиллярит имеет уникальный гистопатологический облик, состоящий из интерстициальной нейтрофильной преобладающей инфильтрации, фибриноидного некроза альвеолярных и капиллярных стенок, лейкоцитоклазиса, вызванного системным васкулитом, болезнью мембран подмышечной основы и классическим аутоиммунным заболеванием. Инфильтрационные нейтрофилы подвергаются цитоклазному и ядерному мусору, накапливаются в интерстиции, и происходит последующая потеря целостности альвеолярной капиллярной основы.
Во многих случаях определить провоцирующий фактор, вызвавший геморрагический васкулит у ребенка, не удается. Исследователи отмечают специфическую наследственную предрасположенность по наличию аналогичного заболевания у одного из членов семьи. У многих больных детей удается обнаружить очаги хронической инфекции (кариес, гайморит, фарингит).
Системный васкулит может также включать микроциркуляцию. Легочный капиллярит может также быть небольшим сосудистым васкулитом, ограниченным легким. Легочный васкулит относится к воспалению сосудов легких любого размера, тогда как легочный капиллярит ограничивается микроциркуляцией легкого.
Бледное легочное кровоизлияние
Любой источник повреждения альвеолярной микроциркуляции может теоретически вызвать альвеолярное кровоизлияние. Это также проявляется в нескольких других условиях, включая использование определенных лекарств и трансплантацию. Эпителиальные поражения обычно микроскопические и рассеиваются географически.
В настоящее время доказано, что геморрагический васкулит принадлежит к иммунокомплексным заболеваниям. При этом микрососуды под влиянием провоцирующего фактора асептическоми воспаляются, происходит разрушение их стенки, образуются тромбы и экстравазаты - так называется кровь, выступившая из сосуда.
Причина образования экстравазатов - повреждение циркулирующими иммунными комплексами и активированными компонентами системы комплемента стенки микрососудов.
Клинические проявления, симптомы и признаки
Хемоптиз может развиваться в течение нескольких часов или нескольких дней, но до одной трети пациентов не имеют кровохарканья. Альвеолярные инфильтраты могут быть односторонними, а падение гематокрита или гемоглобина может быть трудно документировать. Может развиться неспецифический кашель, одышка, боль в груди и лихорадка. Также могут присутствовать системные симптомы. Таким образом, необходим высокий показатель клинического подозрения. Два возможных клинических сценария описаны в следующих разделах.
Подтверждением того, что воспаление сосудов при геморрагическом васкулите является иммунокомплексным является выявление в коже, внутри сосудов, иммуноглобулинов (вид белков глобулинов крови) А, , , фибриногена , С3-комплемента. У всех больных детей находят отложения в сосудах почек комплексов с иммуноглобулина А (Ig А).
Необходимо провести тщательную оценку глаз для доказательства эписклерита или васкулита сетчатки, носоглотки для эрозии носовых перегородок или деформаций седловидного носа и кожи для лейкоцитокластического васкулита. В начальных диагностических исследованиях необходимо получить культуру крови и других пораженных органов, чтобы исключить инфекцию. Хотя результаты, как правило, неспецифичны, должны быть получены обычные лабораторные анализы, такие как полный анализ крови с дифференциалом, химией, анализы печени, азот мочевины крови и креатинин.
В анализах светрывающей системы крови не бывает грубых изменений, но регистрируют склонность к гиперкоагуляции - более активному тромбообразованию. У части детей с геморрагическим васкулитом имеется ДВС-синдром.
Классификация
- форма - простая, ревматоидная, абдоминальная, молниеносная
- течение - острое, затяжное, хронически-рецидивирующее
- осложнения - инвагинация, перфорация, перитонит , желудочно-кишечное кровотечение , острая постгеморрагическая анемия. Читайте о диагностике анемии в статье «Диагностика анемии. Какие анализы стоит сдавать? ».
Симптомы геморрагического васкулита
Синдромы геморрагического васкулита у детей
- кожный
- суставной
- абдоминальный
- почечный
- злокачественный с молниеносным течением
Все перечисленные синдромы геморрагического васкулита в разной степени выраженности могут комбинироваться друг с другом.
Повышенный уровень седиментации эритроцитов и С-реактивный белок ожидаются при активном васкулите, но не имеют специфичности. Анализ мочи с микроскопическим исследованием должен быть получен у всех пациентов. Недавнее альвеолярное кровоизлияние увеличивает диффузионную способность монооксида углерода, тогда как кровоизлияние, которое происходит более чем за 48 часов до испытания, вряд ли вызовет значительное повышение.
Прозрачные рентгенограммы грудной клетки и компьютерная томография часто показывают аномалии даже в отсутствие клинически значимых симптомов. Рентгенограмма грудной клетки может проявлять неоднородные или диффузные альвеолярные непрозрачности. Повторные эпизоды кровоизлияния могут привести к ретикулярной интерстициальной непрозрачности из-за легочного фиброза, как правило, с минимальной сотой. Компьютерная томография может отображать области консолидации, чередующиеся с областями затухания земляного стекла и сохраненными нормальными участками.
При геморрагическом васкулите в процесс могут быть вовлечены сосуды любой области, в том числе легких, мозга и его оболочек.
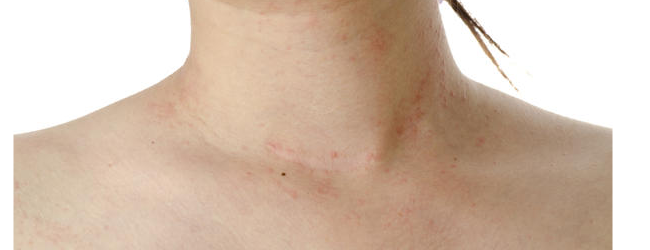
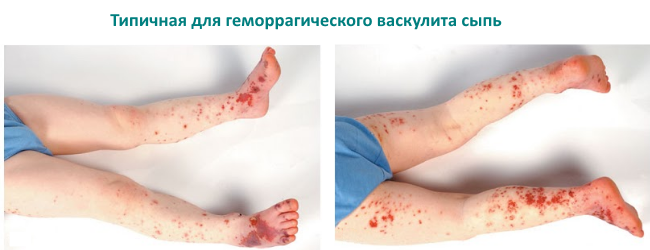
Кожный синдром у детей встречается наиболее часто и характеризуется появлением на конечностях, ягодицах, реже на туловище папулезно-геморрагической сыпи иногда с уртикарными элементами. Сыпь симметрична. В тяжелых случаях сыпь осложняется центральными некрозами и покрывается корочками.
Эти результаты обычно неспецифичны. Аденопатия лимфатических узлов не является общим нахождением и более наводит на мысль о инфекции или злокачественности. Бронхоскопия используется, прежде всего, для документирования альвеолярного кровоизлияния и исключения инфекции.
Хотя достоверный диагноз иногда может быть сделан без биопсии ткани, диагностическая биопсия остается ключом к диагнозу. Диагностическая ткань может быть получена из легкодоступных мест, таких как повреждения кожи или верхних дыхательных путей. В дополнение к обычной гистопатологии, при необходимости должны проводиться исследования иммунофлуоресценции и электронной микроскопии.
Характерно то, что она оставляет после себя длительно сохраняющуюся пигментацию.
Суставной синдром при геморрагическом васкулите появляется часто вместе с кожным или спустя несколько часов, или дней. В крупных суставах отмечается боль разной интенсивности. Через несколько дней боль исчезает, при новой волне высыпаний суставной синдром может рецидивировать. Редко суставной синдром у детей характеризуется стойкостью. Чаще артрит при геморрагическом васкулите проходит довольно быстро и не оставляет деформаций.
Когда легок клинически участвует, хирургическая биопсия легких почти всегда дает окончательные патологические доказательства. Кортикостероиды и иммунодепрессанты остаются золотым стандартом для большинства пациентов. Большинство экспертов рекомендуют внутривенный метилпреднизолон при дозе 500 мг каждые 6 часов, хотя более низкие дозы, по-видимому, имеют схожую эффективность в течение 4 или 5 дней с последующим постепенным сокращением до поддерживающих доз оральных стероидов.
До введения иммуносупрессивной терапии у пациентов с системным васкулитом уровень смертности составлял 75%. Несмотря на этот впечатляющий прогресс, смертность пациентов с системным васкулитом, получающим лечение, по-прежнему остается высокой. Таким образом, цели терапии у пациентов с системным васкулитом - это предотвращение смертности или заболеваемости, связанной с заболеванием, и минимизация связанных с лечением осложнений.
Абдоминальный синдром очень часто наблюдается в детском возрасте, а именно у 2/3 детей больных геморрагическим васкулитом. Часто абдоминальный синдром предшествует кожным изменениям, что особенно затрудняет правильную диагностику. Основной признак - сильная боль в животе, характер - схваткообразный или постоянный, иногда достигает большой интенсивности.
Основой терапии васкулита является ранняя идентификация заболевания, сопровождаемая быстрым началом борьбы с болезнью с иммуносупрессией. Тяжесть заболевания обычно диктует интенсивность первоначального лечения и риск осложнений. Терапия часто делится на две фазы: начальная фаза «ремиссии-индукции» контролирует активное заболевание, а фаза «поддержания», которая использует менее интенсивную терапию, поддерживает ремиссию болезни, одновременно снижая риск неблагоприятных событий, связанных с медикаментами.
Рекомендации по лечению зависят от точного определения тяжести заболевания. Ограниченное заболевание относится к локализованному заболеванию верхних дыхательных путей. У этих пациентов нет системных симптомов, нет нарушения функции конечных органов и нет поражения почек.
Абдоминальный синдром при геморрагическом васкулите у детей обусловлен кровоизлияниями в стенку кишечника, кровоподтеками (гемморагиями) в субсерозный слой и в брыжейку. Эти кровоизлияния могут сочетаться с геморрагическим пропитыванием кишечной стенки и слизистой оболочки, кровотечением из последней паренхиматозного характера и из участков некроза, появлением кровавой рвоты, мелены (кровавого кала).
Раннее, генерализованное заболевание отличается от активного генерализованного заболевания наличием или отсутствием нарушенной функции органа. Как описано в отчете о случаях, оксигенация экстракорпоральной мембраны также использовалась для покупки времени до начала действия других вмешательств.
Для этой группы врач должен рассмотреть возможность использования новых или экспериментальных агентов. Терапевтическая терапия, используемая для поддержания контроля над заболеванием, требует меньше иммуносупрессии и должна быть связана с меньшими и менее тяжелыми побочными эффектами. При отсутствии вспышки заболевания поддерживающая терапия обычно продолжается в течение 12-18 месяцев. Для пациентов с высоким риском рецидива следует рассмотреть вопрос о более длительной терапии.
При обильных кровотечениях у детей развивается коллапс (потеря сознания) и острая постгеморрагическая анемия. У большей части больных абдоминальный синдром проходит в течение нескольких дней. Чаще всего абдоминальный синдром при геморрагическом васкулите симулирует острую кишечную непроходимость, аппендицит, перекрут кисты яичника, прободение язвы кишечника, поэтому очень важно проводить дифференциальную диагностику с перечисленными заболеваниями.
Обычно поражаются верхние и нижние дыхательные пути, с разрушением носовой перегородки и синусов и кавитационными поражениями в легких. Глаза, кожа и другие органы также могут быть задействованы. Зачастую полная триада отсутствует при первоначальном представлении. Его специфика составляет около 90%.
В случаях, когда диагноз остается неопределенным, хирургическая биопсия пораженных органов может проявлять типичные некротизирующие гранулематозные поражения. Внутривенный иммуноглобулин может быть эффективным для стойких заболеваний. Смертность значительна и чаще всего вызвана острой респираторной недостаточностью, почечной недостаточностью или наложенной инфекцией в результате иммуносупрессивной терапии.

Следует также помнить, что и сам гемморрагический васкулит может стать причиной развития всех перечисленных хирургических заболеваний органов брюшной полости. Так немало случаев развития инвагинации или непроходимости кишки в связи с некрозом кишки или её перфорацией.
Аллергический ангит с гранулемой
Гипопатологически наблюдаются некротизирующий, васкулит с небольшим сосудом и богатый эозинофилом клеточный инфильтрат с некротизирующими гранулемами. Совпадение, кожа, периферическая нервная система и желудочно-кишечное вмешательство также относительно распространены. Фокальный, сегментный некротизирующий васкулит и смешанный воспалительный инфильтрат без гранулемы встречаются гистопатологически.
Изолированный легочный капиллярит
Изолированный легочный капиллярит представляет собой небольшой сосудистый васкулит, ограниченный легкими. В то время как изолированный легочный капиллярит после лечения все-транс-ретиноевой кислотой наблюдался, большинство случаев были спорадическими. Большинство пациентов улучшаются во время терапии, а рецидивирующее заболевание бывает нечастым.
Трудности дифференциальной диагностики геморрагического васкулита у детей в подобной ситуации объясняют тот факт, что часть больных подвергается необоснованным хирургическим вмешательствам, поэтому важен тщательный осмотр ребенка на наличие сыпи, опрос на наличие суставной боли, выяснение данных анамнеза, исследование анализов мочи, так как нередко встречается почечный синдром, который нередко протекает по типу острого или хронического гломерулонефрита.
Типичным пациентом является молодой курящий мужчина, хотя также страдают пожилые люди, женщины и некурящие. Бледное кровоизлияние является наиболее распространенной основной гистологией, но иногда наблюдается легочный капиллярит. В таких случаях почечная биопсия по-прежнему показывает типичное линейное осаждение антител.
Трансплантация костного мозга
Одышка, лихорадка и кашель являются наиболее распространенными жалобами. Патогенез еще предстоит четко установить, но было высказано предположение, что важную роль играют тканевые повреждения, воспаление и ассоциированное выделение цитокинов. Тщательное внимание к истории болезни, физическому осмотру и целенаправленной лабораторной оценке часто выявляет основную причину.
Геморрагический васкулит значительно реже выявляется сосудистым поражением легких, которое иногда дает стремительное легочное кровотечение. Также васкулит у детей может проявится церебральной формой с головной болью, менингиальными симптомами.
Важное значение для оценки тяжести заболевания геморрагическим васкулитом у детей имеет количественное определение содержания фактора Виллебранда в плазме, содержания циркулирующих иммунных комплексов, гиперфибриногенемия, повышенное содержание в плазме альфа-2- и гамма-глобулинов , а также альфа-1-кислого гликопротеина отражают остроту и тяжесть болезни. Также необходимо определение в сыворотке криоглобулинов, антитромбина III , степени гепаринорезистентности плазмы, что имеет значение для подбора необходимой дозы гепарина.
Отделение дерматологии, венерологии и прорезов, Медицинский колледж Грант, Мумбаи, Махараштра, Индия. Пациент с лихорадкой и пурпурой часто представляет собой диагностическую проблему для дерматолога. Острый геморрагический отек младенчества - это редкий острый кожный лейкоцитокластический васкулитический синдром младенцев, ведущий к этой презентации.
Ключевые слова: Острый геморрагический отек, кокарда пурпура, пурпура хенох-шёнлейн, лейкоцитокластический васкулит. Инфекция, наркотики и иммунизация рассматриваются как факторы, вызывающие осаждение. 18-месячную девочку передавали из педиатрического отделения для пурпурных поражений кожи с 3-х дней. У нее была верхняя респираторная инфекция за 5 дней до развития поражений кожи. Ее мать сообщила о том, что сначала увидела красноватые пятна на ногах, которые постепенно увеличивались, чтобы привлечь лицо, ноги и руки.
Кровь в моче может появляться не только при заболеваниях почек и мочевыводящих путей, но и при различных формах васкулитов, когда сосуды на способны удерживать кровь в своем русле.

Дифференциальная диагностика
Формы геморрагического васкулита с криоглобулинемией, синдромом Рейно, холодовыми отеками, крапивницей, выделяются в особые группы и требуют исключения у ребенка вторичного генеза васкулита.
Дифференциальная диагностика геморрагического васкулита с коагулопатиями и нарушениями тромбоцитарного звена гомеостаза как правило не вызывает затруднений.
Симметричность высыпаний является важнейшей особенностью геморрагического васкулита. Ограниченные и несимметричные высыпания чаще бывают при сывороточной болезни, лекарственной аллергии.
Лечение
Ребёнка с геморрагическим васкулитом лечат в больнице (стационаре), затем в поликлинике и наблюдают в домашних условиях.
Лечение детей проводится в стационаре на протяжении 3-6 недель. Обязателен постельный режим не менее 3 недель, затем его постепенно расширяют.
При геморрагическом васкулите ребенку следует соблюдать строгую диету, которая исключает какао, кофе, шоколад, цитрусовые, свежие ягоды, показано ограничение животных белков, экстрактивных веществ, продуктов содержащих много гистамина.
Следует избегать назначения антибиотиков, сульфаниламидов, неоправданно при геморрагическом васкулите назначение препаратов кальция , аскорбиновой кислоты.
Базисным методом лечения данного заболевания является гепаринотерапия.
Гепарин детям назначают в дозе 300-400 ЕД/кг под контролем аутокоагуляционного теста. Также показаны антиагреганты, сосудистые средства, сорбенты.
Показанием к назначению преднизолона при геморрагическом васкулите у ребенка является:
- ангионевротический отек
- фульминоидные элементы
- длительно сохраняющийся болевой абдоминальный синдром
При бурно прогрессирующем течении возможно использование плазмафереза.
При выраженном болевом абдоминальном синдроме назначают обезболивающие средства.
У больных детей с вторичным нефритом или с бурным течением заболевания оправдано использование иммунодепрессантов с глюкокортикоидами и гепарином.
Наблюдение за ребенком после атаки геморрагического васкулита проводится в течение 5 лет, если отсутствует поражение почек, и включает санацию хронических очагов инфекции (санация ротовой полости, ЛОР патологии). Обязательно регулярное проведение анализов мочи, так как не исключено развитие вторичного гломерулонефрита. Обязательно освобождение от прививок на 2 года.
Профилактика геморрагического васкулита у детей включает предупреждение обострений очагов хронической инфекции, отвод от прививок, необоснованное назначение медикаментов.
Геморрагический васкулит у детей was last modified: Август 13th, 2017 by Мария Бодян
Васкулитами называют такую группу заболеваний, при которых поражаются сосуды. Имеется огромное количество васкулитов, что обусловлено их причинами и механизмами возникновения.
Основной процент заболеваемости геморрагическим васкулитом приходится на людей моложе 20 лет и составляет 40%. Геморрагический васкулит у детей диагностируется в 5 – 14-летнем возрасте. Характерно, что чаще данным заболеванием страдает мужской пол.
Определение геморрагического васкулита
Геморрагический васкулит относится к приобретенным заболеваниям и характеризуется повреждением мелких кровеносных сосудов, то есть капилляров, венул и артериол. При данном заболевании возникает асептическое воспаление, что приводит к нарушению структурной целостности стенки мелких сосудов и в свою очередь, ведет к усиленному тромбообразованию. В патологический процесс вовлекаются кожные сосуды и сосуды паренхиматозных органов. Из-за поражения кожных сосудов на коже возникает характерная сыпь, что дало другое название заболеванию – аллергическая или ревматоидная пурпура.
Патология была описана в позапрошлом веке двумя врачами Шенлейном и Генохом, и геморрагический васкулит стали называть болезнью Шенлейна-Геноха.
Причины и механизм развития
Причины заболевания на сегодняшний день до сих пор остаются спорными. Считается, что для развития данного процесса необходимо определенное состояние защитной системы организма, то есть человек должен быть склонен к аллергическим реакциям. После действия определенных факторов иммунная система провоцирует образование определенных иммунных комплексов, которые циркулируют в кровеносном русле и откладываются в кожных сосудах и внутренних органах. При этом иммунные комплексы повреждают сосуды, вызывая геморрагическую пурпуру, за счет выхода форменных элементов через поврежденные сосудистые стенки в окружающие ткани.
К факторам риска развития заболевания можно отнести:
- пожилой возраст;
- беременность;
- частые инфекции;
- склонность к атопическим реакциям;
- травмы.
Классификация
В зависимости от клинической картины выделяют следующие формы заболевания:
В зависимости от течения болезни выделяют:
- острое (процесс сходит на нет на протяжении месяца);
- подострое (заболевание длится до 3 месяцев);
- затяжное течение (болезнь продолжается до полугода);
- рецидивирующее течение (в течение нескольких лет подряд симптоматика геморрагического васкулита возвращается 3 – 4 раза или больше);
- хроническое течение (клиническая картина сохраняется до полутора лет и больше с периодическими обострениями процесса);
- молниеносное течение (как правило, встречается у детей младше 5 лет и продолжается несколько дней).
Также геморрагический васкулит имеет несколько степеней активности или степеней тяжести:
Первая или малая степень
Состояние больного удовлетворительное, температура тела может оставаться в пределах нормы или быть слегка повышенной (субфебрильная). На кожных покровах отмечаются небольшое количество высыпаний, причем остальные признаки отсутствуют. СОЭ увеличена и не превышает 20 мм/час.
Вторая или умеренная степень
Состояние больного среднетяжелое, отмечается выраженные кожные проявления, возрастание температуры до 38 и выше градусов. Присоединяются признаки интоксикации – головные и мышечные боли, выраженная слабость. Появляются абдоминальный и мочевой синдромы. СОЭ возрастает до 20 – 40 мм/час, в ОАК повышаются лейкоциты и эозинофилы, в биохимии крови снижается количество альбуминов.
Третья или высокая степень
Состояние больного расценивается как тяжелое, признаки интоксикации выражены значительно. Помимо кожного синдрома имеются суставной, абдоминальный и почечный синдромы с выраженными признаками. Возможно поражение как центральной (головной мозг), так и периферической нервной системы. В ОАК СОЭ больше 40 мм/час, значительный лейкоцитоз, нейтрофиллез, и снижение тромбоцитов.
Симптомы
Болезнь Шенлейна-Геноха, как правило, начинается остро, с повышения температуры и часто после того, как человек переболел острой респираторной инфекцией (через пару недель). Для геморрагического васкулита характерна триада симптомов: кожные высыпания, поражения суставов и абдоминальный синдром.
Кожный синдром
Кожные высыпания возникают у всех или практически у всех заболевших и наблюдаются в самом начале процесса. Высыпания выглядят как папулы (пузырьки) геморрагического (с кровяным содержимым) характера. Папулы могут быть как в виде точек, так и в виде пятен, размером от 1 до 5 мм. Они не исчезают при надавливании, а позднее сливаются между собой.
Высыпания несколько приподняты над кожной поверхностью и локализуются обычно на разгибательных поверхностях рук и ног. Также высыпания появляются на ягодицах и вокруг крупных, вовлеченных в патологический процесс, суставов. Возможно распространение геморрагической пурпуры на лицо, область живота и груди, а также спину.
В некоторых случаях появлению кожных высыпаний предшествует зуд кожи или . Через несколько дней геморрагическая пурпура начинает бледнеть и подвергаться обратному, но медленному развитию. Сначала высыпания становятся коричневыми, а потом оставляют на кожных покровах пигментированные пятна.
Нередко на фоне старых высыпаний появляются свежие, и кожа выглядит пестрой. Для высыпаний характерна симметричность. Количество высыпаний, а также выраженность других проявлений заболевания напрямую зависит от тяжести процесса.
В редких случаях возможен некроз в центре папулы (некротический вариант), после чего образуется корочка, которая позднее отпадает. В связи с этим на коже образуются рубцы.
Суставной синдром
Поражение суставов занимают второе место среди клинических проявлений геморрагического васкулита и встречаются у 70% (по некоторым данным у 100%) пациентов. Суставной синдром проявляется артралгиями (болями в суставах) и значительным воспалением суставов. Обычно в процесс вовлекаются крупные суставы (коленные и голеностопные и реже локтевые и лучезапястные).
Суставные боли выраженнее в случае появления сыпи вокруг пораженных суставов.
Характерна припухлость больного сустава и его деформация, что ведет к нарушению движений в нем. Кожа над пораженными суставами сначала краснеет, а потом становится синюшной.
Суставной синдром длится, как правило, не более недели и не приводит к стойкому деформированию суставов.
Абдоминальный синдром
Абдоминальные симптомы возникают у половины больных и обусловлены многочисленными кровоизлияниями в брюшину и кишечную стенку. Проявляется абдоминальный синдром внезапными приступообразными болями в животе (кишечная колика), но возможны и умеренные боли. На пике боли у больного возникает рвота с кровью и стул с кровью (мелена). Боль беспокоит, как правило, вокруг пупка, но возможны болевые ощущения и в других частях живота, что напоминает , или .
Параллельно с болевым синдромом появляются бледность кожи и слизистых, осунувшееся лицо, глаза западают, язык становится сухим, а черты лица заостряются.
Также определяются признаки раздражения брюшины (перитониальные симптомы). Болевой приступ заставляет пациента принимать вынужденное положение: лежа на боку с согнутыми и прижатыми к животу ногами.
Возможно развитие хирургических осложнений, требующих операции: инвагинация или кишечная непроходимость, перфорация аппендикса с возникновением перитонита. Абдоминальный синдром обычно купируется самостоятельно в течение двух – трех дней.
Почечный синдром
Нередко при геморрагическом васкулите в процесс вовлекаются и почки. Повреждение почек обусловлено образованием тромбов в мелких сосудах почечных клубочков, что ведет к развитию гломерулонефрита. Клинически почечный синдром проявляется микро- и макрогематурией (обнаруживается кровь в моче), и нефротическим синдромом, то есть отеками. Почечный синдром возникает не сразу, а после стихания кожного и абдоминального синдромов, обычно это происходит на первом году болезни. Частота встречаемости составляет от 40 до 60 процентов случаев.
Другие симптомы
Другие проявления болезни встречаются достаточно редко. Это может быть вовлечение в процесс головного и спинного мозга, геморрагические пневмонии, и прочее, которые диагностируются с помощью специальных исследований.
Анемический синдром
Развитие анемии при геморрагическом васкулите считается осложнением заболевания. Клинически проявляется общей слабостью и утомляемостью, одышкой, головокружением и обмороками, шумом в ушах и мельканием «мушек» перед глазами.
Геморрагический васкулит при беременности
Как было указано в причинах заболевания, вынашивание плода может спровоцировать возникновение болезни Шенлейна-Геноха. Так как заболевание относится к системным, то оно «запускает» антифосфолипидный синдром. Антифосфолипидный синдром во время гестации чреват задержкой внутриутробного развития ребенка, выкидышем или преждевременными родами, отслойкой плаценты. В случае возникновения заболевания в период вынашивания плода в низких дозировках назначают аспирин и гепарин.
Особенности заболевания у детей
В детском возрасте в половине случаев заболевание протекает без геморрагической сыпи, что усложняет диагностику. В первую очередь у детей в патологический процесс вовлекаются суставы с развитием суставного синдрома и пищеварительный тракт с развитием абдоминального синдрома. Заболевание, как правило, начинается и протекает остро.
В случае возникновения геморрагической сыпи наблюдается выраженность ее экссудативного компонента («набухшие» папулы) и склонность к генерализации, то есть сыпь покрывает практически всю поверхность кожи. Кроме того, для геморрагического васкулита в детском возрасте характерен и склонность к рецидивированию.
Диагностика
Диагностика заболевания начинается со сбора жалоб и изучения анамнеза болезни и жизни (перенесенные недавно инфекции, наличие хронических заболеваний, наследственность). Затем проводится тщательный осмотр больного, во время которого оценивается цвет кожных покровов, наличие/отсутствие геморрагических высыпаний, состояние крупных суставов, проводится пальпация живота и прочее.
Из лабораторных методов применяются следующие:
При малой степени активности или в начале болезни ОАК в пределах нормы. В последующем возможно повышение лейкоцитов (лейкоцитоз) и нейтрофилов (нейтрофиллез), снижение эритроцитов и гемоглобина вследствие геморрагических кровоизлияний в коже. Также возрастает СОЭ.
В случае развития почечного синдрома в ОАМ обнаруживают эритроциты (гематурия), белок (протеинурия) и цилиндры (цилиндрурия).
Определяется количество сиаловых кислот, фибриногена, гаптоглобулина, а-глобулинов и у-глобулинов. При геморрагическом васкулите их содержание повышается. Также определяют содержание холестерина, креатинина и мочевой кислоты и прочие показатели для выявления сопутствующей патологии.
- (снижение плотности мочи при почечном синдроме).
- Анализ кала
При абдоминальном синдроме в кале возможно определение крови, что указывает на кишечное кровотечение.
- Иммунологическое исследование
Определяются иммунологические комплексы класса А (увеличение). Возможно увеличение СРБ (С-реактивного белка), что характерно для аутоиммунных заболеваний.
- (в пределах нормы).
- Кровь на вирусные гепатиты (В, С)
Определение иммуноглобулинов на гепатиты, которые могут дать начало развития заболевания.
Из инструментальных методов применяют:
- УЗИ почек (при почечном синдроме);
- (при болях в животе);
- биопсия почек (при почечном синдроме) и кожи – повреждение мелких сосудов, выявление воспаления в них и разрушения стенок;
- эндоскопические методы (ФГДС, и бронхоскопия и другие).
Также помогают в диагностике заболевания и другие методы исследования:
- щипковая проба – возникновение подкожных геморрагий при сдавлении кожи;
- проба жгута – появление геморрагий при наложении на плечо жгута;
- манжеточная проба – при наложении манжеты тонометра и нагнетании в нее воздуха появляются подкожные кровоизлияния.
Лечение
Терапией геморрагического васкулита занимается врач-ревматолог. При возникновении осложнений привлекаются врачи других специальностей (хирурги, нефрологи и прочие). Всех пациентов в остром состоянии и при рецидивировании процесса госпитализируют. Показан постельный режим, что способствует ограничению движений в конечностях, улучшению микроциркуляции и снижает вероятность увеличения кожных кровоизлияний. Также назначается гипоаллергенная диета. Из лекарственных препаратов назначаются следующие:
Базисная терапия
- прием энтеросорбентов (активированный уголь, энтеросгель и другие), что связывают токсины в кишечнике и выводят их из организма;
- дезагрегантные препараты (курантил, аспирин, трентал, тиклопидин) – предотвращают образование сгустков крови, улучшают микроциркуляцию;
- назначение – улучшают реологию крови, повышают ее текучесть, снижают свертываемость и тромбообразование;
- прием антигистаминных препаратов (тавегил, кетотифен, кларитин) – предотвращают развитие аллергических реакций;
- инфузионное (внутривенное) вливание растворов – выведение вредных веществ из организма;
- прием глюкокортикоидов (преднизолон, метилпреднизолон) – обладают антигистаминным, противовоспалительным и иммуносупрессивным действием – эффективны при почечном и суставном синдромах;
- антибиотики и противомикробные препараты – для борьбы с инфекцией.
Дополнительная или альтернативная терапия
- прием нестероидных противовоспалительных препаратов ( , индометацин) – действуют как жаропонижающие, купируют боль и подавляют воспаление – назначаются при суставном синдроме;
- прием некоторых витаминов – мембраностабилизаторы, укрепляют сосудистую стенку, предотвращают кровоизлияния (витамины А, Е, никотиновая кислота, группы В);
- цитостатики – купируют рост опухолевых клеток и угнетают работу иммунной системы, то есть подавляют аллергические реакции;
- плазмаферез и гемодиализ – очищение крови от вредных веществ и аллергических иммунокомплексов;
- препараты кальция – предупреждают вымывание солей кальция из организма. и какао, морская рыба и морепродукты, орехи. Также необходимо отказаться от жирной и жареной пищи. В диете должны преобладать молочные продукты с пониженной жирностью, тушеные и отварные блюда. Разрешаются зеленые яблоки, крупяные каши, индюшатина и крольчатина, растительные масла.
Вопрос:
Какой прогноз при геморрагическом васкулите?
Ответ: Как правило, прогноз, особенно при легкой форме болезни, благоприятный. Тяжелое течение геморрагического васкулита чревато рецидивированием заболевания и возникновением осложнений (нефрит, осложненный ). При молниеносной форме высока вероятность летального исхода в течение нескольких дней после начала болезни.
Вопрос:
Берутся ли больные, перенесшие геморрагический васкулит, на диспансерный учет?
Ответ: Диспансерный учет у взрослых после перенесенного заболевания не показан. Дети должны наблюдаться на протяжении двух лет. В первые полгода ежемесячно, следующие полгода раз в квартал, и последний год каждые 6 месяцев. Дети не должны заниматься спортом, им противопоказаны физиопроцедуры и инсоляция (пребывание на солнце).
Вопрос:
Возможно ли развитие осложнений и последствий после геморрагического васкулита и какие?
Ответ: Да, заболевание может привести к возникновению кишечной непроходимости и перитониту, хронической почечной недостаточности, нарушению функций внутренних органов (сердце, печень), анемии и легочным кровотечениям, у детей возможно развитие геморрагических диатезов.




