Сахар 5.7 из пальца. Какой уровень глюкозы в крови считается нормой? Правила сдачи.
Всемирная Организация Здравоохранения считает, что заболеваемость диабетом во всем мире давно перешагнула эпидемиологический порог, и отмечает, что особенно высокий уровень заболеваемости отмечается в странах, где население имеет низкий или даже средний уровень дохода. Специалисты ВОЗ считают, что противостоять диабету можно и необходимо, но для этого население всех стран должно понимать, что это за заболевание и какова его природа.
Известно, что сахарный диабет — это метаболическое заболевание, нарушение обменных процессов в организме, причем нарушается метаболизм не только углеводов, но и обмен жиров и белков. Важно понимать, что этиология (то есть происхождение, природа) таких нарушений может существенно различаться, хотя во всех случаях нарушается секреция и/или действие в организме гормона инсулина.
Доктор Крис Федтнер, который изучает диабет, с уверенностью сообщает, что более чем в 90% случаев диабет развивается в результате цивилизационных изменений и развития технологий и технологических процессов. Таким образом, диабет получил название «болезнь цивилизации».
Всемирная Организация Здравоохранения призывает к профилактике диабета, если это еще возможно, а если диабет уже диагностирован, то к максимальному улучшению качества жизни и к минимизации осложнений этого заболевания. По мнению специалистов ВОЗ, значительное количество случаев заболеваний диабетом можно предотвратить, если вести правильный образ жизни и приучать к этому детей.
Причины развития диабета — нарушения метаболических процессов в организме, то есть углеводного и жирового обмена веществ, в результате чего повышается уровень глюкозы в крови.

Доказано, что нормальный уровень глюкозы (сахара) в крови обеспечивается здоровым образом жизни, причем особенное значение приобретает правильное питание, здоровая аткивность, включающая достаточное количество физических упражнений, и отказ от привычек, которые пагубно отражаются га раюоте всехоргангов т систем организма. Кроме того, в развитии диабета немалую роль может сыграть , особенно хронический.
По данным статистики, за последнее столетие употребление сахара увеличилось примерно в двадцать раз.
В последние десятилетия многократно увеличилось употребление легкоусвояемых углеводов. Серьезные и достаточно продолжительные медицинские исследования, которые проводились в разных странах мира, позволили сделать вывод, что негативное воздействие на обмен веществ и на увеличение риска заболеть диабетом оказывают несколько факторов:
- Ухудшение экологии;
- Отказ от здоровой пищи в пользу продуктов, которые содержат химические компоненты;
- Уменьшение уровня ежедневных физических нагрузок, в том числе и отказ от ходьбы;
- Наличие вредных привычек, в том числе привычка курить, включая курение электронных сигарет, и превышение разумного количества алкоголя;
- Возросший уровень повседневного стресса;
- Отсутствие нормального и достаточного психологического и физического отдыха.
Воздействие на человека всех этих факторов приводит к нарушениям метаболизма, в том числе и к нарушениям липидного (жирового) обмена, а также к повышенным нагрузкам на поджелудочную железу, которая продуцирует гормон инсулин, регулирующий углеводный обмен в организме.
Врачи отмечают, что особенно вредными следует считать некоторые продукты питания, от которых желательно полностью отказаться или существенно ограничить (детям эти продукты вообще категорически противопоказаны):
- Фаст-фуд (быстрое питание, уличная еда), включая чипсы — из-за высокого содержания углеводов, жиров и консервантов;
- Газированные напитки, особенно окрашенные в яркие цвета — из-за высокого содержания сахара и консервантов;
- Кондитерские изделия — из-за высокого содержания сахара, других углеводов и жиров (часто);
- Жирная пища — из-за угрозы увеличения массы тела до уровня ожирения.

В последние десятилетия сахарный диабет диагностируется у детей и подростков 10-12 лет, хотя еще в середине ХХ века эта болезнь практически всегда диагностировалась у лиц пожилого возраста.
В начале нового тысячелетия специалисты отметили, что увеличение уровня сахара (глюкозы) в крови людей разных возрастных и социальных групп приобретает угрожающие масштабы во всем мире, но особенно в развитых станах Европы и в США.
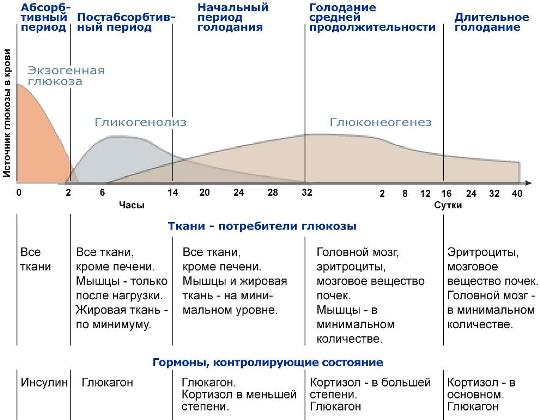
Чтобы избежать заболевания сахарным диабетом, необходимо прилагать максимальные усилия для контроля и поддержания нормального (здорового) уровня сахара (глюкозы) в крови.
Этот показатель управляется и регулируется гормональной системой и в частности гормоном инсулином, который продуцирует поджелудочная железа. Если организм проявляет неправильную реакцию на инсулин или если инсулина вырабатывается слишком мало, то показатели увеличиваются.
Всемирная Организация Здравоохранения определила безопасные показатели и нормы для разных возрастных групп. Этот показатель измеряется натощак утром. Для анализа используется капиллярная кровь или венозная кровь.
- У новорожденных и грудных детей до достижения ими одного месяца показатели должны быть меньше по сравнению с другими возрастными категориями и могут составлять от 2,8 до 4,4 ммоль/л.
- У детей после одного месяца и до достижения ими четырнадцати лет показатель глюкозы в плазме крови возрастает и в норме может колебаться от 3,3 до 5,5 ммоль/л.
- У подростков, достигших четырнадцатилетнего возраста, и у взрослых этот показатель может колебаться от 3,5 до5,5 ммоль/л.
Установлено, что чем старше становится человек, тем меньше у него чувствительность к инсулину, поскольку практически у всех погибает некоторая часть специальных рецепторов и у многих увеличивается вес. Именно поэтому усваивается организмом хуже, а уровень показателя сахара (глюкозы) в крови с индивидуальной скоростью возрастает.
Результаты тестов могут отличаться в зависимости от того, какая кровь использовалась. Если для теста использовалась венозная кровь, то нормальные показатели следует завысить (на 10-12%). Нормальные показатели для капиллярной крови (берется из пальца, чаще всего на руке) 5,5 ммоль/л; нормальные показатели для венозной крови 6,1 ммоль/л.
Диагностировать сахарный диабет можно только на основании результатов нескольких анализов крови, результатов других обследований и на основании сопоставления результатов анализов с симптомами диабета.
Сахарный диабет определяется при таких показателях:
- При анализе крови из пальца количество содержащейся в крови глюкозы превышает показатель 6,1 ммоль/л;
- При тестировании крови из вены уровень содержащейся в крови глюкозы превышает показатель 7,0 ммоль/л.
Нарушения метаболизма углеводов сначала приводят к нарушению толерантности организма к глюкозе:
- При анализе крови из пальца уровень глюкозы определяется от 5,6 до 6,1 ммоль/л;
- При тестировании с использованием венозной крови уровень глюкозы определяется от 6,1 до 7,0 ммоль/л.
Если определенные при тестировании результаты теста оказываются ниже 3,5 ммоль/л, то может диагностироваться состояние гипокликемии, которое может быть вызвано разными причинами.
При заболевании очень важно достичь уровня компенсирования сахарного диабета, то есть состояния, когда показатели приближаются к нормальным:
- Сахарный диабет 1 типа — показатели постоянно не превышают 10 ммоль/л;
- Сахарный диабет 2 типа — показатели не превышают 6 ммоль/л до натощак и 8,25 ммоль/л после употребления пищи.
![]()
Повышение показателей уровня сахара (глюкозы) в крови с некоторой долей вероятности можно предположить на основании нескольких симптомов:
- Без видимых причин повышается утомляемость, постоянно ощущается слабость и головная боль;
- При повышении аппетита вес постоянно снижается;
- Появляется постоянная жажда (желание попить) и ощущение сухости во рту;
- Мочевыделение становится частым и более обильным, появляются ночные позывы;
- На коже появляются гнойничковые поражения; травмированная кожа, включая мелкие ранки и даже царапины, заживают очень долго;
- Снижается иммунитет, что проявляется частыми простудными заболеваниями и низкой работоспособностью;
- В паху появляется ощущение зуда;
- Может отмечаться снижение зрения, особенно после 50 лет.
Даже если отмечаются только некоторые из симптомов, то обязательно следует тщательно проверить уровень сахара в крови.
Особое внимание необходимо для групп риска, поскольку диабет может протекать практически бессимптомно и иметь волнообразный характер. К группам риска относятся:
- Люди, которые имеют наследственную предрасположенность к диабету и семейную историю этого заболевания;
- Лица, возраст которых превышает 50 лет;
- Люди с избыточным весом или ожирением;
- Больные с патологиями поджелудочной железы.
Результаты тестов могут быть ложноположительными. Чтобы убедиться в правильности или в ошибочности диагноза, необходимы дополнительные тесты, определяющие толерантность организма к глюкозе, например, анализ крови с сахарной нагрузкой.
Если в результате дополнительных тестов выявлено нарушение толерантности организма к глюкозе, то следует понимать, что в половине случаев это состояние в течение десяти лет приведет к диабету, в четверти случаев состояние не изменяется и остается стабильным, и в четверти случаев нарушения толерантности организма к глюкозе это состояние исчезает, а толерантность к глюкозе восстанавливается.
Тест на определение нарушения толерантности к глюкозе
Чтобы эффективно выявить любые патологии и патологические нарушения углеводного обмена и разные формы сахарного диабета, проводится специальный тест, определяющий толерантность организма к глюкозе. Считается, что этот диагностический тест необходим в следующих случаях:
- Если признаки повышенного уровня сахара в крови не обнаружены, но в моче сахар периодически выявляется;
- Если при отсутствии клинических симптомов диабета есть признаки полиурии (увеличивается количество выделяемой в течение суток мочи);
- При неблагоприятных результатах стандартных тестов во время беременности;
- При неблагоприятных результатах стандартных тестов при заболевании тиреотоксикозом;
- При неблагоприятных результатах стандартных тестов при патологиях печени;
- Если при наличии симптомов диабета уровень сахара в крови соответствует нормальным показателям, а сахар в моче отсутствует;
- Если есть генетическая предрасположенность к диабету;
- Если беременность закончилась рождением ребенка с весом свыше 4 кг (уровень показателя сахара в крови необходимо контролировать и у матери, и у ребенка);
- Если выявлены ретинопатия или нейропатия невыясненного генеза.
Чтобы провести тест на толерантность к глюкозе, кровь исследуется трижды: утром натощак; затем следует выпить раствор 75 г глюкозы в теплой воде или в чае; затем через один час и через два часа после приема глюкозы. Если тест необходимо провести у ребенка, то количество глюкозы рассчитывается так: на 1 кг массы тела необходимо 1,75 г глюкозы.
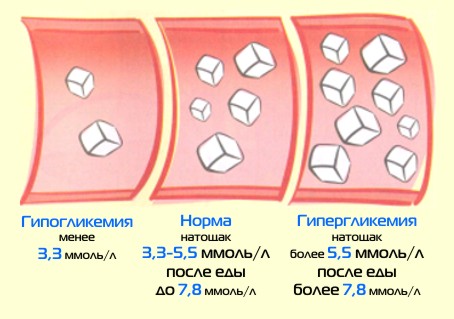
Хотя уровень гликемии измеряется дважды, однако практикующие врачи считают наиболее достоверными результаты, полученные через час.
- В норме уровень сахара в крови через два часа после приема глюкозы (или после употребления пищи) должен составлять Показатель менее 7,8 ммоль/л — норма.
- Показатель и для капиллярной, и для венозной крови в пределах от 7,8 ммоль/л до 11,1 ммоль/л — преддиабет.
- Показатель превышает 11,1 ммоль/л и в капиллярной, и в венозной крови —диабет.
После проведения теста рассчитываются два показателя:
- Гипергликемический показатель, который не должен в норме превышать коэффициент 1,7.
- Гипогликемический показатель, который в норме не должен превышать коэффициент 1,3.
Если тест не выявляет никаких нарушений, но один из коэффициентов превышает нормальные показатели, то такой пациент находится в группе риска.
Что такое гликированный гемоглобин?
С 2010 года Американская диабетическая ассоциация (ADA, или American Diabetes Association) предлагает клиникам, больницам и другим медицинским учреждениям, а также национальным системам здравоохранения использовать для диагностики диабета тест на содержание в крови гликированного гемоглобина (тест на гликированный гемоглобин), то есть гемоглобина, с которым связывается сахар (глюкоза) крови.
Тест, который называется уровень гемоглобина HbA1C, или просто HbA1C, определяет процент гликированного гемоглобина по отношению ко всему гемоглобину.
Тест HbA1C считается не только максимально достоверным, но и очень удобным:
- Забор крови для теста можно проводить в любое время суток, причем совершенно не принимая во внимание прем пищи;
- Нет необходимости принимать глюкозу и ждать два часа;
- Результат теста не зависит от таких факторов, как прием любых лекарственных средств; наличие простудных, вирусных или инфекционных заболеваний; стрессовое состояние, которое может оказывать влияние на результаты стандартных тестов.
Тест HbA1C позволяет определить, насколько успешны мероприятия по контролю тестируемого показателя в течение последнего времени (до трех месяцев), что очень важно для управления сахарным диабетом и позволяет скорректировать терапию.
Однако следует понимать, что тест HbA1C имеет недостатки:
- Стоимость теста выше, чем стоимость стандартного;
- Результат искажается при низком уровне тироксина и трийодтиронина — гормонов щитовидной железы (может быть завышен);
- Результат может быть искажен при низком уровне гемоглобина и при анемии;
- Предположительно, что результат искажается при приеме витаминов Е и/или С в высоких дозах (может быть занижен);
- Тест есть в распоряжении не всех медицинских учреждений.
- Результаты теста HbA1C позволяют сделать такие выводы:
- При результате теста 6,5% предварительно диагностируется сахарный диабет (необходимы дополнительные тесты и анализы и наблюдение);
- При результате теста от 6,1 до 6,4% диагностируется состояние преддиабета (риск диабета очень высокий). При таких результатах теста рекомендуется низкоуглеводная диета;
- При результате теста от 5,7 до 6,0% риск диабета считается достаточно высоким, хотя само заболевание еще не началось;
- При результате теста менее 5,7 вероятность заболевания диабетом может считаться минимальной.
Многие люди, обнаружив у себя сахар в крови 6,0 ммоль/л и выше, впадают в панику, ошибочно считая, что у них начался сахарный диабет. На самом деле если вы сдали кровь из пальца на голодный желудок, то уровень сахара 5,6-6,6 ммоль/л еще не говорит о начале диабета, а лишь указывает на нарушение чувствительности к инсулину или толерантности к глюкозе. Диагноз сахарный диабет врачи ставят при показателе выше 6,7 ммоль/л натощак, а если анализ сдан после еды, то уровень 5,6 - 6,6 ммоль/л считается нормой.
Уровень сахара 3,6-5,8 ммоль/л является нормальным для здорового человека трудоспособного возраста. Если же уровень сахара в крови, сданной на голодный желудок, оказался в пределах 6,1-6,7 ммоль/л , то это говорит о том, что в дальнейшем вам надо изменить привычный образ жизни. Чтобы не допускать повышения уровня сахара в крови отныне вам обязательно нужно правильно питаться, больше времени уделять отдыху, заниматься физическими упражнениями не менее 30 минут в день и поддерживать оптимальный вес тела.
Норма сахара в крови у детей до пяти лет отличается от нормы для взрослых. У детей возраста до одного года нормальным считается уровень сахара в крови 2,8-4,4 ммоль/л , от одного года до пяти лет - 3,3-5,0 ммоль/л . У детей старше пяти лет норма сахара в крови почти такая же, как у взрослых. Если у ребенка показатель выше 6,1 ммоль/л, то надо повторно сдать анализы и исключить риск начало развития сахарного диабета.
На сегодняшний день нет способов и препаратов для излечения сахарного диабета, так как науке пока неизвестно как восстановить или заменить клетки, отвечающие за выработку инсулина - гормона, вырабатывающегося в поджелудочной железе и снижающего уровень сахара в крови. При нарушениях выработки инсулина в организме развивается диабет первого типа, а при диабете второго типа инсулин вырабатывается нормально, но организм не знает, как правильно его использовать.
В организме инсулин помогает сахару попасть из крови в клетку, также как ключ помогает нам открыть дверной замок и войти домой. Когда выработка инсулина нарушена, возникает его дефицит и сахар остается в крови, а попасть в клетки он не может и они голодают. Поэтому больной с первым типом сахарного диабета постоянно испытывает чувство голода. У него не возникает насыщение даже после приема пищи. Чтобы избавиться от чувства голода и помочь сахару попасть в клетки ему приходиться постоянно делать инъекции инсулина.
Профилактики сахарного диабета первого типа нет, то есть человек сам ничего не может сделать, чтобы у него не было . Но если у вас диагностировали сахарный диабет первого типа или в вашей семье есть родственники, страдающие этой болезнью, постарайтесь закаливать своих детей с самого рождения. Доказано, риск заболевания сахарным диабетом у детей с ослабленным иммунитетом во много раз выше, чем у детей занимающихся спортом и редко болеющими простудными заболеваниями.
При втором типе сахарного диабета в поджелудочной железе вырабатывается нормальное количество инсулина, но его не хватает для поддержания уровня сахара в крови в норме. В 96% происходит это из-за того, что человек регулярно переедает и имеет лишний вес. Второй тип сахарного диабета можно не допустить, если вовремя проводить его профилактику. Если кто-то из родителей или родственников страдал сахарным диабетом второго типа, то строго следите за тем, чтобы у ребенка не развилось ожирение.
Начиная с 10 лет , регулярно проверяйте у ребенка сахар в крови, ведь в последние годы сахарный диабет второго типа сильно помолодел, и сегодня его нередко диагностируют уже у детей старше этого возраста.

Анализ крови на сахар делается натощак, то есть за 8-10 часов перед его сдачей нельзя ничего пить и есть. Если перед сдачей анализа крови пить чай или принимать пищу, то показатели сахара будут выше нормы. Кроме этого, на точность результата могут оказать влияние недавно перенесенное инфекционное заболевание и стресс. Поэтому сразу после болезни кровь на сахар лучше не сдавать, а перед проведением анализа надо хорошо выспаться.
Первые симптомы сахарного диабета - постоянная жажда, частое мочеиспускание и усталость. Причина этого в том, что уровень сахара в крови - это содержание в ней глюкозы, которая обеспечивает энергией все органы и ткани. При повышении уровня сахара в крови наши почки стараются вывести его из организма и начинают выделять его в мочу. Но сахар можно вывести из организма только вместе с жидкостью, в котором он растворен. Поэтому вместе с сахаром, выделяющимся с мочой, из организма уходит определенное количество воды и человек испытывает постоянную жажду.
Чем больше сахара выделяется с мочой, тем больше жидкости выводиться из организма, тем меньше энергии получают клетки, вследствие чего человек хочет постоянно пить, спать и есть.
При сильном повышении уровня сахара в крови симптомы болезни нарастают: в крови повышаются кетоновые тела, что приводит к сильному обезвоживанию и снижению артериального давления. Когда уровень сахара больше 33 ммоль/л может наступить гипергликемический ком, а при показатели выше 55 ммоль/л развивается гиперсмолярная кома. Осложнения этих ком весьма серьезные - от острой почечной недостаточности до тромбоза глубоких вен. При гиперсмоляной коме летальность достигает 50%.
Учебное видео расшифровки биохимического анализа крови

- Вернуться в оглавление раздела " "
Врач отправил на определение глюкозы в крови. Немного нервов. Ведь не нужно быть врачом, чтобы знать, что существует такая патология, как . А вдруг у меня то же самое? Ведь всю жизнь придется колоть инсулин! Знакомая ситуация? Сразу же нервничать не стоит. Направление на анализ на содержание сахара в крови – это еще не значит, что у вас диабет. Но провериться периодически не мешает.
Глюкоза присутствует в фруктах и овощах.
Глюкоза – это моносахарид, который присутствует во фруктах, овощах. Историческое название «виноградный сахар». На внешний вид – это белый кристаллический порошок со сладким вкусом.
В паре с другим моносахаридом фруктозой образует известный и широко употребляемый человеком сахар. Кроме этого, глюкоза входит в состав многих сложных углеводов.
Этот моносахарид является универсальным источником энергии для растений, животных, человека. Она обеспечивает метаболические процессы в организме. Именно повышение уровня этого сахара в крови обеспечивает человека чувством сытости после .
Так съели конфету – быстрый углевод – глюкоза устремилась в кровь. Кушать не хочется. Некоторое время. Затем все повторяется снова. Упал уровень сахара, захотелось кушать. Поел и чувствуешь себя хорошо. Но все процессы в организме должны находиться в равновесии. Включая скорость усвоения и переработки углеводов. Регулирует процессы усвоения глюкозы .
Это самая большая железа внутренней секреции в теле человека. Орган продуцирует гормон инсулин, который и обеспечивает нормальное расщепление и усвоение виноградного сахара. Но, согласно статистике, человек за последние 20 лет резко увеличил потребление углеводов. Добавим стрессы, неблагоприятные условия окружающей среды. Нагрузка на поджелудочную железу увеличивается и в какой-то момент может произойти сбой.
Сколько должно быть глюкозы в крови? Узнайте из видеоролика:
Анализ крови. Как подготовиться?
Анализ крови проводится натощак.
Для исследования понадобится провести забор крови. Для анализа может использоваться как венозная, так и капиллярная кровь.
Считается, что показатели из венозной крови более точные, чем при заборе биологической жидкости из пальца и разнятся на 12%. Поэтому уточняйте у врача, как сдавать .
Забор крови на сахар проводится исключительно натощак. Исключение составляет вода. Ее можно пить в ограниченных количествах.
Но и то, что вы съели вчера, оказывает влияние на цифры в бланке результата. Чтобы не получить ложноположительный анализ рекомендуется провести предварительную подготовку. Она включается в себя:
- забыть о любой пище за 8 часов до забора крови;
- алкоголь под запретом минимум 24 часа до исследования;
- к лаборанту придется идти с нечищеными зубами и без жвачки во рту;
- любые не принимать в течение 8 часов перед исследованием;
- в течение суток перед забором крови желательно отказаться от копченостей, жирной пищи, полностью исключить сладости;
- соблюдать привычный питьевой режим;
- забудьте на время о сауне, бане, различных физиопроцедурах, рентгеновских исследованиях;
- не бегите в поликлинику со всей возможной крейсерской скоростью. Двигайтесь спокойно и размеренно. По возможности перед забором крови посидите 5–10 минут спокойно.
При соблюдении правил подготовки вероятность ложноположительного анализа на сахар стремится к нулю. Кроме этого, на результаты исследования могут оказать влияние стрессовые ситуации и состояние после инфекционного заболевания в стадии выздоровления.
Также сообщите лаборанту о препаратах, которые принимаете на постоянной основе. О различных форс-мажорных случаях следует сообщить врачу и, возможно, пройти обследование повторно.
Дополнительный тест
Беременным женщинам показан тест на толерантность к глюкозе. Врачи связывают такие заболевания, как , гормональные дисбалансы с нарушением чувствительности организма к виноградному сахару. Тест проводят следующим образом:
- Проводится забор венозной крови на пустой .
- Пациентка в 200 мл воды разводит 75 грамм глюкозы и выпивает. Неприятный чересчур сладкий вкус можно подкорректировать лимонным соком.
- Через 1 час женщина должна выпить еще 1 стакан воды.
- Через 2 часа после начала теста производится повторный забор венозной крови.
Нормы для разных возрастных групп
Количество глюкозы в крови зависит от возраста.
Количество глюкозы в крови зависит от возраста пациента, его половой принадлежности и некоторых дополнительных факторов. Нормальные показатели глюкоза находятся в следующих пределах:
- от 0 до 24 месяцев – 2,78–4,4 ммоль/л;
- от 24 месяца до 6 лет – 3,3–5 ммоль/л;
- от 6 до 14 лет – 3,3–5,5 ммоль/л.
- Взрослые женщины:
- 14 –50 лет – 3,3–5,5 ммоль/л;
- 50–60 лет – 3,8–5,9 ммоль/л;
- 60–90 лет – 4,2–6,2 ммоль/л;
- от 90 лет – 4,6–6,9 ммоль/л.
- Взрослые мужчины:
- от 14 лет до 50 лет – 3,89–5,83;
- от 50 до 60 лет – 4,4–6,2;
- от 60 и до 90 лет – 4,6–6,4;
- от 90 лет – 4,2–6,7.
- Беременные женщины:
- норма из пальца на голодный желудок – 3,5–5,8 ммоль/л;
- норма из вены натощак – от 4 до 6,1 ммоль/л;
- норма при заборе венозной крови после приема пищи – 6,5–7,8 ммоль/л.
Изменение нормальных показателей может свидетельствовать о различных патологических процессах в организме.
Подозрительный результат. Вероятные причины
Недостаток глюкозы наблюдается при панкреатите.
Причин для изменения уровня глюкозы в крови множество. И необязательно у вас сахарный диабет.
Отклонение от нормы может быть как в сторону увеличения показателя, так и в сторону снижения. Недостаток глюкозы в крови наблюдается в следующих случаях:
- эмоциональная перегрузка, стресс;
- длительное соблюдение жестких диет, голодание;
- нарушения в работе печени;
- алкогольная интоксикация;
- панкреатит, прочие ;
- нарушение метаболизма;
- опухолевые процессы в поджелудочной железе;
- саркоидоз;
- избыточная масса тела;
- органическое поражение ЦНС;
- передозировка инсулином у лиц, страдающих сахарным диабетом.
Избыток глюкозы в крови свидетельствует:
- эмоциональное перенапряжение;
- патологии прочих желез внутренней секреции;
- эпилепсия;
- нарушение правил подготовки к анализу;
- действие ряда лекарственных средств.
Когда идти на анализ? Подозрительная симптоматика
Существует ряд признаков, при которых исследование уровня глюкозы в крови является обязательной процедурой. На что обратить внимание:
- резкая немотивированная потеря веса без изменения пищевых привычек и увеличения физических нагрузок;
- сухость во рту, жажда, которая не купируется увеличением потребляемой жидкости;
- повышенная утомляемость;
- увеличение диуреза в течение суток без приема мочегонных препаратов или трав, обладающих мочегонным эффектом.
Если у вас в роду встречались случаи диабета, прочих заболеваний, связанных с изменением уровня глюкозы в крови, то рекомендуется профилактически сдавать анализ на сахар.
Как проверить уровень сахара самостоятельно
Портативные глюкометры помогут контролировать уровень глюкозы.
Никакие косвенные методы, бабкины приметы и препараты фитотерапии не помогут определить или проконтролировать уровень сахара в крови.
Дать исчерпывающий ответ могут только специалисты в лаборатории. Для домашнего контроля уровня глюкозы разработаны портативные глюкометры.
Суть работы прибора – это измерение уровня сахара в крови. Для получения результата следует поместить каплю капиллярной крови на индикатор. После обработки в глюкозооксидазном сенсоре вы получите результат.
Приборы отличаются по внешнему виду и оснащены дополнительными устройствами, такими как автоматические скарификаторы, батарейки или блок питания, индикаторные полоски. Если в семье были случаи или сахарного диабета, то глюкометр должен быть у вам в обязательном порядке. Если вас оправили сдавать кровь на сахар, то не стоит сразу впадать в уныние. Диагноз поставит врач, а сам анализ делать несложно и не страшно.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter , чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Одним из центральных метаболитов обменных процессов в человеческом организме является глюкоза. Нарушение ее обмена, как в сторону повышения, так и понижения, приводит к серьезным последствиям, порой, подвергающим большой угрозе не только здоровье, но и жизнь человека. Поэтому такому показателю, как глюкоза в крови, современные медики придают очень большое значение.
Важность глюкозы в организме, и от чего зависит ее количество в крови
Глюкоза – это самое простое соединение из группы углеводов, которое становится окончательным метаболитом, образующимся при распаде абсолютно всех углеводистых соединений. В некоторых случаях она образуется в организме в результате распада жиров (липолиза) или даже белков. Основным источником, позволяющим поддерживать постоянный уровень глюкозы в крови, являются пищевые продукты, в первую очередь, содержащие в высокой концентрации глюкозу или другие углеводы. Постоянство этого показателя крайне важно для организма, поскольку глюкоза – это главный энергетический субстрат для всех клеток. При ее распаде и включении в биохимические реакции, направленные на получение энергии, выделяются молекулы АТФ, которые расходуются клетками на выполнение своих функций. Такой быстрый источник энергии, как глюкоза, очень важен для тех тканей, которые находятся в постоянной функциональной активности: головной мозг, сердце, скелетная мускулатура.
Важно помнить! Если уровень глюкозы в крови выходит за пределы нормальных величин, возникает либо энергетическое голодание клеток, в результате чего их функциональные способности снижаются до критического уровня, либо отложение этого вещества в белках всех тканей и сосудов (гликозилирование белка), что становится причиной нарушения их структуры!
За поддержание постоянства гликемии (глюкоза или сахар крови) ответственны:
- Количественные и качественные характеристики употребляемых продуктов питания;
- Способность поджелудочной железы вырабатывать инсулин – гормон, отвечающий за возможность поступления глюкозы в клетки. Очень важно, чтобы синтезируемый инсулин был полноценным не только в отношении его количества, но и способности оказывать сахароснижающий эффект;
- Выработка контрисулярных гормонов (тех, которые нейтрализуют инсулин): глюкагон, адреналин, надпочечниковые глюкокортикоиды и минералокортикоиды. Их действие направлено на повышение уровня гликемии, если в организме возникает потребность в энергии;
- Интенсивность двигательной активности и умственной деятельности, которые истощают запасы глюкозы в организме.
Основные анализы для определения гликемии
Определить содержание глюкозы в крови можно при помощи тестов лабораторной диагностики или электронных тест-систем. Для этого используются:
- Анализ капиллярной крови. Проводится путем забора крови из пальца, после чего она направляется в лабораторию;
- Анализ венозной крови. Проводится путем . После ее центрифугирования в условиях лаборатории определяется глюкоза плазмы крови;
- Самостоятельное проведение анализа с помощью индивидуальных электронных глюкометров. Для этого достаточно одной капли крови, полученной в результате прокола пальца тонкой иглой;
- Внутривенный или пероральный тест толерантности к глюкозе, во время которого определяется тощаковая и концентрация глюкозы в крови после соответствующего приема углеводов;
- Гликемический профиль. Позволяет определить, сколько глюкозы в крови (венозной или капиллярной) 4 раза на протяжении суток. Это нужно для оценки правильности и эффективности сахароснижающих мероприятий при наличии нарушений углеводного обмена в сторону повышения гликемии.
При заборе крови для определения содержания глюкозы обязательно нужно соблюдать определенные правила. Это позволит получить истинный результат и исключит ошибочные диагнозы нарушений обмена глюкозы в организме. К таким правилам можно отнести:
- Забор венозной и капиллярной крови при определении обычной гликемии производится исключительно натощак, лучше в утренние часы;
- Непосредственно перед тем, как сдавать кровь, исключаются курение, умственные и физические нагрузки;
- Допустимо употребление небольшого количества негазированной воды;
- За сутки до исследования по возможности должны быть исключены любые препараты (за исключением инсулина), влияющие на сахар крови.
Важно помнить! При использовании индивидуальных глюкометров для определения уровня глюкозы в крови обязательно должно учитываться их целевое предназначение: изучение гликемии цельной крови или только ее плазмы. Также обращается внимание на правильность техники проведения исследования и нормы сахара, которые устанавливаются для приборов конкретных фирм-производителей согласно их инструкции!
Общепринятые нормы
Нормальный показатель гликемии находится в узких пределах, но может незначительно изменяться в зависимости от определенных условий. Основные нормы выглядят так:
- Общая норма гликемии капиллярной крови у женщин и мужчин (взрослые и дети старше года), а также у беременных – 3,3-5,5 ммоль/л;
- Гликемия плазмы венозной крови должна быть выше указанных норм на 12% и составляет до 6,1 ммоль/л;
- Допустимый уровень глюкозы у лиц пожилого возраста, составляет 4,5-6,4 ммоль/л;
- У детей первых дней жизни уровень гликемии составляет 2,2-3,3 ммоль/л;
- У ребенка до года 3,0-5,5 ммоль/л;
- Норма глюкозы через 2 часа после приема углеводов (75 гр.) в ходе глюкозотолерантного теста – менее 7,8 ммоль/л.
Определение уровня глюкозы крови – самый простой и надежный метод диагностики сахарного диабета
Возможные отклонения от нормы и их симптомы
В клинической практике чаще приходится сталкиваться со случаями, при которых показатели углеводного обмена в крови повышены. Такое состояние называется гипергликемия. Гипогликемия (снижение уровня глюкозы) в основном связана с передозировкой инсулина при лечении диабета или истощением запасов глюкозы на фоне физических нагрузок, недостаточного питания или в результате различных заболеваний, приводящих к резкому ослаблению организма. О гипергликемии (повышении концентрации сахара) речь идет в том случае, когда его уровень по результатам исследования превышает установленные нормы. Такое состояние может говорить о:
- Нарушении гликемии натощак. В эту группу нарушений углеводного обмена можно отнести ситуации, при которых регистрируются показатели тощаковой гликемии капиллярной крови, составляющие 5,5-6,1 ммоль/л. При этом уровень глюкозы через два часа после приема углеводов менее 7,8 ммоль/л;
- Нарушение толерантности к глюкозе. О ней говорят такие показатели, когда уровень тощакового сахара не превышает 6,1 ммоль/л, а через два часа в ходе глюкозотолерантного теста – 7,8-11,1 ммоль/л;
- Сахарный диабет – это состояние, при котором тощаковая глюкоза превышает 7,8 ммоль/л, а после нагрузки углеводами – 11,1 ммоль/л.
Основные симптомы нарушений содержания глюкозы
При снижении гликемии возникают такие признаки:
- Выраженная общая слабость;
- Профузная потливость;
- Мышечная дрожь;
- Заторможенность и помрачение сознания.
Повышение сахара крови характеризуют:
- Жажда и сухость во рту;
- Увеличение количества мочеиспусканий и суточной мочи;
- Сухость кожи и ее гнойничковое поражение;
- Плохое заживление ран.
Важно помнить! Любые отклонения от нормы глюкозы крови и других показателей углеводного обмена обязательно требуют дополнительного подтверждения с помощью повторных исследований!
Способы коррекции уровня сахара крови
Если по результатам анализа крови регистрируются нарушения углеводного обмена в виде различных отклонений от нормы показателя гликемии, должны быть предприняты соответствующие мероприятия по его коррекции. Лечение обязательно контролируется специалистом. Это может быть либо терапевт (семейный врач) при нарушении толерантности к глюкозе, либо эндокринолог при наличии лабораторных признаков сахарного диабета.
Определение уровня глюкозы при помощи индивидуального глюкометра менее достоверно, чем анализ, проведенный в условиях лаборатории
Мероприятия при гипогликемии очень просты и заключаются в обеспечении организма глюкозой, что достигается приемом сладких конфет, сахара и других быстроусвояемых углеводов или внутривенным введением глюкозы. При гипергликемии (когда сахар повышенный) назначается соответствующая диета в рамках диетического стола №9 по Певзнеру, сахарозаменители, таблетированные препараты для снижения глюкозы или инсулин. Любые медикаментозные средства назначаются исключительно специалистом под контролем гликемии.
Возможности народной медицины
В качестве самостоятельного метода лечения нарушений толерантности к углеводам могут использоваться различные лекарственные растения. Такими народными средствами являются:
- Настой из коры и листьев белой шелковицы. Готовится путем настаивания 1-2 столовых ложек сухого измельченного сырья в двух стаканах кипятка в течение 2-х часов. Эту суточную дозу равномерно распределяют на 3-4 приема;
- Настой из овса. Для его приготовления нужна столовая ложка зерен или шелухи. Их заливают 300 мл воды, доводят до кипения и варят четверть часа. Холодный или теплый настой распределить в течение суток на 3-4 приема за 20-30 минут до еды;
- Применение корицы. Установлено, что ее добавление в рацион положительно сказывается на состоянии углеводного обмена, так как снижает уровень сахара в крови;
- Настой из листьев черники. Готовят его путем соединения столовой ложки измельченных черничных листьев с двумя стаканами кипятка, которые кипятятся на медленном огне не более 5 минут. Охлажденный настой принимать по пол стакана перед каждым приемом пищи. Для приготовления лекарства могут использоваться также ягоды черники.
Определение уровня глюкозы крови – простой и надежный метод диагностики заболеваний, сопровождающихся нарушением углеводного обмена. Знание норм этого показателя и правильная интерпретация полученных результатов поможет своевременно обнаружить проблему и назначить соответствующее лечение.
В быту чувство сладости мы относим за счет сахара, который содержится в продукте. Но сахар это сложное по составу вещество, состоящее, в свою очередь, из «простейших сахаров», в том числе и глюкозы, тоже очень сладкой. А в организме человека и других животных, кроме глюкозы, никаких других сахаров и нет. Так что, когда мы говорим сахар крови, то это все равно, что сказать глюкоза крови. И, вообще говоря, последнее определение точнее. Отсюда современные медики предпочитают говорить о глюкозе крови, а не сахаре крови. Но выражение «сахар крови» тоже правильное, если понимать, что на самом деле это все-таки «глюкоза крови». Аналогично и с мочой выводится не сахар, а фактически глюкоза.
Итак, глюкоза относится к простейшим сахарам и в организме она является важнейшим источником энергии (биологическим топливом), подобно бензину, который является источником энергии для работы машины.
Как работает глюкоза?
Глюкоза организму нужна как источник энергии. При этом получает ее организм с пищей. Да, с едой! Когда завтракает, обедает, ужинает или перекусывает.
После того, как человек съел определенное блюдо или продукт, он в конечном счете превращается в системе пищеварения в глюкозу, которая и поступает из желудка и кишечника в кровь. По крови глюкоза разносится ко всем клеткам организма, в которых «сгорает», отдавая энергию для работы клеток. Клетки проделывают разнообразную работу, направленную на поддержание жизнедеятельности организма. Для того, чтобы организм постоянно находился в наилучшей физической форме, клеткам тела должна быть постоянно доступна глюкоза. Для этого концентрация глюкозы в крови должна находится в так называемых нормальных пределах. Если глюкозы в крови мало - энергии не хватает, а если много - тогда она запасается и масса тела растет. При диабете уровень глюкозы крови повышен, что повреждает сосуды и нервы.
Оптимальный или «нормальный» уровень глюкозы в крови можно проверить с помощью специальных тестов. В норме уровень глюкозы крови натощак находится в пределах 4,0-5,6 ммоль/л. Натощак это значит, что приема пищи не было, по крайней мере, 8 часов.
Но возникает вопрос - как удается организму так точно поддерживать уровень глюкозы крови? Ответ: благодаря тонкому балансу между гормонами, регулирующими энергообмен, и запасами источников энергии в организме (углеводы, жиры и белки).
Вы столкнетесь с тем, что медицинский персонал часто не говорит такую длинную фразу как «глюкоза крови», а употребляет сокращенный термин - «гликемия». Слово «гликемия» объединяет кусочки двух слов: (1) «гли-» является слегка изуродованной частичкой слова «глюкоза»; (2) «-емия» это окончание, которое приклеивают медики ко всему, что имеет отношение к крови, например, анемия (малокровие), а значит «гликемия» это глюкоза в крови.
Поджелудочная железа
Поджелудочная железа обычно не привлекает к себе внимания человека до тех пор, пока не прекращает своей работы. Она играет очень важную роль в пищеварении и расположена за вашим желудком.
Поджелудочная железа вырабатывает много разных гормонов, включая два из них, которые и регулируют уровень глюкозы крови - инсулин и глюкагон. Эти гормоны вырабатываются специальными скоплениями клеток в поджелудочной железы, которые называются островками Лангерганса. В этих островках альфа-клетки вырабатывают глюкагон, а бета-клетки - инсулин. Вырабатываемые поджелудочной железой гормоны поступают в кровь, откуда они и оказывают свое регулирующее действие на весь организм.
Островки Лангерганса названы в честь немецкого врача Пауля Лангерганса, который первым их описал в 1869 году, когда был еще студентом-медиком. Он представил свое наблюдение в виде тезисов, в которых описал эти клетки как выглядевшими по другому, по сравнению с окружающей тканью поджелудочной железы. Но какова была функция этих клеток Лангерганс не знал.
Инсулин и глюкагон
Инсулин и глюкагон два очень важных гормона, которые поддерживают уровень глюкозы крови в нормальном диапазоне. Инсулин помогает глюкозе проникать в клетки из крови и в результате в крови уровень глюкозы падает. Глюкагон, с другой стороны, способствует повышению уровня глюкозы в крови, когда она снижается под влиянием инсулина. В связи с этим особым действием глюкагона, разработан лекарственный препарат «Глюкагон», который можно вводить больным диабетом для устранения резкого падения глюкозы крови (гипогликемии).
Инсулин можно представить некоторым «ключником», который открывает «дверцу» в наружной стенке клетки для прохождения через нее исключительно глюкозы. Такой своеобразный персональный вход для мисс Глюкоза с привратником Инсулином. Инсулин также тормозит выработку глюкозы печенью, когда в этом нет необходимости. Например, после приема глюкозы, когда она в достаточном количестве поступает в кровь из кишечника.
Продукция инсулина поджелудочной железой зависит от уровня глюкозы крови - чем он выше, тем инсулина вырабатывается больше. Этот механизм и обеспечивает точное соответствие выработки инсулина на прием пищи - чем больше глюкозы из желудочно-кишечного тракта поступает в кровь, тем выше ее концентрации в крови и, соответственно, тем выше продукция инсулина.
Еще раз обращаю ваше внимание, что инсулин действует не на все ткани, а только на три, но самые большие в организме - жировую, мышечную и печень. И это не случайно, так как его задача запасать излишки глюкозы, поступающей с пищей. А что для этого подходит в наилучшей степени? Большие по размеру складские помещения.
В печени инсулин укладывает глюкозу в плотные пачки (которые называются «гликогеном»). Жировая ткань - это практически неограниченное «складское помещение» и в нем глюкоза тут же превращается в жир, который хранится в жировых мешочках-клетках, которые называются адипоциты. И, наконец, в мышечной ткани глюкоза превращается в белок и хранится в таком виде. Если глюкозы не хватает, например, через 4-5 часов после приема пищи, то она вначале изымается в чистом виде из склада печени (гликогена). Изымать глюкозу из печени помогает гормон глюкагон («глюкозу гонит»), тем более что при снижении глюкозы крови он повышается. Когда исчерпываются запасы «чистой» глюкозы, организм берет энергию из жировых депо и наконец, если не хватает жира - используются запасы белка из мышц.
Остальные, так называемые инсулиннезависимые ткани, поглощают глюкозу из крови без помощи инсулина, особенно мозг, который является основным потребителем глюкозы крови. Инсулиннезависимые ткани они не являются местом отложения излишков глюкозы, они ее только сжигают без остатка. Именно по этой причине печень, жировая ткань и мышцы называются инсулин-зависимыми тканями, а остальные - инсулиннезависимыми.
Приведенные выше представления об инсулине, глюкагоне и глюкозе крови являются главными для понимания развития диабета и принципов его лечения.
Открытие причины диабета
В 1776 году ученые обнаружили, что глюкоза находится в крови как больного диабетом, так и здорового человека. Это привело их к заключению, что у людей с диабетом глюкоза попадает из крови в мочу, но они не знали еще каким образом.
Спустя примерно сто лет, в 1889 году, два немецких физиолога Оскар Минковский и Джозеф фон Меринг случайно открыли, что поджелудочная железа имеет какое-то отношение к диабету. Они исследовали в эксперименте на собаках, как в организме используется жир и для этого удаляли поджелудочную железу. К их большому изумлению, у животные стали очень часто мочится. Они решили исследовать мочу на глюкозу и обнаружили, что у собак развился сахарный диабет. Отсюда они сделали вывод, что в поджелудочной железе вырабатывается какое-то вещество, которое предотвращает развитие сахарного диабета.
Прошло еще 30 лет и ученые открыли в поджелудочной железе это загадочное вещество - инсулин.
Ранние симптомы диабета
Как было указано выше при диабете недостаточно вырабатывается инсулина (СД2) или вообще не вырабатывается (СД1). Или же действие инсулина у них нарушено (СД2). В результате глюкоза не в состоянии поступать в инсулин-зависимые ткани и начинает «зависать» в крови. Фактически кровь превращается в «склад» для глюкозы, так как основные складские помещения - печень, жировая ткань и мышцы, ее не принимают. Но кровь очень маленький по объему «склад» и он очень быстро переполняется глюкозой, что и проявляется повышением ее концентрации в крови.
Повышение глюкозы крови оказывает различные неблагоприятные воздействия на организм, в зависимости от степени повышения. В первую очередь организм пытается избавиться от избытка глюкозы в крови и начинает ее сбрасывать в мочу и, соответственно, во внешнюю среду. Отсюда и повышенное мочеиспускание при высоком уровне глюкозы крови, которое, в конечном счете вызывает обезвоживание организма, особенно, если человек пьет недостаточно жидкости. А выведение из организма повышенного количества жидкости вызывает сильную жажду. Отсюда возникает второй типичный симптом диабета - повышенное потребление жидкости.
Инсулин не только занимается запасанием энергосубстратов (в виде гликогена, жира и белка), но и еще хранителем этих запасов - он блокирует их неумеренный расход. Но как только инсулина не хватает, запасы начитают «транжирится» - запасы гликогена полностью расходуются в течение нескольких часов, а за этим наступает быстрый распада жировой и мышечной ткани. И так появляется следующий характерный симптом диабета - быстрое и резкое похудание. Исчерпываются запасы энергосубстратов - организм страдает от дефицита энергии. А отсюда следующие симптомы - выраженная слабость, а иногда и постоянное чувство голода («волчий голод»).
Итак, ранними симптомами диабета являются:
частое и обильное мочеиспускание;
слабость;
постоянное, неутолимое чувство голода
Но все эти симптомы появляются только тогда, когда уровень глюкозы в крови становится очень большим, более 10 ммоль/л. При сахарном диабете 2 типа в течение нескольких лет повышенный уровень глюкозы крови может и не достигать таких высоких значений. Это связано с тем, что дефицит инсулина при этой форме диабета нарастает медленно и в первые годы его вполне хватает для поддержания глюкозы на умеренно повышенных цифрах, не достигающих 10 ммоль/л. В этом случае никаких из вышеуказанных симптомов диабет не вызывает. И обычно, до поры до времени, диабет оказывается не диагностированным (скрытым) или выявляется случайно при диспансерном обследовании или при обследовании по другой, не связанной с диабетом причине.
Вместе с тем, нужно заметить, что даже умеренно повышенный уровень глюкозы крови очень вреден для здоровья - он хотя и медленно, но верно поражает сосуды при диабете, как крупные (атеросклероз) так и мелкие сосуды глаз (слепота), почек (почечная недостаточность) и нервов (диабетическая нейропатия). Отсюда очень важна своевременная диагностика сахарного диабета, на самых ранних его стадиях.
В отличие от СД2, для дебюта СД1 характерно быстрое ухудшение самочувствия и более выраженные симптомы обезвоживания организма. В этом случае необходимо срочно назначить препараты инсулина. Иначе быстро нарушаются обмен веществ, что может привести к угрожающему жизни состоянию - диабетической (кетоацидотической) коме. Ключевую роль в развитии этой комы играет нарушение жирового обмена. Из-за недостатка инсулина организм начинает использовать запасы энергии, находящиеся в жировых депо. Большое количество “жира” выходит в кровь и часть его в печени превращается в кетоновые тела, которые попадают в кровь и оказывают токсическое действие на организм. Развивается кетоацидотическая кома (“ кето” - от слова «кетоновые», а «ацидотическая» - обозначает, что кровь становится кислой).
Исследование глюкозы
Следует заметить, что для диагностики диабета категорически не рекомендуется использовать глюкометр, которым больные диабетом определяют у себя глюкозу крови. Глюкометр - это бытовой прибор и ошибка определения им концентрации глюкозы в крови неприемлема для точной диагностики сахарного диабета. Особенно это касается сахарного диабета 2 типа, когда в начале болезни повышение глюкозы крови может быть небольшим и не улавливаться глюкометром. Или наоборот, на основании результатов исследования глюкозы крови глюкометром диагноз сахарного диабета будет ставиться тем обследуемым, у которых диабета нет. Итак, диагноз сахарного диабета может быть поставлен только на основании исследования глюкозы крови в лаборатории, на специальном точном оборудовании, а не с помощью глюкометра в домашних или других условиях.
Обращаю ваше внимание и на другое важное обстоятельство, когда сахарный диабет диагностируют по уровню глюкозы в крови. Существует на сегодня два метода определения глюкозы в крови:
В крови, как она есть, что называется обычно исследование глюкозы в «цельной крови»;
В плазме крови.
Чтобы получить плазму крови, из цельной крови убирают эритроциты и другие элементы крови и только потом в оставшейся от цельной крови жидкости исследуют глюкозу. Эта выделенная из крови жидкость и называется плазмой крови. И оказывается, что норма концентрации глюкозы в цельной крови немного ниже, чем в плазме крови. Так что, если вы на руки получите анализ, в котором указана концентрация глюкозы крови натощак, то вы должны уточнить у врача или лаборанта, в чем исследовалась глюкоза - в цельной крови или плазме крови. Причем именно так должно быть написано в заключении лаборатории, а не просто в крови. Следует заметить, что в последнее время предпочитают исследовать глюкозу в плазме крови. Поэтому, чтобы не путаться, в этой книге даны нормы содержания глюкозы только в плазме крови, но не в цельной крови.
Сахарный диабет может быть поставлен по уровню глюкозы крови в одном из трех исследованиях - натощак, по случайному в течении суток исследованию глюкозы крови или в тесте толерантности к глюкозе.
Исследование глюкозы крови натощак
При диабете уровень глюкозы крови остается повышенным даже натощак
Для проведения этого исследования вас попросят ничего принимать, кроме воды в течение 8-10 часов. Обычно это исследование проводят утром, после ночного сна, до завтрака и вас предупредят, что последний прием пищи должен быть не позже чем за 8 часов до исследования. Например, если исследование проводится в 8 часов утра, то последний прием пищи должен быть не позже 12 часов ночи.
Если сахарного диабета нет, то уровень глюкозы в плазме крови не превышает 6,1 ммоль/л.
Если натощак уровень глюкозы в плазме крови равен или выше 7,0 ммоль/л, то это подозрительно на наличие у обследуемого диабета. Для подтверждения диагноза исследование глюкозы плазмы натощак должно быть проведено повторно. И если в повторном анализе глюкоза плазмы крови натощак окажется равной или выше 7,0 ммоль/л, то диагноз диабета считается установленным.
Случайное в течение суток взятие крови на глюкозу
Это самый простой метод диагностики сахарного диабета, который обычно применяется для диагностики сахарного диабета 1 типа или при выраженных симптомах у человека с предполагаемым 2 типом диабета.
В этом тесте глюкоза крови исследуется в любое время суток и перед исследованием не нужно голодать 8 и более часов.
Если в случайно выбранное время суток уровень глюкозы в плазме крови оказался равным или выше 11,1 ммоль/л и при этом человек жалуется на типичные для диабета симптомы (частое и обильное мочеиспускание, жажда, необъяснимая потеря веса и слабость), то диагноз сахарный диабет считается установленным.
Пероральный тест толерантности к глюкозе
Это один из общепринятых тестов диагностики сахарного диабета 2 типа у лиц со скрытым сахарным диабетом. В его названии два не совсем обычных для бытовой речи слова: «пероральный» обозначает не что иное как прием вещества («пер» - через и «оральный» - рот) и «толерантность» в переводе на русский язык обозначает «устойчивость». Итак, если всю фразу в заглавии перевести на обычный русский язык то это «тест устойчивости к глюкозе, принятой через рот». А по сути в этом тесте определяется в какой степени повышается глюкоза крови, когда человек выпивает ее некоторую дозу (75 грамм). Если глюкоза крови в этом тесте повышается выше нормы, значит человек к ней нетолерантен (неустойчив), так как у него сахарный диабет.
Тест часто используется при массовых обследованиях населения на скрытый диабет второго типа. Кроме того, его используют и для диагностики скрытого сахарного диабета 2 типа у лиц с нормальным тощаковым уровнем глюкозы крови, но с факторами риска диабета (ожирение, возраст старше 45 лет и т.п.).
Для проведения этого теста вас попросят не есть ничего в течение ночи. Затем утром, натощак берется кровь и после этого вам предлагается выпить определенное, заранее отмеренное в лаборатории количество глюкозы - обычно стакан очень сладкой жидкости с 75 г глюкозы. Через 2 часа после приема глюкозы снова берется кровь.
Если уровень глюкозы плазмы до приема глюкозы оказался равным или выше 7 ммоль/л и/или через 2 часа после приема глюкозы выше или равен 11 ммоль/л, тогда диагноз диабета 2 типа считается установленным, независимо от того, если ли симптомы сахарного диабета или нет.
Диагноз диабета по уровню А1с
Есть такое вещество в крови, которое называется гликированным гемоглобином и сокращенно обозначается HbA 1c или А1с. Его название можно и не запоминать, достаточно помнить как она пишется сокращенно.
Чем выше уровень глюкозы крови, тем уровень А1с выше. И при этом его уровень отражает среднее значение глюкозы крови за последние 2-3 месяца. Это не случайно, так как A 1c представляет собой гемоглобин, который необратимо связан с глюкозой - чем она выше и дольше повышена, тем в большей степени с ней связывается гемоглобин. Отсюда и название - гликированный, то есть связанный с глюкозой.
С учетом этой тесной связи между уровнями глюкозы крови и А1с, совсем недавно видные диабетологи предложили использовать исследование А1с для диагностики сахарного диабета 2 типа. Этот метод диагностики пока не применяется в России и в других европейских странах, но взят на вооружение в США. И, скорее всего, в ближайшее время может быть рекомендован для повсеместного использования как альтернативный глюкозе крови метод диагностики диабета 2 типа, хотя и не заменяющий полностью диагностику диабета по глюкозе крови. Так что с некоторым опережением событий для России и Европы, рассмотрим рекомендуемые критерии диагностики диабета по А1с Американской Диабетической Ассоциацией (www . diabetes . org ):
Кровь на исследование берется из пальца или из вены.
А1с измеряется в процентах, который показывает, какая часть вашего гемоглобина связалась с глюкозой. Например, если A 1c = 8%, то это означает, что 8% гемоглобина связано с глюкозой. Кстати, он связывается с глюкозой даже если она не превышает нормальных значений и потому не может быть нулевым.
В норме A 1c не превышает 6,5%, в противном случае ставится диагноз сахарного диабета 2 типа. То есть диагностика оказывается более простой и удобной, по сравнению с исследованием глюкозы крови - например, не нужно голодать 8-10 часов или принимать глюкозу и затем ждать 2 часа повторного исследования глюкозы крови.
Категории повышенного риска диабета
В диабетологии, то есть науке о диабете, также рассматривается такое понятие как «риск развития сахарного диабета». Оно применяется к лицам, у которых шанс заболеть сахарным диабетом 2 типа выше, чем среди населения в целом. Прежде всего, это относится к тем обследованным на глюкозу крови, у которых ее уровень, с одной стороны, выше нормы, а с другой - ниже уровня характерного для диабета. Это могут быть три ситуации:
Глюкоза плазмы крови натощак выше нормы (≥6,1 ммоль/л), но ниже 7 ммоль/л. Такое состояние называется «нарушенная гликемия натощак» или сокращенно НГН
После приема глюкозы натощак уровень глюкозы плазмы нормален, но через 2 часа после приема глюкозы он выше нормы, но не на уровне, характерном для диабета, то есть в пределах 7,8-11,0 ммоль/л. Это состояние называется «нарушенной толерантностью к глюкозе» или сокращенно НТГ.
У обследуемого может оказаться комбинация НГТ+НТГ. В этом случае это состояние все равно обозначают НТГ.
Если у вас уровень глюкозы плазмы крови оказался в одном из трех указанных диапазонов, некоторые эндокринологи могут вам сказать, что у вас «предиабет», а другие что у вас «раннее нарушение углеводного обмена», но никто из них не должен говорить, что у вас сахарный диабет. Пока у вас лишь повышенный риск развития сахарного диабета 2 типа и если вы предпримите активные меры по его профилактике, то все может полностью нормализоваться.
В связи с внедрением в диагностику сахарного диабета А1с, предложены и для этого параметра критерии повышенного риска развития сахарного диабета 2 типа. Если уровень А1с оказался в пределах 5,7-6,4%, то риск развития сахарного диабета 2 типа повышается на 25-50%. А следовательно нужно начать срочно применять меры его профилактики.
Какой тип диабета?
После того, как вам установили диагноз сахарного диабета и вы не беременны, нужно определить каким из двух типов диабета, 1 или 2, вы болеете. По симптомам диабета и по уровню глюкозы крови их различить нельзя, так как в этом отношение все при двух типах диабета совпадает.




