Поломка иглы возможна при использовании. Подкожная инъекция - будет ли это больно? Инфицирование ВИЧ, парентеральными гепатитами
Subcutaneous Injection (Self-Injection)
Описание
Подкожная инъекция - укол, с помощью которого лекарства вводятся в слой жира между кожей и мышцами. Этот тип инъекции может выполнятся врачом или пациентом самостоятельно.
Причины проведения подкожной инъекции
Некоторые лекарства необходимо вводить таким способом, поскольку их прием внутрь неэффективен. Подкожные инъекции - легкий способ введения таких лекарств. С помощью подкожной инъекции чаще всего вводят:
Вот ваши лекарства
Также опасается проникновение патогенных микроорганизмов в канал распыления. Это часто приводит к болезненному абсцессу шприца. Другим фактором риска является разрушение канюли в мышцах. Это может произойти, в частности, у стесненных пациентов. Важно выбрать достаточно длинную канюлю. При использовании слишком короткой канюли может возникнуть некроз жировой ткани из-за случайной инъекции в жировую ткань. Кроме того, случайная инъекция в кровеносный сосуд может иметь неприятные последствия, так как лекарственное средство доходит до полной дозы в кровообращение.
- Инсулин - для больных сахарным диабетом;
- Низкомолекулярный гепарин (например, эноксапарин) - для предотвращения образования тромбов.
Как проводится подкожная инъекция?
Подготовка к процедуре
- Убедитесь, что у вас есть всё необходимое для проведения инъекции: шприцы, медикаменты, антисептик и т.д;
- Вымойте руки теплой водой с мылом. Насухо вытрите их чистым полотенцем;
- Выберите место для укола. Очистите окружающую область (около 5 см) спиртом;
- Подождите, пока спирт высохнет.
Поэтому для внутримышечной инъекции требуется так называемая аспирация в двух плоскостях. Для этого шприц укушен в мышцу, и он несколько иссякает, если кровь попадет в шприц. Если это так, шприц не находится в мышце, а в кровеносном сосуде. Если крови не видно, шприц поворачивается на 180 градусов, и он снова отсасывается. Если снова кровь не появляется в шприце, препарат можно вводить. Абсолютное противопоказание для внутримышечных инъекций - пациенты с тенденцией кровотечения.
Двумя самыми большими осложнениями внутривенной инъекции являются паравенозная инъекция, сопровождаемая случайной внутриартериальной инъекцией. В обоих случаях может наблюдаться серьезный некроз. В крайних случаях результатом является полное исчезновение пораженной конечности.
Выполнение подкожной инъекции
- Снимите колпачок с иглы;
- Зажмите 5-см складку кожи между большим и указательным пальцем;
- Удерживая шприц как карандаш, введите иглу в складку под углом 45 градусов к удерживаемой коже. (Игла должна быть полностью покрыта кожей);
- Медленно нажмите на поршень до упора, чтобы ввести лекарство;
- Вытащите иглу из кожи;
- Если в месте инъекции возникло кровотечение, нужно наложить повязку;
- Сразу выбросьте шприц и иглу в контейнер для отходов.
- Периодически меняйте место уколов;
- Выполняйте новые уколы на расстояноо не менее 1,5 см от последнего места инъекции.
Подкожная инъекция - будет ли это больно?
Игла для подкожной инъекции очень тонкая и короткая, поэтому боль, как правило, минимальна. Болезненность может возникнуть позже, после инъекции.
Характеристики: ¢ наиболее часто используется, когда болезнь пациента или свойства препарата исключают оральный путь. ¢ простой и менее рискованный, чем внутривенный. ¢ абсорбция столь же точна, как и внутривенно. ¢ позволяет применять более широкий спектр лекарственных препаратов. Оба пальца образуют угол 25 градусов, и идеальное место для инъекции будет на высоте, соответствующей первым костяшкам указанных пальцев. Следует избегать областей с такими осложнениями, как абсцессы, некротические ткани и пролежни, включая поврежденную кожу, нервы и кости. Кроме того, в этом районе не должно быть длинных нервов или кровеносных сосудов. Это устанавливается путем деления площади между основным вертелом бедренной кости и боковым бедренным мыщелком в трети, и выбирается средняя треть. Нижний предел совершенно противоположный подмышке. Боковые пределы расположены по линиям, параллельным руке, на одну и две трети боковой боковой поверхности. Чрезвычайно важно фиксировать точную точку, всегда к внешней стороне тела, избегая внутренней части из-за риска достижения позвоночного столба и нервных пар из него. Что касается техники, то в этом случае прокол производится так, как если бы это была подкожная инъекция, с наклоном оси симметрии языка шприцем относительно плоскости кожи 45 ° и совершением заклинания и вставки иглы в основание того же. Тщательно вымойте руки. Подготовьте необходимое оборудование. Подготовьте лекарство, предварительно проверив рецепт врача. Препарат будет варьироваться в зависимости от того, присутствует ли препарат в ампулах или флаконах в жидкой или твердой форме. игла должна быть очищена. Выберите зону администрирования. Помогите пациенту позиционировать себя в удобном положении в зависимости от области мышц, которую нужно вводить. Протяните кожу области инъекции своей свободной рукой. Представьте иглу с быстрым движением, образуя угол 90º с плоскостью кожи, чтобы облегчить введение и уменьшить боль. Перед инъекцией препарата аспирируйте, потянув плунжер, чтобы проверить расположение иглы. Медленно вводить лекарство. Как только инъекция завершена, выведите иглу с быстрым движением, что минимизирует боль и травму. Проведите массаж в течение нескольких секунд ватным тампоном, чтобы помочь распространить лекарство на большую площадь. Не массируйте, когда требуется медленное поглощение, или очень раздражительное лекарство. Удалите использованный материал и снова промойте руки. В общем, этот метод нецелесообразен, поскольку он не дает значительных преимуществ и имеет много неудобств. Отдельная техника иглы: после дезинфекции области кожа области растягивается большим и указательным пальцами левой руки, удерживая флаг иглы указательным пальцем и большим пальцем правой руки и помещая иглу перпендикулярно коже, вводится в один акт. Техника лучше, чем предыдущая. ¢ Игла параллельна среднему пальцу: как только игла установлена со шприцем, игла захватывается левой рукой. Кожа стерилизуется, а большой палец и указательный палец правой руки игла поднимается ее павильоном, а средний палец помещается в правую сторону точки, выбранной для инъекции. Игла должна быть параллельна этому пальцу, но не касаясь ее. Когда инъекция завершена, необходимо подождать 10 секунд, прежде чем снимать иглу, которая препятствует возврату лекарства обратно в подкожную клетчатку. Ребенок будет держаться на коленях вспомогательного человека. Удаление газообразных лекарств происходит в основном через легкие. Однако в большинстве случаев преобладает почечная экскреция. Внутримышечный путь исключается при применении антикоагулянта. Серьезные осложнения встречаются редко, их вероятность может быть уменьшена с помощью надлежащей техники инъекции, а также путем принятия соответствующих мер предосторожности. Мы можем классифицировать их на осложнения: ¢ Помещения: это может быть связано с механическими аспектами инъекции или с свойствами препарата или его растворителя. Они могут присутствовать сразу после методики или присутствовать с задержкой эффекта. Администрация медикаментов в сестринском деле. 1-е издание. Внутримышечное и подкожное введение. В: Сантос Рамос Б. Герреро Аснар М. координаторы. Администрация лекарств. Теория и практика. 1-е издание.
- В настоящее время это самый используемый маршрут всех парентеральных путей.
- Для инъекций следует использовать только здоровые мышцы.
- Вводите лекарство, нагретое до комнатной температуры;
- Удалите все пузырьки воздуха из шприца перед инъекцией;
- Быстро прокалывайте кожу;
- Не меняйте направление иглы при ее введении и извлечении;
- Не используйте повторно одноразовые иглы.
Связь с врачом после подкожной инъекции
Свяжитесь со своим доктором в следующих случаях:
Рекомендуется выбирать здоровую мышцу без видимых травм или травм, которые в последнее время не получали инъекций. 1, 2 В этом контексте рецепт медсестер является частью процесса систематизации ценной помощи для содействия планированию и непрерывности планируемого ухода для пациента, и медсестра может назначить место прокола, режим вращения мест инъекции, считая все еще которые служат субсидиями для оценки результатов проведенной медикаментозной терапии.
Йология, фармакология, а также технические возможности, которые приводят к безопасной и безрисковой практике. Таким образом, считается важным осуществить эффективные программы постоянного обучения методам лечения медикаментов, а также о включении новых лекарств в процедуры лечения и быть периодическими, централизованными в соответствии с потребностями пациента и семьи в общих принципах администрации и безопасность пациентов.
- Вы не можете самостоятельно выполнить инъекцию;
- Место инъекции кровоточит;
- После инъекции возникла сильная боль;
- Лекарство введено в неправильную область;
- Сыпь вокруг места инъекции;
- Развивается лихорадка или признаки аллергической реакции.
Инфильтрат - наиболее распространенное осложнение после подкожной и внутримышечной инъекций - рассматривается как внутрибольничная инфекция. Чаще всего инфильтрат возникает, если: а) инъекция выполнена тупой иглой; б) для внутримышечной инъекции используется короткая игла, предназначенная для внутрикожных или подкожных инъекций. Некоторые лекарственные средства при внутримышечном введении короткой иглой вызывают сильное химическое раздражение тканей, длительно всасываются, что в совокупности приводит к образованию инфильтратов. Неточный выбор места инъекции, частые инъекции в одно и то же место, нарушение правил асептики также являются причиной появления инфильтратов.
Размер шприца и объем препарата - выберите шприц, совместимый с объемом вводимого препарата. В литературе есть противоречия. Согласно Сильве 2, рекомендации, приведенные в таблице ниже, могут быть использованы для выбора места и объема инъекции в зависимости от возраста пациента.
От 3 до 6 лет - 1, 5 мл 1, 0 мл 1, 5 мл. От 6 до 14 лет 0, 5 мл 1, 5 - 2, 0 мл 1, 5 - 2, 0 мл 1, 5 мл. Подростки 1, 0 мл 2, 0 - 2, 5 мл 2, 0 - 2, 5 мл 1, 5 - 2, 0 мл. Взрослые 1, 0 мл 4, 0 мл 4, 0 мл 4, 0 мл. Длина иглы. Оцените каждого пациента так, чтобы выбранная длина гарантировала, что препарат будет нанесен в мышечную ткань. Игла 25 х 6 мм: широкая латеральная часть бедра у детей, однако клиническая оценка важна для принятия решений. Сайты - сайты, обычно используемые для внутримышечного введения лекарственных средств.
Инфильтрат характеризуется образованием уплотнения в месте инъекции, которое легко определяется при пальпации (ощупывании).
Абсцесс - гнойное воспаление мягких тканей с образованием полости, заполненной гноем и отграниченной от окружающих тканей пиогенной мембраной.
Причины образования абсцесса те же, что и инфильтратов. При инфильтрате и абсцессе происходит инфицирование мягких тканей в результате нарушения правил асептики. Эти осложнения относятся к группе внутрибольничных инфекций.
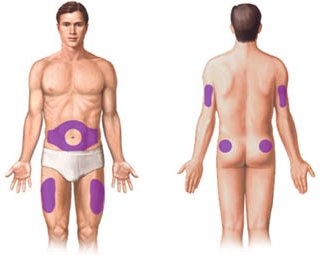
Это также отличное место для инъекций у здоровых взрослых. Он может использоваться как для детей, так и для взрослых, когда другие места не подходят. Основным преимуществом этой мышцы является то, что пациент может легко использоваться пациентами для самолечения лекарств.
Недостатком является то, что его медиальная граница очень близка к седалищному нерву и важным сосудам. Если мышца недостаточно развита, инъекции в этом месте также могут вызвать значительный дискомфорт. 1. Область ягодиц: ягодичная область является обычно используемым сайтом для инъекций. Этот регион можно разделить на два разных участка: вентроглютеальная область: этот сайт легко доступен с пациентом в брюшном, дорсальном или боковом разрезе. Он расположен, поместив ладонь на боковую часть ягодичной мышцы, а средний палец простирается до подвздошного гребня.
Поломка иглы во время инъекции возможна при использовании старых изношенных игл, а также при резком сокращении мышц ягодицы во время внутримышечной инъекции, если с пациентом не проведена перед инъекцией психопрофилактическая беседа или инъекция сделана больному в положении стоя.
Медикаментозная эмболия (греч. Embolia - вбрасывание) может произойти при инъекциях масляных растворов подкожно или внутримышечно (внутривенно масляные растворы не вводят) и попадании иглы в сосуд. Масло, оказавшись в артерии, закупорит ее и это приведет к нарушению питания окружающих тканей, их некрозу. Признаки некроза: усиливающиеся боли в области инъекции, отек, покраснение или красно-синюшное окрашивание кожи, повышение местной и общей температуры. Если масло окажется в вене, то с током крови оно попадет в легочные сосуды. Симптомы эмболии легочных сосудов: внезапный приступ удушья, кашель, посинение верхней половины туловища (цианоз), чувство стеснения в груди.
Пациент может помочь расслабить мышцы, направив пальцы внутрь внутрь, приняв вентральный дебутитус, чтобы помочь уменьшить боль. Сайт идентифицируется путем рисования воображаемой линии от заднебокового подвздошного отдела позвоночника до главного вертела бедренной кости. Инъекция должна применяться в любой точке между этой воображаемой линией и кривой подвздошного гребня. Шприц должен быть перпендикулярен поверхности стола для осмотра и иглой, направленной в направлении переднего и переднего.
Пациент может помочь расслабить мышцы, направив пальцы внутрь внутрь, приняв вентральный декобут, чтобы помочь уменьшить боль. Согласно Вонг3, это противопоказано детям, которые не ходят хотя бы на один год. Дельтовидная мышца: для приема лекарств в этой мышце необходимо проявлять осторожность, чтобы не дойти до ключицы, плечевой кости, акромиона, плечевой артерии и вены и радиального нерва. Место инъекции в дельтоиде расположено, вытягивая воображаемую линию через подмышечную впадину, а другую на уровне нижнего края акромина - от трех до семи сантиметров акромиона.
Воздушная эмболия при внутривенных инъекциях и вливаниях является таким же грозным осложнением, как и масляная. Признаки воздушной эмболии те же, что и масляной, но появляются они очень быстро (в течение минуты), так как локтевая вена крупная и анатомически расположена близко от легочных сосудов.
Ошибочное введение лекарственного препарата также следует рассматривать как осложнение инъекции. В подобных случаях следует немедленно ввести в место инъекции и вокруг него 0,9-процентный раствор натрия хлорида, всего 50 - 80 мл. Это снизит концентрацию введенного ошибочно препарата и уменьшит его раздражающее действие на ткани. С этой целью на место инъекции можно положить пузырь со льдом.
Боковые границы прямоугольника представляют собой параллельные вертикальные линии, расположенные между передней и средней третью и между задней и средней третью боковой стороны руки. В обзорной статье 4, посвященной местным осложнениям после внутримышечных инъекций у взрослых, выявлены случаи дельта-мышечных осложнений, таких как дельта-мышечное сокращение, мышечный некроз и поражения различной степени подмышечного нерва, поскольку он расположен на расстоянии пяти сантиметров боковой край акромиона. 6.
Повреждение нервов может происходить с помощью трех механизмов: химическое раздражение, вызванное токсическим действием препарата, прогрессирующим и воспалительным невритом, связанным с введением вакцин, или прямым механическим повреждением нерва иглой. 6.
Вводить антагонист ошибочно введенного лекарственного средства можно только по назначению врача.
Если препарат введен (ошибочно) подкожно, то прежде чем вводить изотонический раствор натрия хлорида, следует наложить жгут выше места инъекции (при этом замедляется всасывание лекарственного средства).
Повреждение нервных стволов может произойти при внутримышечных и внутривенных инъекциях, либо механически (при неправильном выборе места инъекции), либо химически, когда депо лекарственного средства оказывается рядом с нервом (при внутривенной инъекции часть лекарственного средства может оказаться под кожей), а также при закупорке сосуда, питающего нерв. Тяжесть осложнения может быть различна - от неврита (воспаления нерва) до паралича (выпадение функции) конечности.
Тромбофлебит - воспаление вены с образованием в ней тромба - наблюдается при частых венепункциях одной и той же вены, или при использовании недостаточно острых игл. Признаками тромбофлебита являются боль, гиперемия кожи и образование инфильтрата по ходу вены. Температура тела может быть субфебрильной.
Некроз (омертвение) тканей может развиться при неудачной венепункции и ошибочном введении под кожу значительного количества раздражающего средства. Попадание лекарственного средства под кожу при венепункции возможно вследствие:
Прокалывания вены «насквозь»;
Непопадания в вену изначально.
Чаще всего это случается при неумелом внутривенном введении 10-процентного раствора кальция хлорида. Если раствор все-таки попал под кожу, следует действовать так же, как и при ошибочном введении лекарственного средства, только пузырь со льдом в данном случае не накладывают, так как 10-процентный раствор кальция хлорида опасен только местным раздражающим действием, а не резорбтивным.
Гематома (кровоизлияние под кожу) также может возникнуть во время неумелой венепункции: под кожей при этом появляется багровое пятно, так как игла проколола обе стенки вены и кровь проникла в ткань. В этом случае пункцию данной вены следует прекратить и прижать ее на несколько минут ватой (салфеткой) со спиртом. Назначенную пациенту внутривенную инъекцию в этом случае делают в другую вену, а на область гематомы кладут местный согревающий (полуспиртовой) компресс.
Сепсис (генерализованная форма инфекции) может возникнуть при грубейших нарушениях правил асептики во время внутривенной инъекции или вливании, а также при использовании нестерильных растворов. Сепсис также относится к группе ВБИ.
К отдаленным осложнениям, которые возникают через 2-4 мес. после инъекции, можно отнести вирусный гепатит В, Д, ни А, ни В (сывороточный гепатит), С, Д - инфекционное заболевание, инкубационный период которого длится 2-6 мес. а также ВИЧ-инфекция, при которой инкубационный период составляет от 6-12 нед. до нескольких месяцев. Эти осложнения являются ВБИ.
Аллергические реакции на введение того или иного лекарственного средства путем инъекции могут протекать в виде крапивницы, острого насморка, острого конъюнктивита, отека Квинке. Самая грозная форма аллергической реакции анафилактический шок.
При введении некоторых препаратов внутривенно наблюдают местную аллергическую реакцию. О развитии у пациента аллергической реакции надо немедленно сообщить врачу и приступить к оказанию экстренной помощи.
Анафилактический шок развивается в течение нескольких секунд или минут с момента введения лекарственного препарата. Чем быстрее развивается шок, тем хуже прогноз. Молниеносное течение шока заканчивается летально. Чаще всего анафилактический шок характеризуется следующей последовательностью признаков: общее покраснение кожи, сыпь, приступы кашля, выраженное беспокойство, нарушение ритма дыхания, снижение артериального давления, аритмия сердцебиения. Симптомы могут появляться в различных сочетаниях. Смерть обычно наступает от острой дыхательной недостаточности вследствие бронхоспазма и отека легких, острой сердечнососудистой недостаточности.




